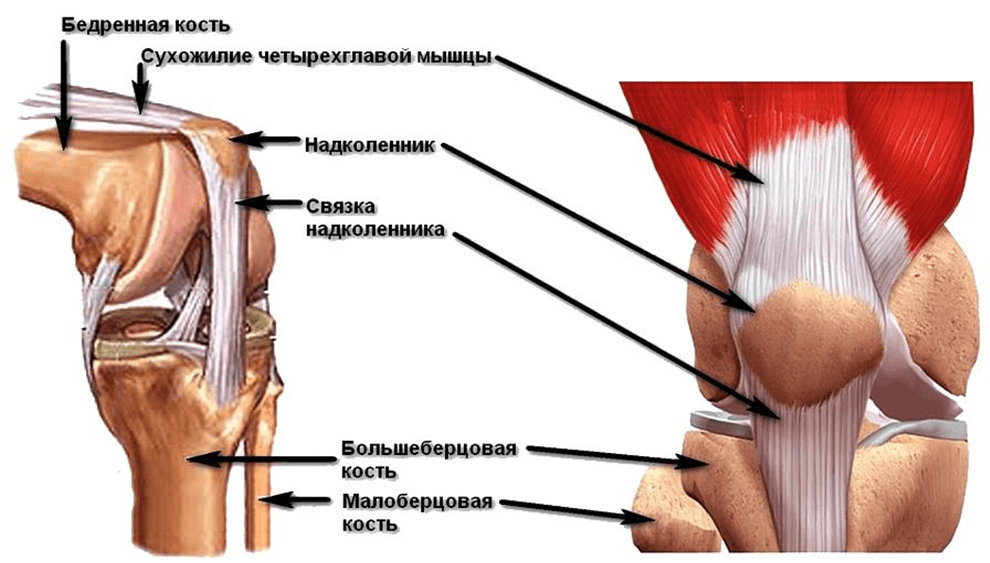
- Строение надколенника
- Наклон и подвывих надколенника
- Причины
- Связки надколенника
- Мышцы надколенника
- Q-угл
- Дисплазия мыщелков бедренной кости
- Симптомы наклона/подвывиха надколенника
- Осмотр врача
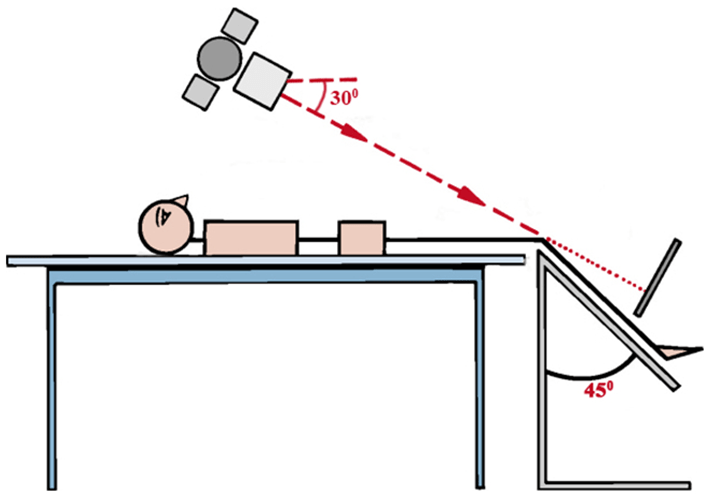
- Укладка пациента для выполнения рентгенограмм по Мерчанту (A.C. Merchant)
- Рентгенограмма в осевой проекции по Мерчанту (Merchant)
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- Лечение
- Упражнения при наклоне/подвывихе надколенника
- Хирургическое лечение
Строение надколенника
Надколенник (коленная чашечка) располагается в толще сухожилия, разгибающего голень. Это сухожилие образовано слиянием четырех мышц передней поверхности бедра – так называемой четырехглавой мышцы. Снизу от надколенника начинается связка надколенника, которая крепится к передней части большеберцовой кости (к бугристости большеберцовой кости). Иногда связку надколенника называют собственной связкой надколенника. При разогнутой ноге надколенник как бы «плавает» над коленным суставом, располагаясь спереди и выше суставной щели, но при сгибании в колене надколенник ложится в специальную выемку (борозду) между двумя мыщелками бедренной кости, и начинает работать как блок. Это место в коленном суставе еще называют бедренно-надколенниковым суставом (или пателло-феморальным сочленением, от латинских терминов patella – надколенник и femur – бедро).
Изнутри надколенник покрыт толстым слоем хряща, который нужен для того, чтобы скользить по хрящу мыщелков бедренной кости. Хрящ надколенника – самый толстый у человека – его толщина может превышать 5 миллиметров! Естественно, он толстый не просто так, а потому, что надколенник испытывает очень сильные нагрузки.
Слева – колено в положении сгибания. Надколенник ложится в борозду на бедренной кости, благодаря чему он работает как блок, увеличивая эффективность тяги сухожилия четырехглавой мышцы.
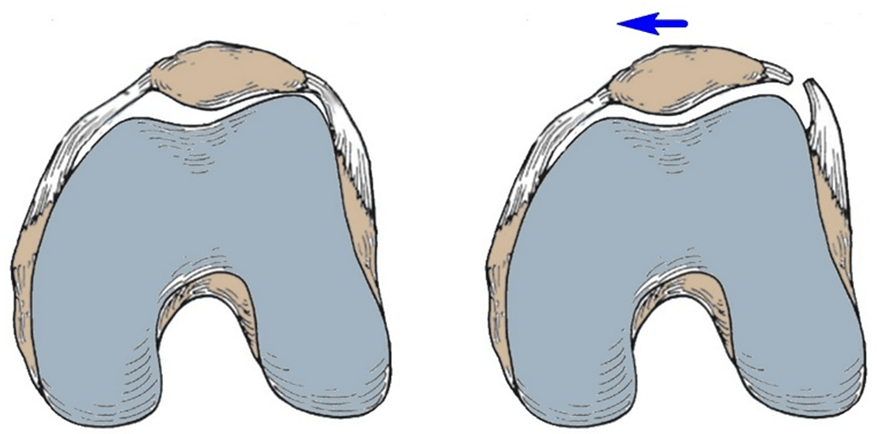
Для того, чтобы работа надколенника как блока при разгибании в коленном суставе была максимально эффективной, он должен ложиться в борозду между мыщелками бедренной кости правильно, т.е. центрированно. Если надколенник ложится в борозду неправильно, не по центру, то говорят о наклоне надколенника.

Слева – надколенник центрирован. Ширина внутренней и наружной частей бедренно-надколенникового сустава одинаковая. Справа – надколенник смещен кнаружи. Внутренняя часть сустава намного шире, чем наружная.
Наклон и подвывих надколенника
Практически всегда при проблемах в бедренно-надколенниковом суставе надколенник смещается кнаружи, и лишь в очень редких случаях надколенник смещается кнутри. Если наклон будет небольшим, то говорят о латеральной гиперпрессии (т.е. повышенном давлении надколенника на наружный мыщелок бедренной кости), или о медиальной гиперпрессии, если надколенник смещен кнутри. При большем смещении надколенника появляется подвывих, и наконец, если надколенник полностью выходит за пределы борозды между мыщелками бедренной кости, то говорят о вывихе надколенника.

Слева направо: нормальный сустав (ширина внутренней и наружной частей сустава одинакова), наклон надколенника или латеральная гиперпрессия (наружная щель уже, чем внутренняя), подвывих надколенника (часть надколенника вышла наружу за пределы мыщелка) и вывих (надколенник полностью сместился за пределы сустава)
Наклон и подвывих надколенника представляют собой один из вариантов его нестабильности, т.е. состояния, когда надколенник может подвывихиваться или полностью вывихиваться.
Причины
Наклон и подвывих могут быть вызваны различными факторами, чаще всего — одновременно несколькими. Среди главных причин можно выделить следующие:
- избыточное натяжение наружной связки, поддерживающей надколенник, или слабость внутренней связки, поддерживающей надколенник (может развиться вследствие разрыва этой связки);
- слабость медиальной (внутренней) широкой мышцы бедра;
- аномальная форма ног
- Х-образное или вальгусное искривление голеней (отклонение голеней наружу);
- дисплазия мыщелков бедренной кости;
- переразгибание в коленном суставе;
- высокое стояние надколенника – patella alta;
- наружное положение бугристости большеберцовой кости – места, к которому крепится связка надколенника
- внутренняя ротация голени (может быть при врожденной особенности – когда человек загребает стопами внутрь при ходьбе или может развиться вследствие плоскостопия).
- другие редкие причины (антеверсия бедренной кости, дисплазия надколенника и др.)
Связки надколенника
У надколенника есть две связки, которые удерживают его по бокам (иногда их называют не связками, а удерживателями). Наружная связка тянет надколенник кнаружи и не дает ему смещаться кнутри, а внутренняя связка, наоборот, тянет надколенник кнутри и не дает ему вывихиваться кнаружи. Избыточное натяжение наружной связки, поддерживающей надколенник, или слабость внутренней связки, поддерживающей надколенник (может развиться вследствие разрыва этой связки) могут приводить к тому, что надколенник будет ложиться в борозду между мыщелками бедренной кости не центрированно, а с большим смещением кнаружи.
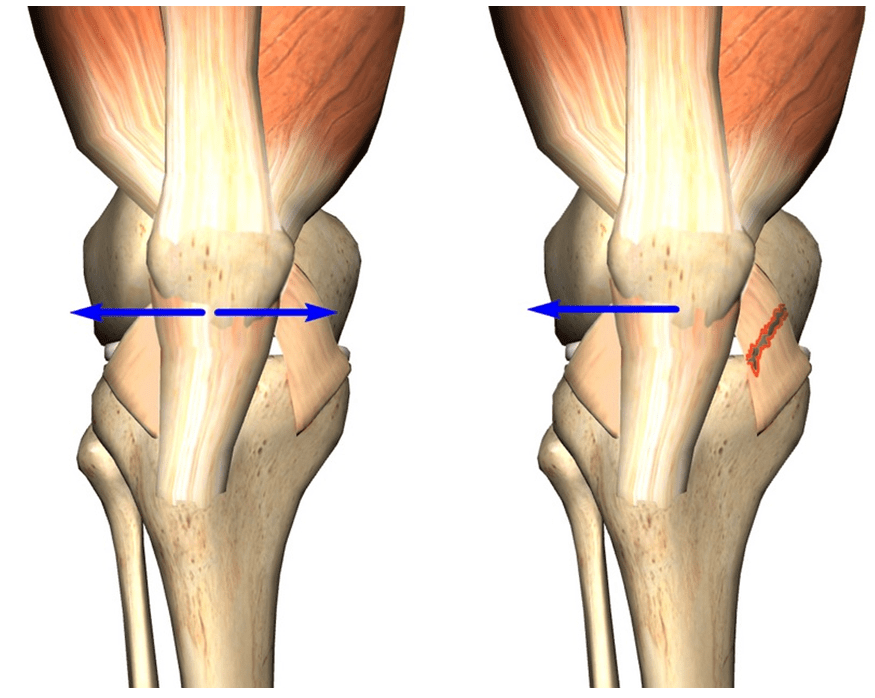
В норме тяга боковых связок надколенника (наружной и внутренней) сбалансирована и надколенник центрирован. При нарушении этого баланса, например, при разрыве внутренней связки, надколенник будет стремиться сместиться кнаружи за счет некомпенсированной тяги наружной связки.
Мышцы надколенника
Стабильность надколенника обеспечивается не только связками, но и мышцами. В частности, медиальная (внутренняя) широкая мышца бедра тянет надколенник кнутри. Эта мышца входит в состав четырехглавой мышцы бедра, состоящих из четырех головок. Если внутренняя широкая мышца бедра будет слабой, то она не будет полноценно стабилизировать надколенник и он будет смещаться кнаружи.

Мышцы бедра, вид спереди. Четырехглавая мышца бедра состоит из четырех мышц (головок):
1 – Прямая мышца бедра,
2 – Латеральная широкая мышца бедра,
3 – Медиальная широкая мышца бедра,
4 – Промежуточная широкая мышца бедра.
Медиальная (внутренняя) широкая мышца бедра удерживает надколенник от смещения кнаружи (ее тяга отмечена черными полупрозрачными стрелками)
Q-угл
Х-образное или вальгусное искривление голеней (отклонение голеней наружу). Если смотреть на скелет спереди, то можно увидеть как бедро соединяется с голенью под углом, который называют углом квадрицепса или Q-углом. Размер угла Q определяется шириной таза. У женщин таз более широкий, чем у мужчин, поэтому у женщин и Q-угол больше, чем у мужчин. Кроме того, к увеличению Q-угла может приводить врожденная X-образная деформация голеней. Большой угол Q приводит к тому, что надколенник легче смещается наружу. Кроме того, при большом Q-угле легче рвется передняя крестообразная связка.
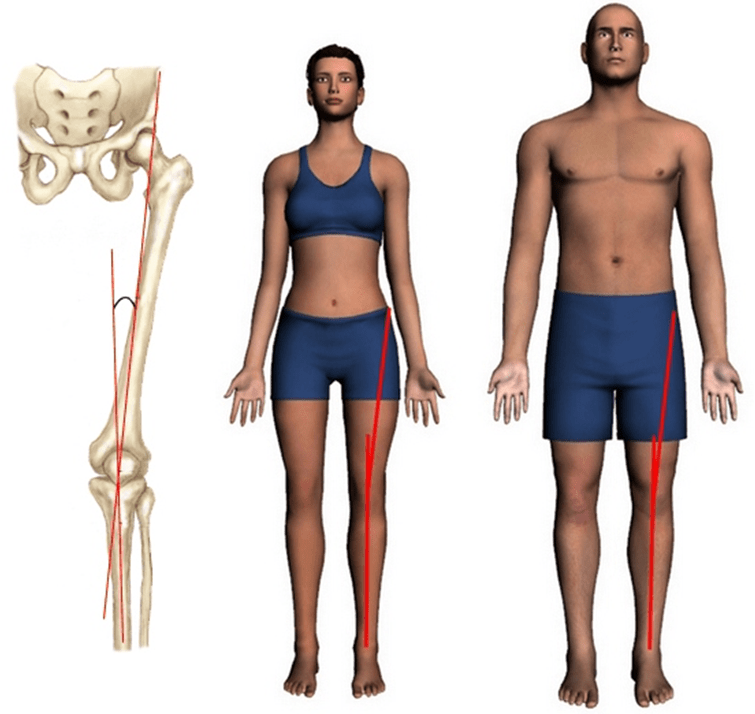
Q-угол. Нормальным считается значение 20° для женщин и 15° для мужчин. Аномальный Q-угол необязательно сопровождается болью по передней поверхности коленного сустава или подвывихом надколенника, но он способствует подвывиху надколенника при сокращении четырехглавой мышцы бедра
Дисплазия мыщелков бедренной кости
Борозда между мыщелками бедренной кости должна быть достаточно глубокой, чтобы в ней удерживался надколенник. При дисплазии мыщелков бедренной кости, т.е. врожденной особенности развития костей, борозда менее глубокая и надколенник легче смещается наружу. Научные исследования показали, что у людей с дисплазией мыщелков бедренной кости глубина борозды в среднем на 7 миллиметров меньше.
Существует несколько вариантов дисплазии: дисплазии обоих мыщелков, изолированная дисплазия наружного или внутреннего мыщелков, кроме того, дисплазия может быть разной интенсивности. Определить дисплазию можно по осевым рентгенограммам или на магнитно-резонансной томографии (МРТ), причем точность этих двух методов в определении дисплазии примерно одинаковая, но МРТ в отличие от рентгенограмм позволяет оценить не только кости, но и мягкие ткани (хрящ, связки и т.д.).
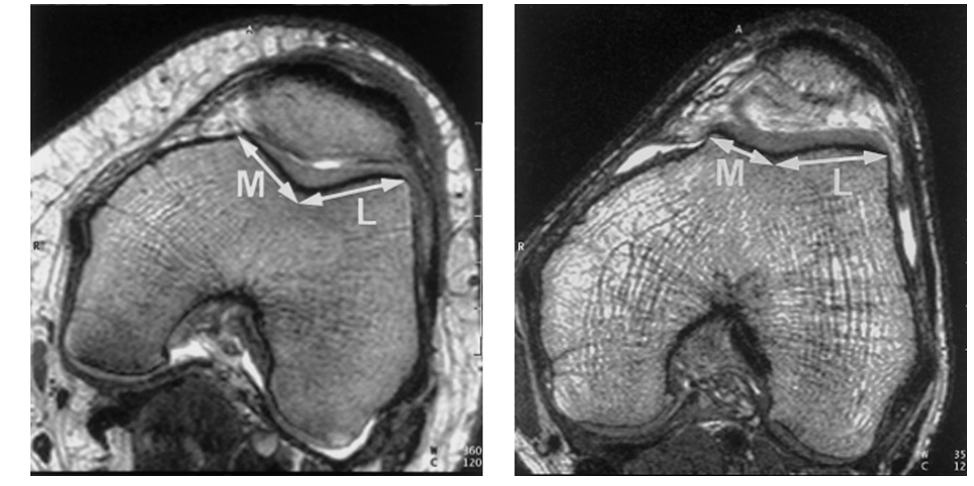
Магнитно-резонансная томография (МРТ) коленного сустава. На этих снимках показан срез коленного сустава на уровне, где надколенник ложится в борозду между мыщелками бедренной кости. Слева – нормальная борозда, справа – борозда при дисплазии мыщелков. Обратите внимание на то, что при дисплазии борозда менее глубокая и надколенник будет легче смещаться наружу. M – внутренний (медиальный) мыщелок, L – наружный (латеральный) мыщелок.
Переразгибание в коленном суставе и высокое стояние надколенника (patella alta) приводят к тому, что надколенник тоже будет выскальзывать из борозды между мыщелками и смещаться кнаружи. При переразгибании надколенник выталкивается из борозды, а при врожденном высоком стоянии надколенника он ложится в борозду выше, где борозда сглаживается и не такая глубокая, чтобы удержать надколенник.
Наружное положение бугристости большеберцовой кости – места, к которому крепится связка надколенника. У некоторых людей бугристость большеберцовой кости расположена латерально (т.е. смещена кнаружи), в таком случае надколенник тоже будет стремиться сместиться кнаружи.

Аналогичная проблема возникает и при внутренней ротации голени – т.е. при слишком сильном закручивании голени внутрь.
Такая ситуация может быть при врожденной особенности – когда человек загребает стопами внутрь при ходьбе или может развиться вследствие плоскостопия.
Ротация (кручение) голени кнутри способствует смещение надколенника кнаружи.
Симптомы наклона/подвывиха надколенника
Типичное проявление при неправильном скольжении надколенника в межмыщелковой борозде – боль в переднем отделе коленного сустава и ощущение нестабильности. Иногда пациенты с наклоном надколенника точно могут сказать, что боль точно располагается под надколенником (коленной чашечкой), но во многих случаях боль разлитая и затрагивает всю переднюю поверхность колена. И, наконец, в третьем случае боль затрагивает весь коленный сустав.
Чувство нестабильности – необязательный, но частый признак наклона/подвывиха надколенника. Часто помимо боли при сгибании и разгибании коленного сустава под надколенником может возникать болезненный щелчок или хруст. Эти болезненные щелчки и хруст в коленном суставе под коленной чашечкой происходят из-за неправильного скольжения надколенника в межмыщелковой борозде.
При сгибании ноги надколенник обычно скользит по межмыщелковой борозде бедренной кости, но при почти полном разгибании смещается наружу. В этот момент больные обычно ощущают «провал» в суставе, хотя истинный вывих надколенника происходит у них редко.
Наклону/подвывиху надколенника часто предшествует травма, которой повреждаются структуру, препятствующие смещению надколенника кнаружи. Например, часто хронический подвывих надколенника развивается после вывиха надколенника. Кроме того, наклон/подвывих надколенника может развиться как осложнение после некоторых операций на коленном суставе.
Поскольку при наклоне/подвывихе надколенника он скользит в межмыщелковой борозде неправильно, с большим давлением наружу (чаще, в редких случаях бывает повышенное давление изнутри – внутренняя гиперпрессия), то при длительно существующем наклоне/подвывихе от этого неравномерного давления начинает страдать хрящ, покрывающий надколенник и мыщелки, и развивается патело-феморальный артроз, который является частью артроза коленного сустава.
При длительно существующем наклоне/подвывихе надколенника в суставе может скапливаться жидкость (синовит), что будет проявляться отеком коленного сустава главным образом выше надколенника.
Кроме того, при вывихе надколенника может произойти травма хряща надколенника (остеохондральный перелом), что также будет способствовать развитию артроза коленного сустава.
Осмотр врача
Как мы уже отмечали, самая частая жалоба при наклоне и подвывихе надколенника – боль. При осмотре врач в первую очередь расспросит вас о том, при каких движениях появляется эта боль и где она расположена. Как правило, боль появляется при сгибании в коленном суставе более чем на 30 градусов – ведь до этого надколенник не соприкасается с межмыщелковой бороздой. Обычно боль усиливается при напряжении четырехглавой мышцы бедра – например, при подъеме или при спуске с лестницы.
При осмотре врач обращает внимание на неравномерное развитие мышц-разгибателей коленного сустава. При наклоне и подвывихе надколенника часто можно увидеть атрофию и слабость медиальной широкой мышцы бедра.
Помимо этого врач при осмотре обращает внимание на все остальные факторы, способствующие развитию наклона/подвывиха надколенника: осанку и походку, высокое стояние надколенника, аномально большой Q-угол, Х-образное искривление ног, антеверсию бедренной кости, дисплазия надколенника или бедренной кости, плоскостопие и гипермобильность суставов.
Приблизительную оценку траектории движения надколенника можно провести, медленно разгибая сидящему пациенту ногу в коленном суставе. В норме надколенник должен перемещаться по прямой линии. В некоторых случаях можно заметить J-признак — траекторию движения, напоминающую перевернутую букву J, когда надколенник уходит наружу по мере разгибания сустава. При внутреннем подвывихе надколенника можно увидеть обратный J-признак за счет смещения надколенника в положении полного разгибания кнутри. Если J-признак заметен при разгибании свободно свисающих ног, то это может свидетельствовать о слабости медиальной широкой мышцы бедра, что определяет тактику лечения.
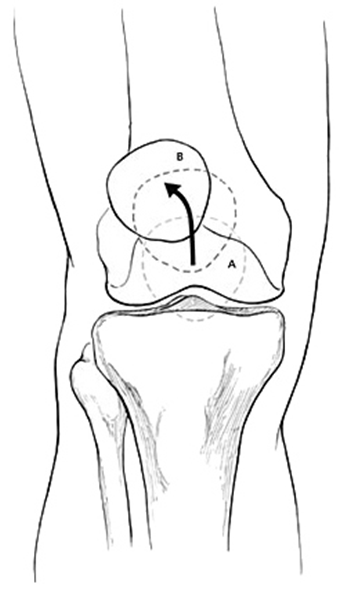
Траектория движения надколенника при разгибании колена из точки A в точку В. При наклоне/подвывихе надколенника он идет не по прямой, и загибаясь кнаружи по мере разгибания колена, что похоже на перевернутую букву J, поэтому этот симптом называют J-признаком
Для определения наклона и подвывиха надколенника врач проводит специальные тесты: при надавливании на надколенник, при попытке сдвинуть надколенник пальцами наружу может усилиться боль и/или появиться страх, предчувствие вывиха надколенника. Кроме того, повышенная подвижность надколенника, выявляемая при этом тесте, так же будет свидетельствовать в пользу латерального наклона/подвывиха надколенника.
Так же тщательно обследуют боковые поддерживающие связки надколенника. Болезненность этих связок при пальпации часто сопутствует их перегрузке у больных с подвывихом надколенника. Болезненность в области медиального надмыщелка — так называемый признак Бассетта — характерен для травмы медиальной бедренно-надколенниковой связки.
Проба для обнаружения избыточной тяги наружной поддерживающей связки состоит в измерении наклона надколенника. Пробу проводят при расслабленном и пассивно разогнутом коленном суставе. Когда замечают, что наружный край надколенника приподнялся, внутренний край фиксируют. В норме угол между горизонтальной плоскостью и наружным краем надколенника должен составлять около 15°. При меньших значениях причиной боли в переднем отделе коленного сустава может быть избыточное натяжение латеральной поддерживающей связки; по показаниям проводят мобилизацию наружного края.
При смещении надколенника наружу больной иногда, чтоб избежать боли, старается уменьшить амплитуду движений. Этот симптом с большой вероятностью свидетельствуют о гипермобильность или нестабильности надколенника.
Смещение надколенника по суставной поверхности из стороны в сторону позволяет судить о целости структур, ограничивающих его подвижность. Смещение наружу предотвращают наружная часть суставной капсулы, наружная поддерживающая связка и косая часть медиальной широкой мышцы бедра. Надколенник сдвигают рукой наружу и измеряют полученное смещение относительно нейтрального положения в четвертях от ширины надколенника. Сдвиг более чем на три четверти свидетельствует о гипермобильность, менее одной четверти при медиальном смещении — об избыточном натяжении медиальной поддерживающей связки. Описанная проба может дать ценную информацию о состоянии связочного аппарата, но при этом она относительно субъективна.
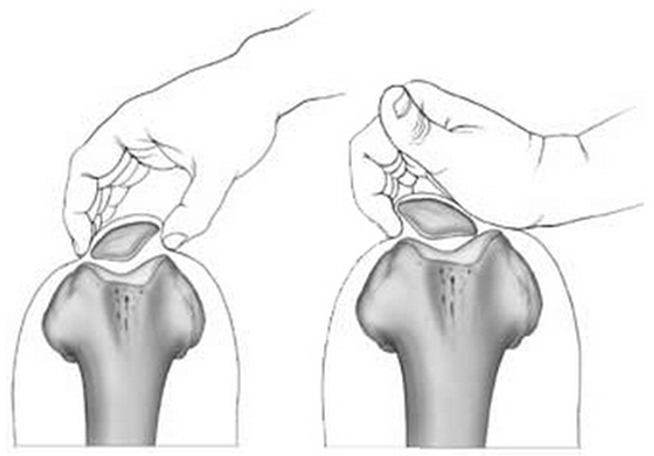
Пальпация надколенника: врач надавливает на надколенник и пытается сместить его встороны, оценивая амплитуду подвижности и интенсивность боли. На рисунке изображена проба Бассета

Страх, предчувствие вывиха надколенника. При смещении надколенника пальцами врача наружу пациент может почувствовать страх вывиха и усиление боли. Обратите внимание, как пациент пытается остановить врача.
При выполнении большинства проб больной лежит на спине, но можно также обследовать коленный сустав в положении больного на животе. В этом случае неподвижность таза и невозможность согнуть бедро делают возможной более точную оценку гибкости суставных структур при разгибании. Кроме того, легко можно выявить антеверсию бедренной кости вперед и ротацию большеберцовой кости. Уменьшение амплитуды внутренней ротации может быть ранним признаком артроза тазобедренного сустава, что иногда вызывает и боль в колене.
Для уточнения диагноза проводят дополнительные методы исследования, самыми важными из которых являются рентгенография, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Первичное обследование бедренно-надколенникового сочленения включает рентгенографию в прямой и боковой проекциях в положении стоя. На рентгенограмме в прямой проекции можно обнаружить значительный подвывих, перелом или деформацию надколенника. Прежде чем судить о наличии подвывиха, надо убедиться, что это не ошибка укладки. Боковая рентгенограмма также может дать ценную информацию. Прежде всего она позволяет получить представление о глубине и рельефе межмыщелковой борозды. Центр ее соответствует самой задней линии, и суставные поверхности латерального и медиального мыщелков можно различить по отдельности. По этим точкам измеряют глубину борозды и выявляют дисплазию. По боковой рентгенограмме можно определить высокое или низкое стояние надколенника, рассчитать отношение длины связки надколенника к диагонали надколенника. В норме это отношение составляет 0,8—1,0; большие значения свидетельствуют о высоком стоянии надколенника, меньшие — о низком.
Дополнительную информацию о положении надколенника дает рентгенография в осевой проекции при сгибании коленных суставов под углом 20° (по Лаурину) и под углом 45° (по Мерчанту). Для уменьшения лучевой нагрузки обычно достаточно сделать снимок в одной из этих проекций. Рентгенограммы в осевой проекции очень удобны для выявления наклона и подвывиха надколенника. На этих рентгенограммах определяют два угла: наружный бедренно-надколенниковый угол и угол конгруэнтности. Первый образован линиями, проведенными через мыщелки бедра и вдоль латеральной фасетки надколенника.
Обычно эти линии расходятся наружу; если они параллельны или расходятся внутрь, то это с большой вероятностью свидетельствует о наклоне надколенника. Угол конгруэнтности используют для выявления подвывиха надколенника. Для построения угла конгруэнтности сначала проводят биссектрису угла, образованного скатами мыщелков бедренной кости, а затем измеряют угол между этой биссектрисой и линией, проведенной из низшей точки ската к средней части края надколенника.
В норме конгруэнтность в согнутом под углом 45° коленном суставе составляет 6 ± 11°. Надколенник при таком угле сгибания должен располагаться по центру суставной поверхности, изменение же степени конгруэнтности указывает на возможный его подвывих.
Укладка пациента для выполнения рентгенограмм по Мерчанту (A.C. Merchant)
Рентгенограмма в осевой проекции по Мерчанту (Merchant)
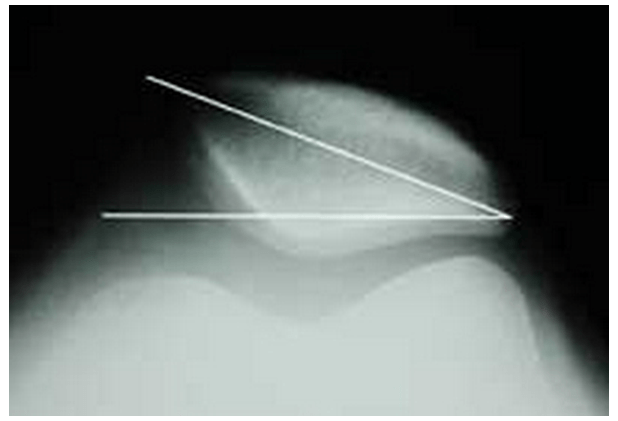
Виден наклон надколенника, неравномерная ширина суставной щели – снаружи она меньше, чем изнутри.
Компьютерная томография (КТ)
Компьютерная томография (КТ) позволяет определить наклон и подвывих несколько точнее, чем рентгенограммы в осевой проекции, что связано с отсутствием проекционных искажений и наложения теней анатомических структур друг на друга. Кроме того, КТ можно получить при любом сгибании коленного сустава. Это особенно актуально для выявления наклона и подвывиха надколенника при практически разогнутом колене, когда надколенник лишен фиксации со стороны наружного мыщелка бедра.
Как мы уже отмечали, важным фактором развития наклона/подвывиха надколенника является положение бугристости большеберцовой кости, к которой крепится связка надколенника. Точную оценку пространственного взаимоотношения бугристости, надколенника и межмыщелковой борозды опять же можно произвести на компьютерных томограммах (КТ). Самым важным показателем на них будет индекс ТТ-TG (от английских термином tibial tuberosity и trochlear groove). Для этого измеряют расстояние между бугристостью и межмыщелковой бороздой бедренной кости, накладывая два среза в аксиальной проекции один на другой. Расстояние более 15 мм свидетельствует о подвывихе надколенника со специфичностью 95% и чувствительностью 85%.
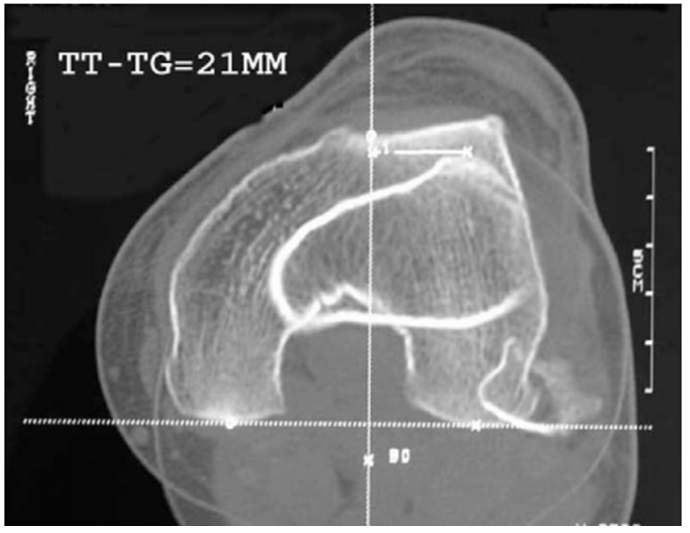
Компьютерная томограмма. На этом рисунке наложены друг на друга два среза: на уровне межмыщелковой борозды и на уровне бугристости большеберцовой кости. Благодаря этому наложению можно измерить расстояние между бугристостью и бороздой. В норме оно арьирует от 10 до 15 мм. На этом снимке оно составляет 21 мм, что свидетельствует о подвывихе надколенника.
Магнитно-резонансная томография (МРТ)
Магнитно-резонансную томографию (МРТ) можно использовать для подтверждения данных, полученных по КТ и рентгенограммам, но больше она подходит для диагностики состояния мягких тканей и оценки повреждений хряща. Метод хорошо зарекомендовал себя для обнаружения травм, сопряженных с вывихом надколенника: отрыва медиальной бедренно-надколенниковой связки от бедренной кости или, реже, от медиальной фасетки надколенника; выпота в суставе; зон повышенной интенсивности сигнала и повреждений косой части медиальной широкой мышцы бедра; гематом в области латерального мыщелка бедра и медиальной фасетки надколенника.
Поскольку боль в коленном суставе часто может быть из-за других причин, не связанных с положением надколенника, то МРТ используется достаточно часто.
Лечение
Консервативное лечение. Лечение наклона/подвывиха надколенника в основном консервативное, т.е. безоперационное. Основу лечения составляют физические упражнения. Силу и выносливость четырехглавой мышцы лучше всего тренировать статическими упражнениями на разгибание с небольшой амплитудой при сгибании коленного сустава на 0—30° (то есть при наименьшем соприкосновении надколенника и бедренной кости). Упражнения направлены на восстановление баланса мышц-разгибателей, особое внимание следует уделять косой части медиальной широкой мышцы бедра.
Упражнения при наклоне/подвывихе надколенника
Для дополнительной стабилизации надколенника можно использовать специальные ортопедические повязки, ортезы, бандажи, но необходимо, чтобы больной осознавал необходимость их ношения. Ортезы также улучшают архитектонику нижней конечности, особенно у больных с тенденцией к Х-образному искривлению ног, усугубляющему нестабильность надколенника.
Очень эффективно тейпирование, которое позволяет скомпенсировать смещение надколенника кнаружи и убрать боль в коленном суставе на фоне гиперпресии наружных отделов бедренно-надколенникового сочленения. Продуманное консервативное лечение эффективно в большинстве случаев, однако в некоторых случаях оно не приносит успеха и тогда без хирургического вмешательства часто не обойтись.
Хирургическое лечение
Как и при других заболеваниях бедренно-надколенникового сочленения, сопровождающихся болью в переднем отделе коленного сустава, сначала проводят артроскопию: через прокол длиной один сантиметр в сустав вводят видеокамеру и осматривают колено изнутри. В ходе артроскопии оценивают не только бедренно-надколенниковый сустав, состояние хряща надколенника, правильность погружения надколенника в межмыщелковую борозду но и оценивают все остальные структуры коленного сустава: крестообразные связки, мениски, хрящ и т.д. Если нет подвывиха надколенника, а есть только наклон надколенника с латеральной гиперпрессией, то проводят артроскопическую мобилизацию наружного края надколенника. Для этого рассекают всю наружную поддерживающую связку и косую часть наружной широкой мышцы.
Схема операции артроскопической мобилизации наружного края надколенника (латеральный релиз)