- Диагностика синдрома диабетической стопы
- Рентгенография
- Компьютерная томография
- Магнитно-резонансная томография
- Дифференциальная диагностика стопа Шарко / остеомиелит
- Трехфазная сцинтиграфия
- Сцинтиграфия с мечеными лейкоцитами
- Цифровая субтракционная ангиография
- Компьютерно-томографическая ангиография
- Дуплексное ультразвуковое сканирование
- Радионуклидная ангиография
- МР-ангиография
Синдром диабетической стопы – одно из наиболее грозных с медицинской точки зрения, а также наиболее дорогостоящих осложнений сахарного диабета.
Присоединение инфицирования с последующим развитием остеомиелита, вызывает тяжелые клинические последствия, которые зачастую приводят к необходимости ампутации конечностей.
Своевременная диагностика осложненного течения синдрома диабетической стопы является условием проведения адекватной терапии.
Методы лучевой диагностики занимают ведущие позиции в диагностике нарушений кровотока и гнойных осложнений у пациентов с синдромом диабетической стопы.
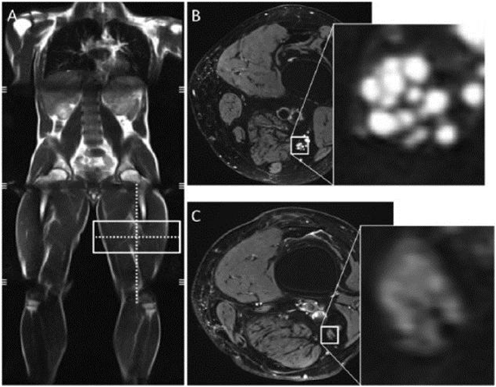
(A) Корональное изображение тела, указывающее местоположение сканирования.
(B) Пациент с нейропатией (картина «светящихся лампочек»)
(C) Пациент без нейропатии
M. Vaeggemose et all., J Diabetes Sci Technol. 2015 Jan; 9(1): 162–163.
Диагностика синдрома диабетической стопы
Рентгенография
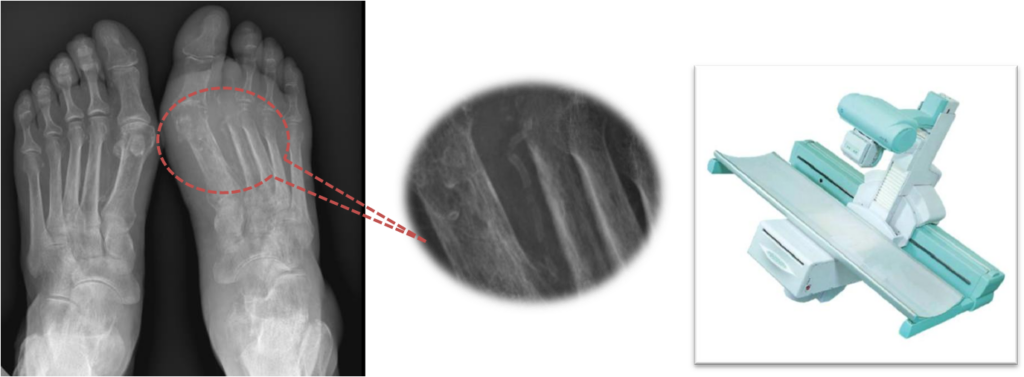
Рентгенография является основополагающим методом исследования пациентов с синдромом диабетической стопы, хотя и низкоспецифичным применительно к диагностике остеомиелита.
Особенности рентгенографии
- Низкая стоимость
- Широкая доступность
- Возможность анатомического обзора области интереса и выявления структурных изменений костей и суставов
Рентгенологическая картина остеомиелита
- Деминерализация
- Костная резорбция
- Разрушение кортикального слоя
- Периостальная реакция
Обычно не определяются первые 2-3 недели присутствия костной инфекции
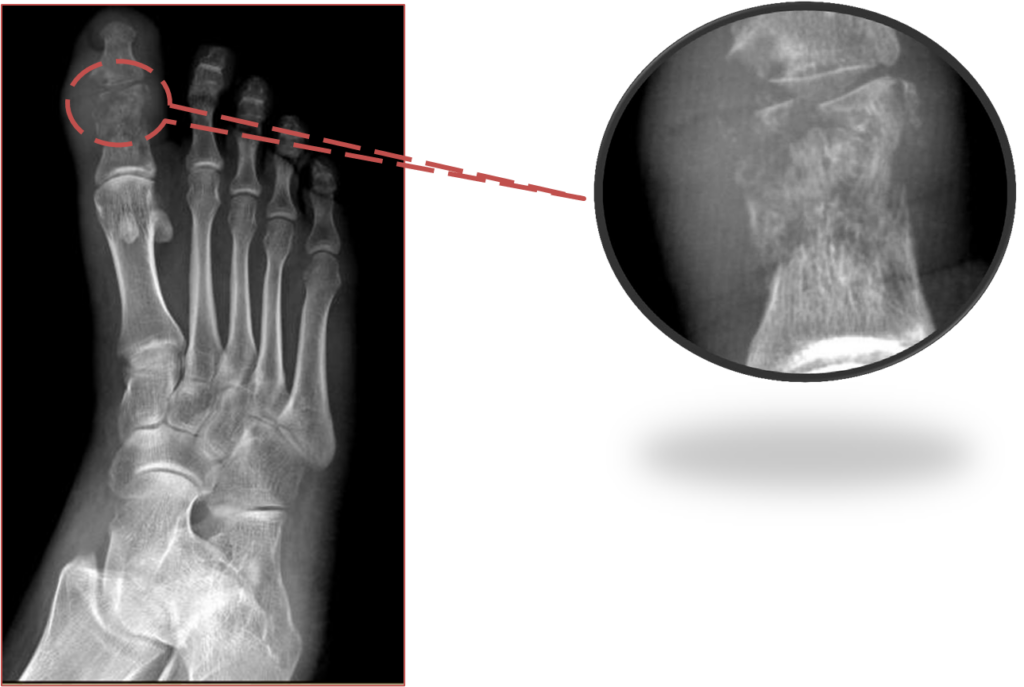
Пациент Л., 29 лет. СД 1 типа. Обширная деструкция в сочетании с репарацией и распространением процесса на
суставную поверхность головки основной фаланги
1 пальца. Деструкция суставной поверхности основания ногтевой фаланги 1 пальца.
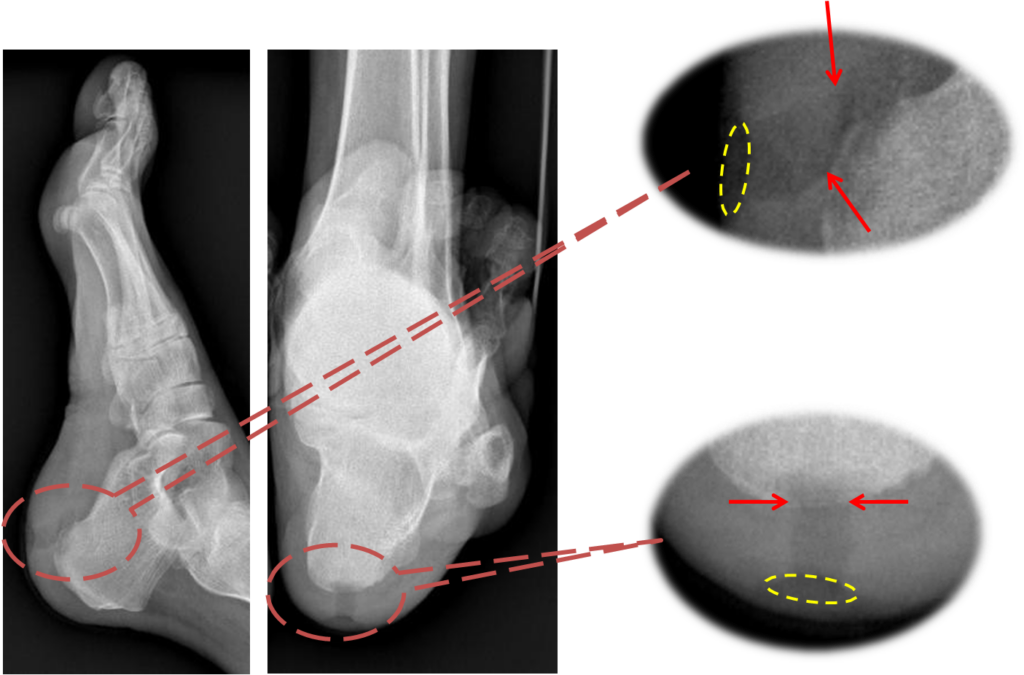
Пациент В., 38 л. СД 1 типа. Сформированный свищевой ход в мягких тканях пяточной области слева с
подошвенной стороны примыкающий к кости. Деструкция кортикального слоя кости.
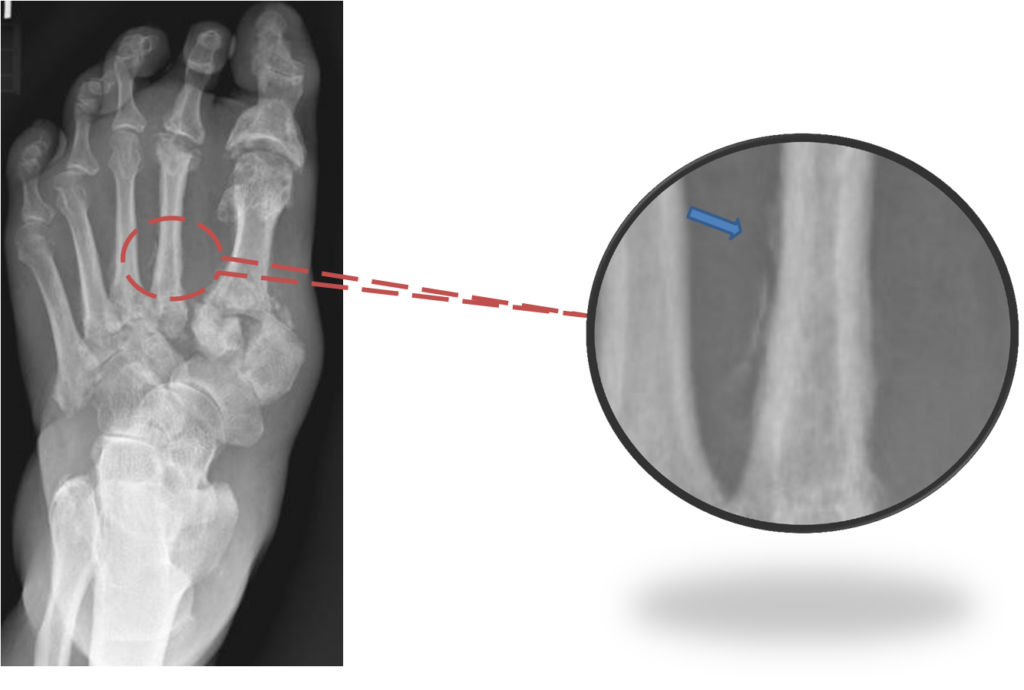
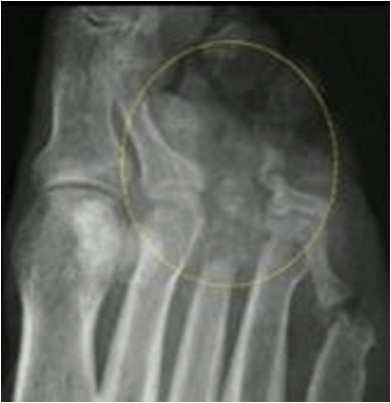
Пациент Б., 60 лет. СД 2 типа. Множественная литическая деструкция, расхождение плюсневых костей правой стопы. Периостит.
Дифференциальная диагностика стопа Шарко / остеомиелит
При стопе Шарко для острой стадии характерно:
- Нормальная плотность костей
- Дислокация в суставе Лисфранка (слабость связочного аппарата)
- Дезорганизация
- Наличие костных отломков
- Выпот в суставах (расширение суставных щелей).
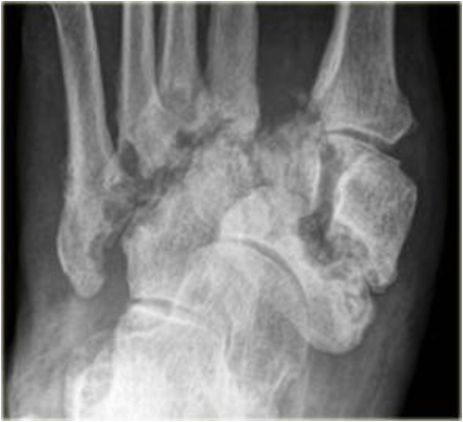
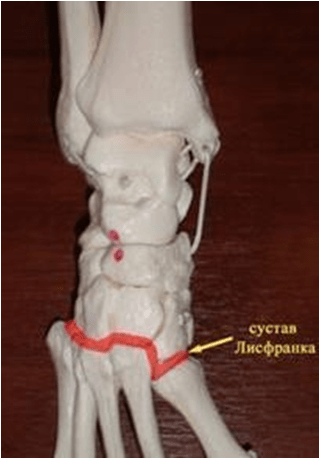
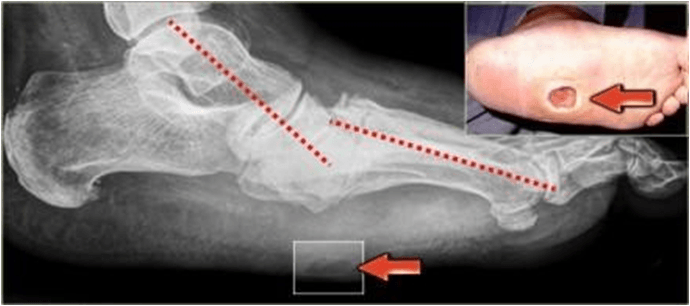
При стопе Шарко при длительном процессе характерно:
- возникновение деформации стопы
- образование язв в местах патологического давления
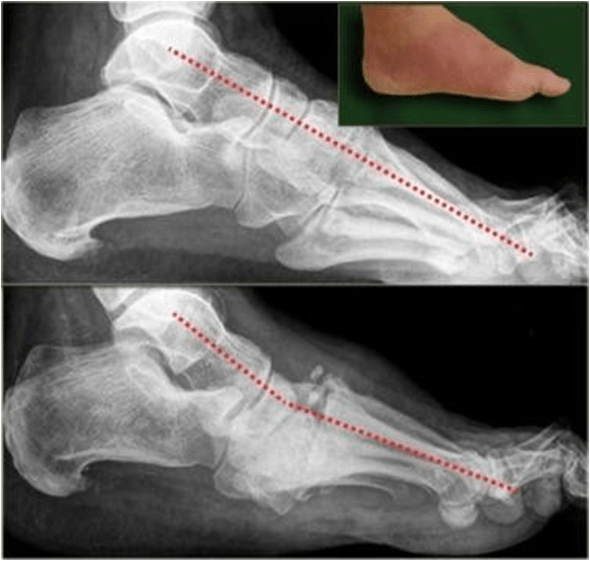
2. Спустя 4 месяца
Рентгенография
Чувствительность
Специфичность

Рентгенография выполняется в обязательном порядке при всех случаях наличия глубоких язв!!!
Рекомендуется выполнение рентгенологических исследований в динамике (через 2 недели).
При подозрении на наличие остеомиелита, если рентгенологическая картина отрицательная или неопределенная необходимо выполнение более высокотехнологичных методов исследования.
Компьютерная томография
Компьютерная томография имеет преимущество перед рентгенографией в виде большего пространственного разрешения. Однако, КТ не способна отличить гнойное поражение и образование гранулем, отек и фиброз.
Компьютерная томография более чувствительна по сравнению рентгенографией и МРТ в визуализации:
- кортикальных эрозий
- периостальных реакций
- мелких секвестров
- наличия газа в мягких тканях
- кальцификации
Необходимость использования контрастных веществ, в особенности с целью оценки состояния мягких тканей, значительно ограничивает область применения компьютерной томографии именно у больных СД, из- за высокого риска развития контраст индуцированной нефропатии, а также возможности возникновения аллергических реакций.
Роль компьютерной томографии в выявлений гнойных осложнений у пациентов с синдромом диабетической стопы ограничена, а само исследование не является методом выбора.
В то же время КТ широко применяется, как методика, позволяющая визуализировать анатомию стопы, в гибридных радионуклидных исследованиях, таких как ОФЭКТ/КТ и ПЭТ/КТ.
Магнитно-резонансная томография
Магнитно-резонансная томография является одной из наиболее изученных методик в области применения у пациентов СДС. Данный метод большинством авторов относится к наиболее точным, а в ряде случаев считается «золотым» стандартом лучевой диагностики осложненного течения СДС.
Преимущества МР-исследования:
- Высокая разрешающая способность и прекрасная визуализация анатомических структур
- Визуализация объема поражения
- Предоперационное картирование
- Контроль за лечением
- Отсутствие лучевой нагрузки
- Возрастающая доступность
Одними из основных преимуществ магнитно-резонансной томографии являются возможность метода визуализировать состояние мягких тканей и костного мозга без использования контрастных веществ, а также способность визуализировать и точно локализовать гнойные осложнения.
Использование импульсных последовательностей при проведении МРТ у пациентов с СДС
| Импульсная последовательность | Цель использования |
| T1 | Анатомическая визуализация |
| T2 | Визуализация жидкостных структур |
| STIR | Визуализация отека |
| T1-Fsat | Улучшение визуализации контрастных исследований |
| T2-Fsat | Визуализация отека |
МР симптомы, визуализирующиеся при подозрении на остеомиелит
| Симптом | Чувствительность, % | Специфичность, % | Точность, % | ППС, % | ОПС, % |
| Отек мягких тканей | 100 | 1,9 | 43,3 | 42,7 | 100 |
| Дефекты и дезорганизация мягких тканей | 100 | 69,2 | 82,2 | 70,7 | 100 |
| Теносиновит | 68,4 | 53,8 | 60,0 | 52,0 | 70,0 |
| Примыкание язвы/свища к кости | 97,4 | 98,1 | 97,8 | 97,4 | 98,1 |
| Отек костного мозга | 100 | 44,2 | 67,8 | 56,7 | 100 |
| Деструкция кости | 76,3 | 67,3 | 71,1 | 63,0 | 76,1 |
| Отек костного мозга + костная деструкция + отек мягких тканей | 84,2 | 75,0 | 78,9 | 71,1 | 86,7 |
| Отек костного мозга + костная деструкция+ теносиновит | 63,2 | 53,8 | 57,8 | 50,0 | 66,7 |
| Отек костного мозга + отек мягких тканей | 100 | 80,8 | 88,9 | 79,2 | 100 |
| Отек костного мозга + теносиновит | 60,5 | 51,9 | 55,6 | 47,9 | 64,3 |
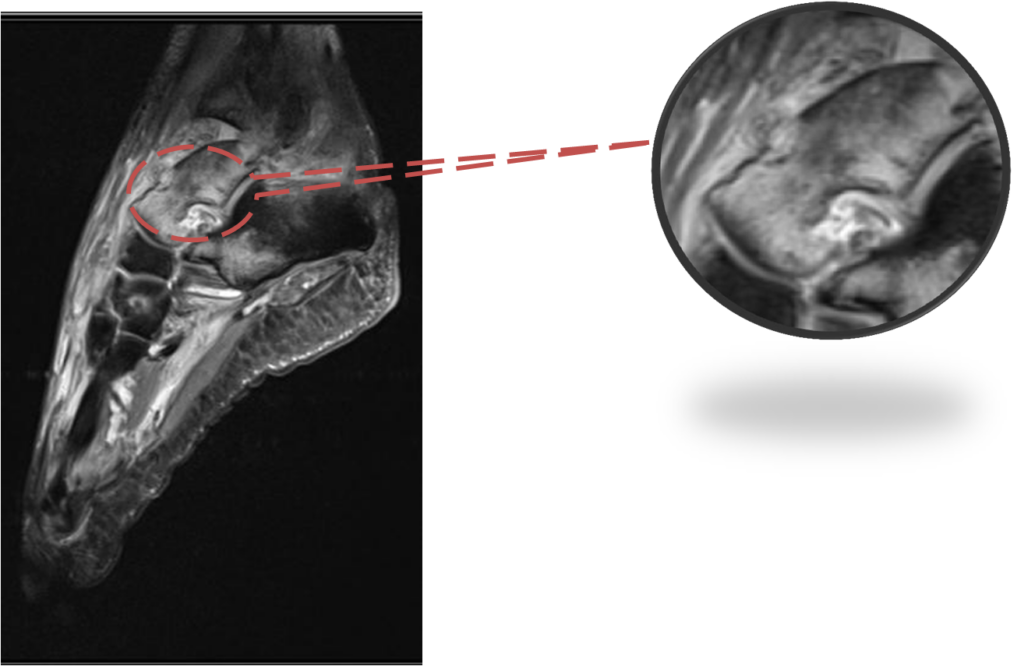
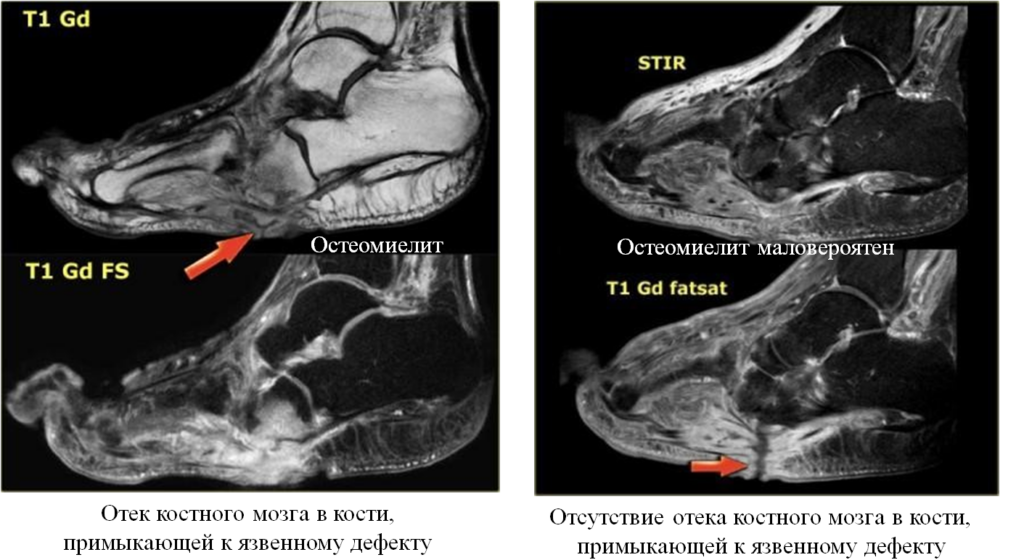
Сагиттальная и коронарная проекции FSat МРТ. Обширный отек костного мозга правой пяточной кости, преимущественно в области бугра. Отсутствие кортикального слоя по всей дистальной поверхности бугра пяточной кости. По подошвенной поверхности на фоне отека дефект мягких тканей. По ходу дефекта мягких тканей – низкоинтенсивная структура (турунда).
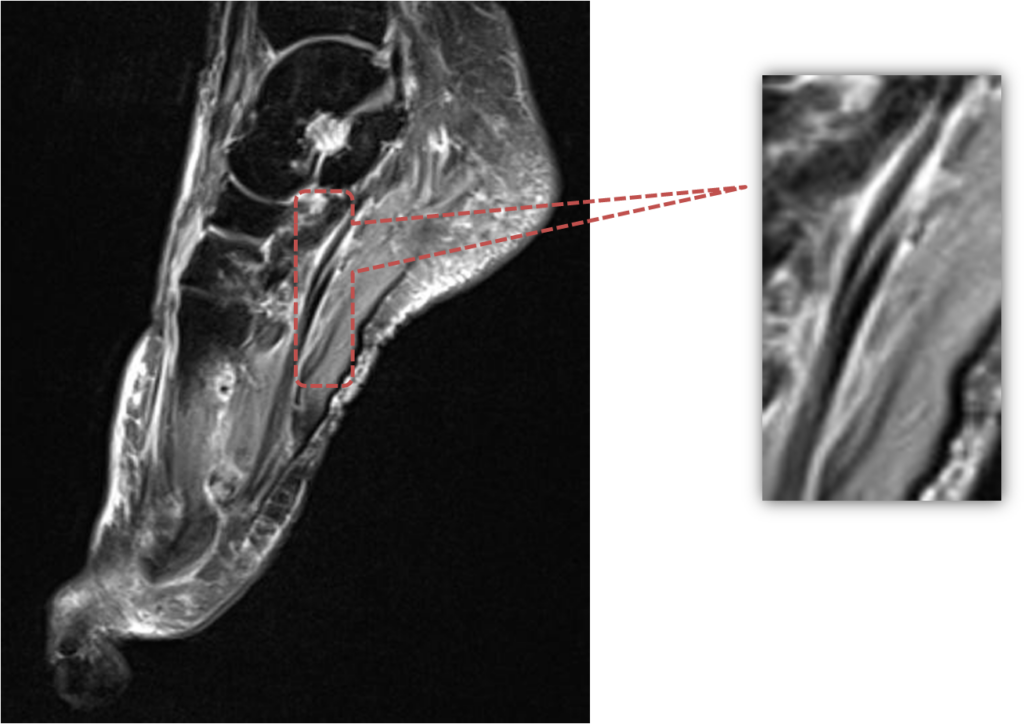
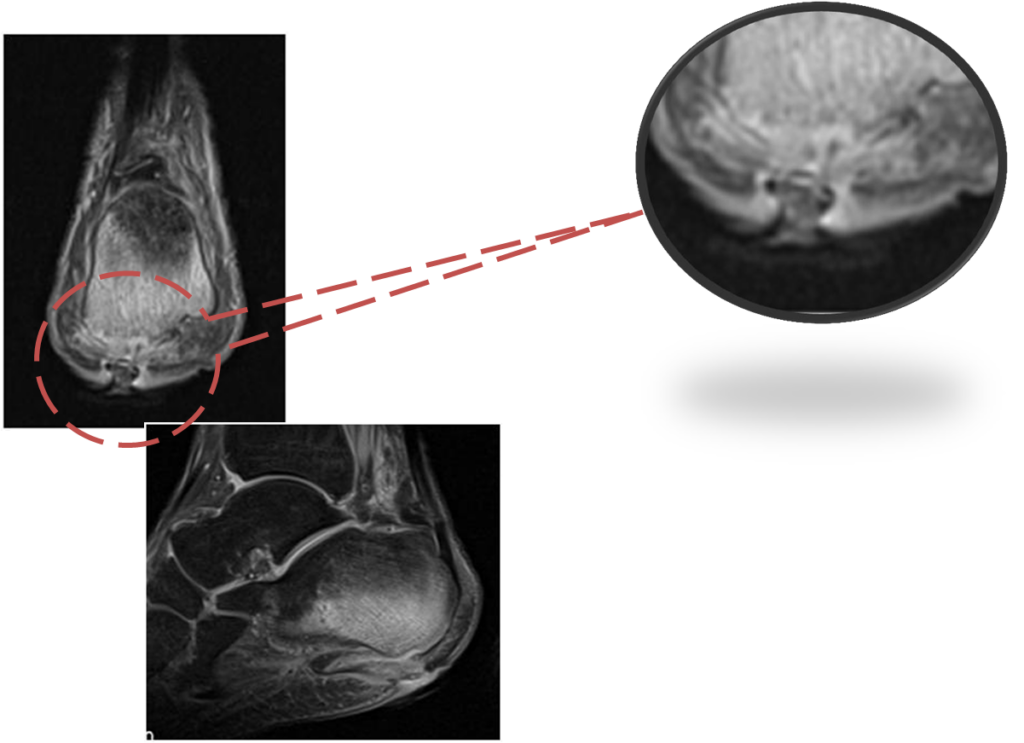
Коронарные в Т1-ВИ и PD FSat МРТ стопы. Свищевой ход на внутренней поверхности плюсне- фалангового сустава I пальца, связанный с полостью сустава. Деструкция и отек костного мозга костей, образующих сустав.
+ контрастирование
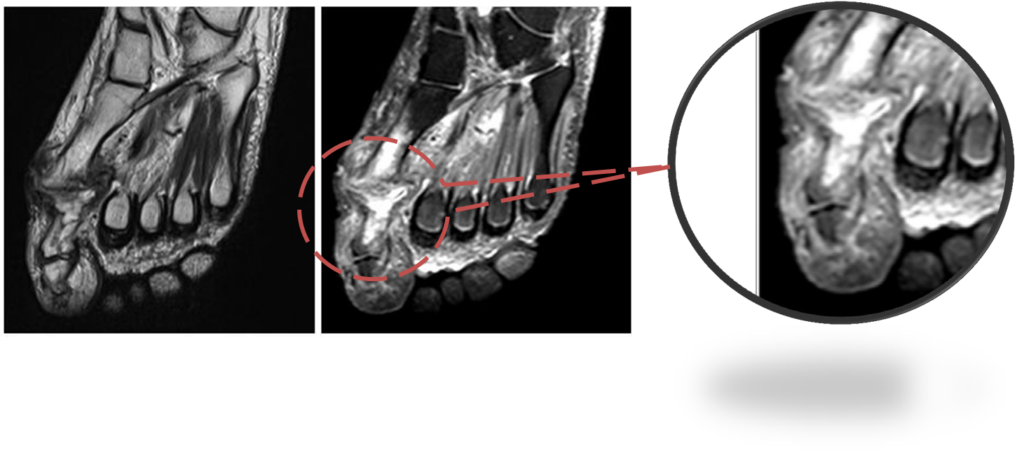
Показатели диагностической эффективности МРТ в выявлении гнойных осложнений СДС
| Исследование | n | Чувствительность, % | Специфичность, % |
| J.La Fontaine,Wounds, 2016 | 58 | 87 | 37 |
| Nawaz A, Mol Imaging Biol, 2010 | 94 | 91 | 78 |
| Dinh MT, Clin Infect Dis, 2008 | метаанализ | 90 | 79 |
| Chow I, Pharmacoeconomics. 2008 | метаанализ | 82 | 80 |
Сообщается о наличии ложноположительных результатов при МРТ применительно к диагностике воспалительного процесса в диабетической стопе, обусловленных сложностью диагностики отека костного мозга и собственно воспалительной инфильтрации.
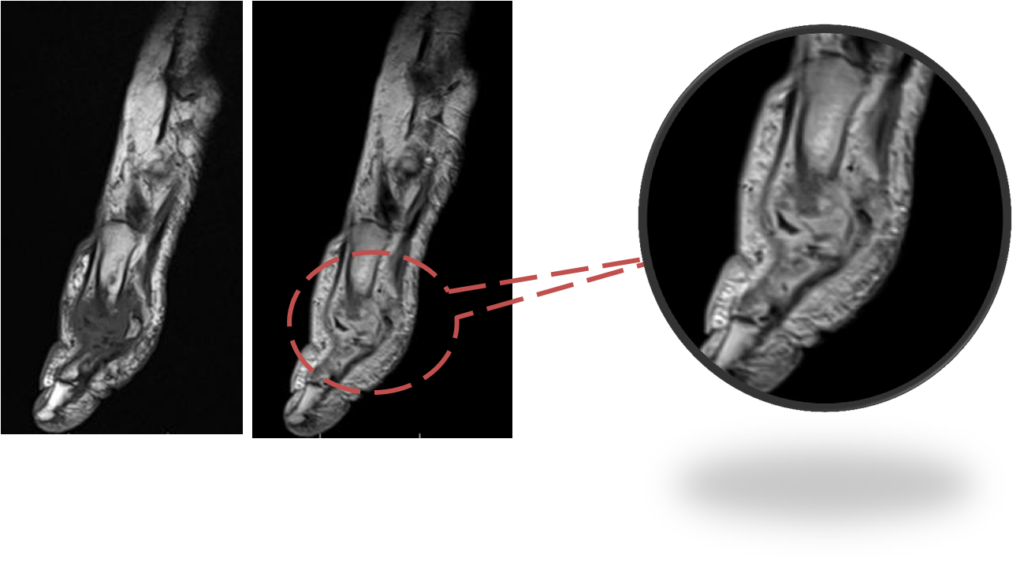
Дифференциальная диагностика стопа Шарко / остеомиелит
| Критерий | Остеомиелит | Нейроартопатия |
| Изменение сигнала костного мозга | Низкий сигнал на Т1. Высокий сигнал на T2 и STIR. Усиливается при контрастировании | Острый процесс: имитирует остеомиелит. Хронический процесс: нормальный или низкий сигнал на Т1и Т2 |
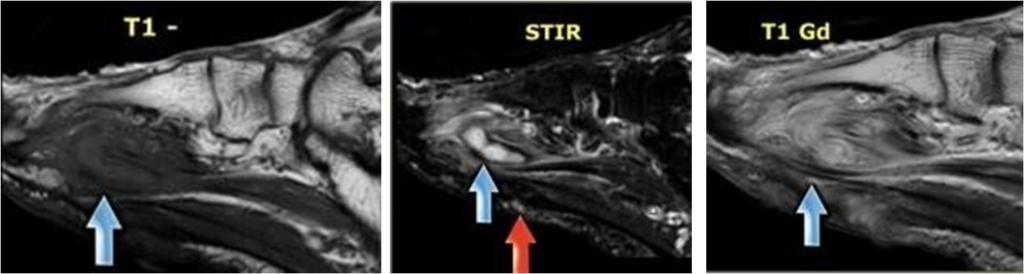
| Критерий | Остеомиелит | Нейроартопатия |
| Модель отека костного мозга | Как правило, затрагивает одну кость, с диффузным вовлечением костного мозга | Преимущественно периартикулярное и субхондральное расположение |
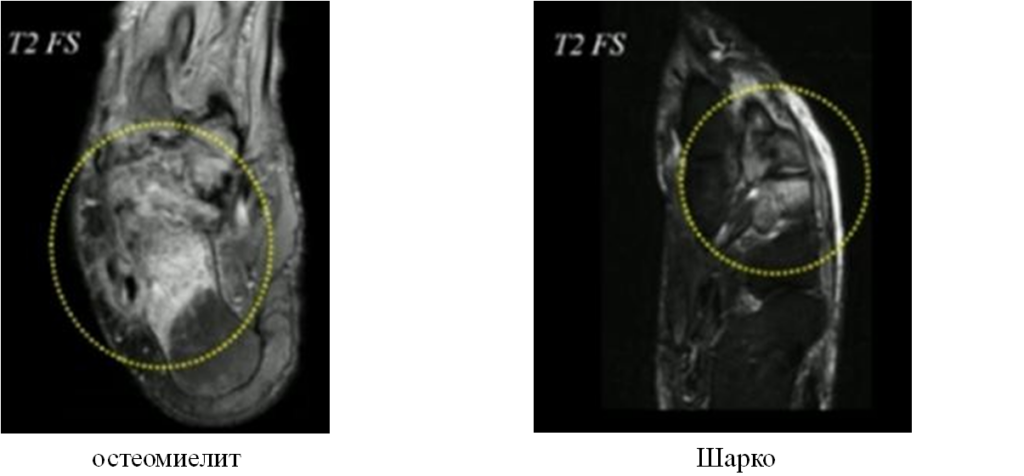
| Критерий | Остеомиелит | Нейроартопатия |
| Типичная локализация | Зоны нагрузки | Средние отделы стопы |
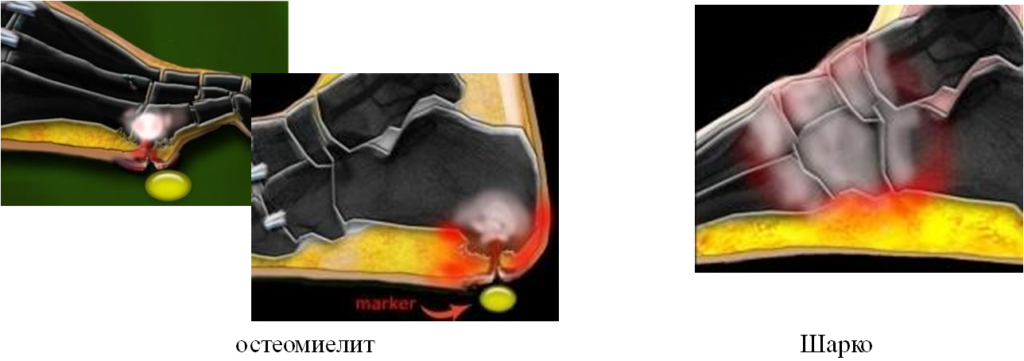
| Критерий | Остеомиелит | Нейроартопатия |
| Изменения мягких тканей | Прилегающая язва | Отсутствие язвенных дефектов, возможен диффузный отек |
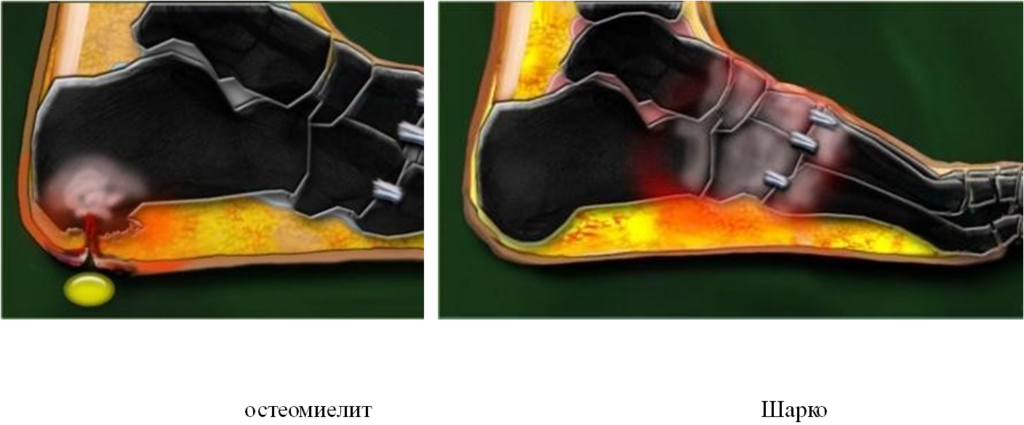
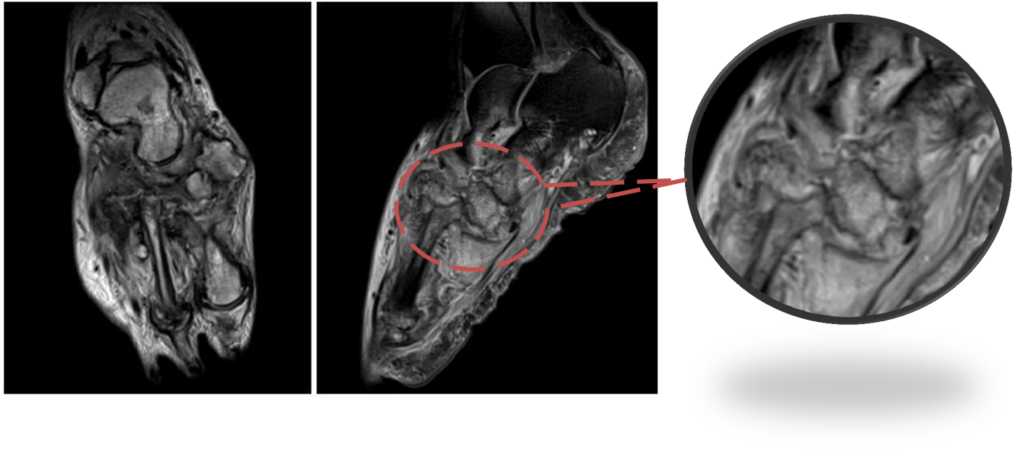
Остеомиелит, присоединившийся с стопе Шарко
Радионуклидная диагностика
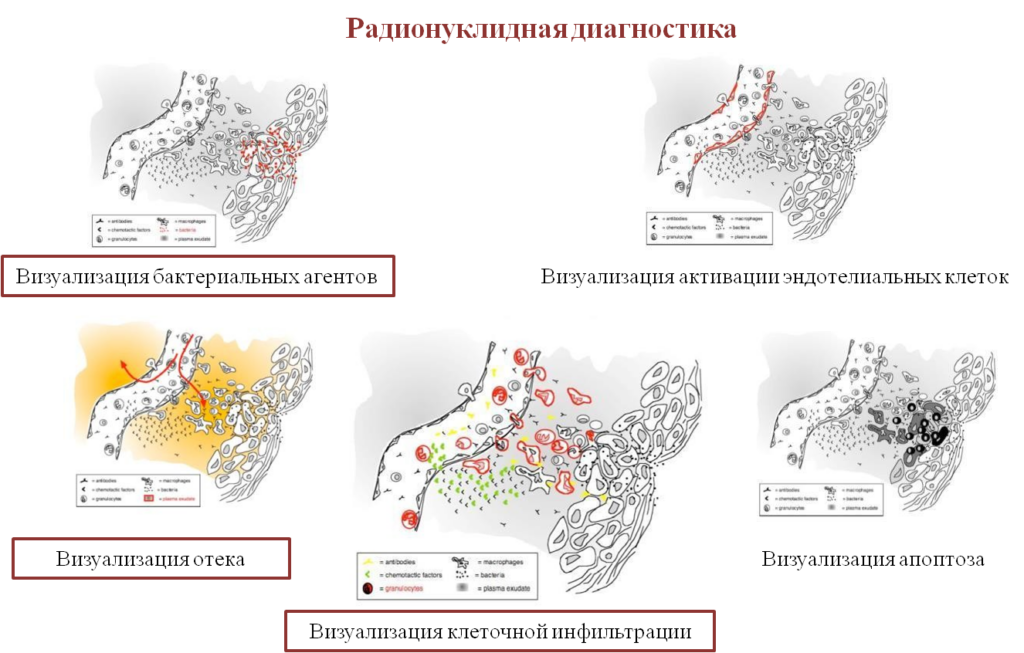
Визуализация бактериальных агентов
| Группа препаратов | РФП | Первый автор | Кол-во пациентов | Чувстви- тельность | Специ- фичность |
| 1. Меченые антибиотики | 99mTc-ciprofloxacin | Dutta P. | 25 | 67% | 87% |
| 18F-ciprofloxacin | M. Brunner | Говорится о потенциальной возможности исследовать пациентов с СДС | |||
| 2. Антимикробные пептиды | 99mTс-ubiquicidin (в сочетании с трехфазной сцинтиграфией) | Saeed S. | 65 | 100% | 100% |
| 3. Меченые моноклональные антитела (MoAb) и F(ab’)2 фрагменты | 99mTc-antigranulocyte Fab’ fragment antibody (LeukoScan) | Rubello D. | 220 | 92% | 88% |
Визуализация отека
| Группа препаратов | РФП | Первый автор | Кол-во пациентов | Чувстви- тельность | Специ- фичность |
| Иммуноглобулины | 99mTc-IgG | I. Neshandar A. | 18 | 100% | 69% |
| Комплексы авидин-биотин | Публикации не найдены, применяется при инфицированных сосудистых трансплантатах | ||||
| Меченные наноколлоиды | 99mTc-nanocolloid | Mudun A. | 34 | 90% | 59% |
| Неспецифические индикаторы | 67Ga-цитрат | Завадовская В.Д. | 47 | 96% | 72% |
| 111In-цитрин | D. S. Schauwecker | 142 | 88% | 84% | |
| 201Tl-хлорид | Завадовская В.Д. | 17 | 87% | 88% |
Трехфазная сцинтиграфия
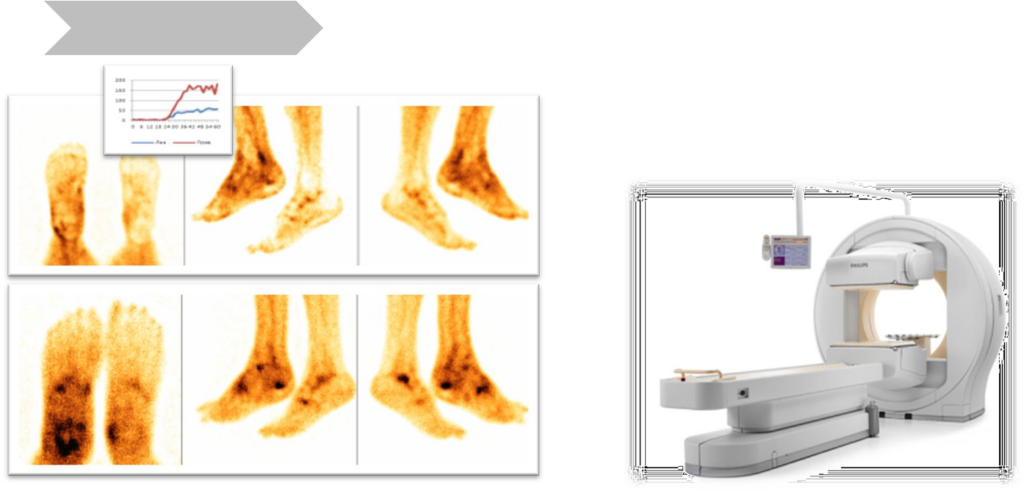
Трехфазная сцинтиграфия позволяет оценить состояние магистрального кровотока, мягких тканей и костей. Тем не менее, абсолютно разноречивые мнения приводятся о диагностической эффективности остеосцинтиграфии в установлении остеомиелита именно у больных сахарным диабетом.

Критерии наличия внутрикостного воспаления:
усиление кровотока на стороне поражения в артериальную фазу исследования и увеличение/ соответствие площади накопления РФП в мягких тканях по сравнению с костной (по A.H. Маurer).
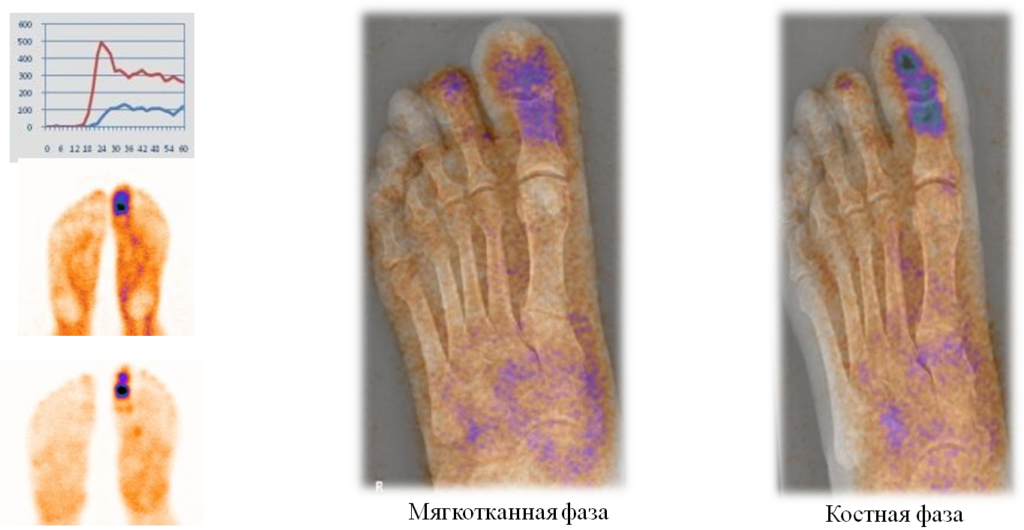
Диагностическая эффективность трехфазной сцинтиграфии
| Исследование | n | Чувствительность, % | Специфичность, % |
| Seldin, JNM 1985 | 30 | 94 | 79 |
| Maurer, Radiology 1986 | 13 | 75 | 59 |
| Shults, Am J Surg 1989 | 25 | 67 | 43 |
| Keenan, Arch Int Med 1989 | 77 | 100 | 38 |
| Larcos, AJR 1991 | 51 | 93 | 43 |
| Newman, JAMA 1991 | 41 | 69 | 39 |
| Harvey, JFAS 1997 | 31 | 91 | 40 |
| Blume, JFAS 1997 | 27 | 75 | 29 |
| Palestro, JFAS 2003 | 25 | 90 | 27 |
| Завадовская, Радиология-практика 2012 | 76 | 95 | 67 |
| Christopher, RSNA 2012 | 24 | 100 | 38 |
| Fosbol, Clin Physiol Funct Imaging 2017 | 90 | 88 | 78 |
Стопа Шарко
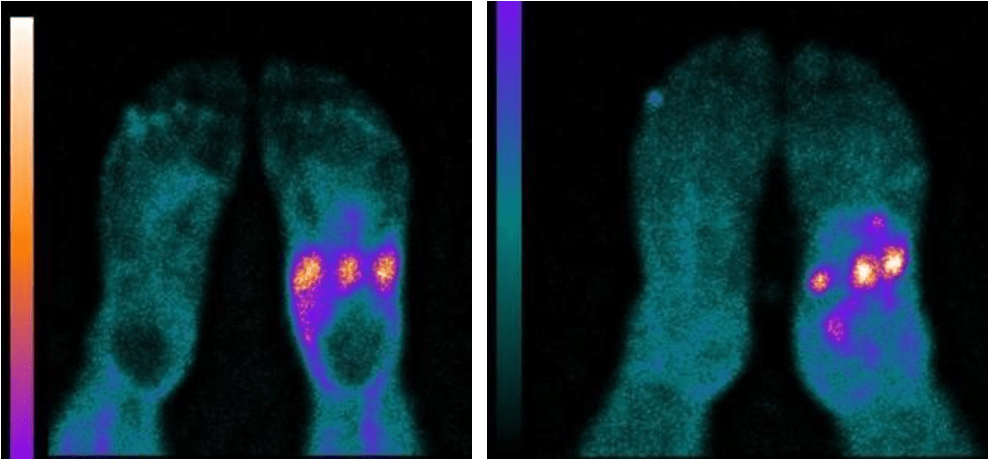
Способность индикатора аккумулироваться при диабетической остеоартропатии (стопа Шарко) пропорциально активности процесса, предлагается рядом авторов использовать для ранней диагностики данного патологического состояния и последующего контроля лечения.
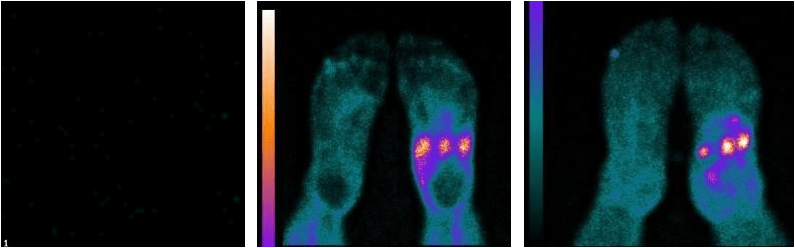
Сцинтиграфия с мечеными лейкоцитами
Сцинтиграфия с мечеными лейкоцитами является «золотым стандартом» среди специфических сцинтиграфических методов в диагностике воспаления*, однако публикации об использовании этого метода применительно к диагностике остеомиелита у больных диабетической стопой противоречивы.
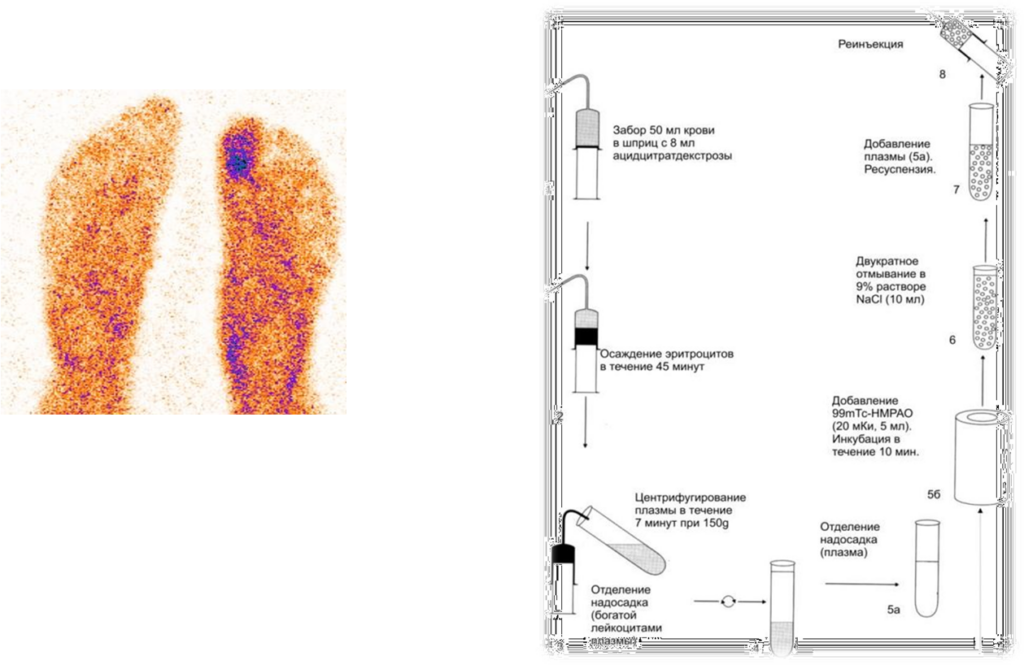
диабет 2 типа, диабетическая стопа смешанного типа.
Гиперфиксация индикатора в плюснефаланговом суставе 2 пальца правой стопы.
Гнойный артрит плюснефалангового сустава
Диагностическая эффективность сцинтиграфии с мечеными лейкоцитами
| Исследование | n | Чувствительность, % | Специфичность, % |
| Maurer, Radiology 1986 | 13 | 75 | 89 |
| Schauwecker, J Nucl Med 1989 | 35 | 100 | 83 |
| Keenan, Arch Int Med 1989 | 77 | 100 | 78 |
| Larcos, AJR 1991 | 51 | 79 | 78 |
| Newman, JAMA 1991 | 41 | 89 | 69 |
| Palestro, J Foot & Ankle Surg 2003 | 25 | 80 | 67 |
| Christopher, RSNA 2012 | 24 | 100 | 77 |
Основными причинами снижения специфичности данной методики являются недостаточное анатомическое и пространственное разрешение метода и способность меченых лейкоцитов аккумулироваться в участках асептически протекающих процессов при стопе Шарко из-за повышенной гемопоэтической активности костного мозга.
Для дифференциальной диагностики гнойного воспаления и острой диабетической остеоратропатии, предлагается сочетанное использование сцинтиграфии с мечеными лейкоцитами и сцинтиграфии костного мозга. Критерием наличия гнойного воспалительного процесса в данном случае будет являться патологическая аккумуляция меченых лейкоцитов, при отсутствии сцинтиграфических проявлений повышения активности костного мозга. Острая диабетическая остеоартропатия при этом будет характеризоваться гиперфиксацией как меченых лейкоцитов, так и индикатора активности костного мозга.
| Меченые лейкоциты | Коллоиды | |
| Остеомиелит | + | – |
| Шарко | + | + |
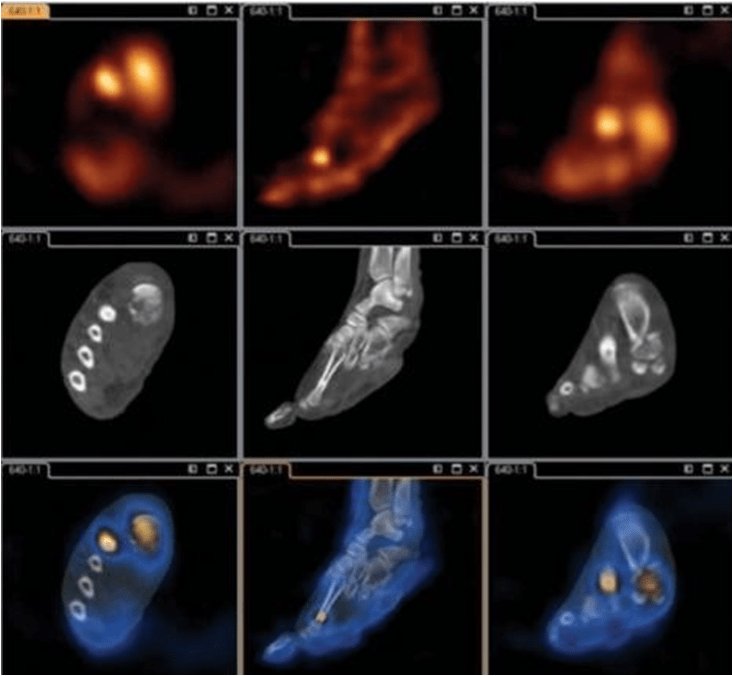
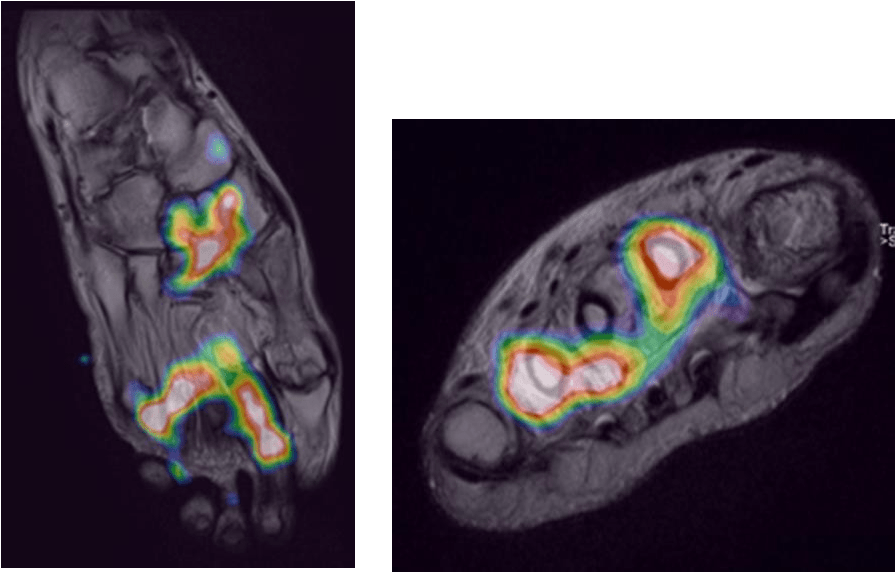
ОФЭКТ с мечеными лейкоцитами, совмещенная с МРТ (T2): коронарная и аксиальная проекции.
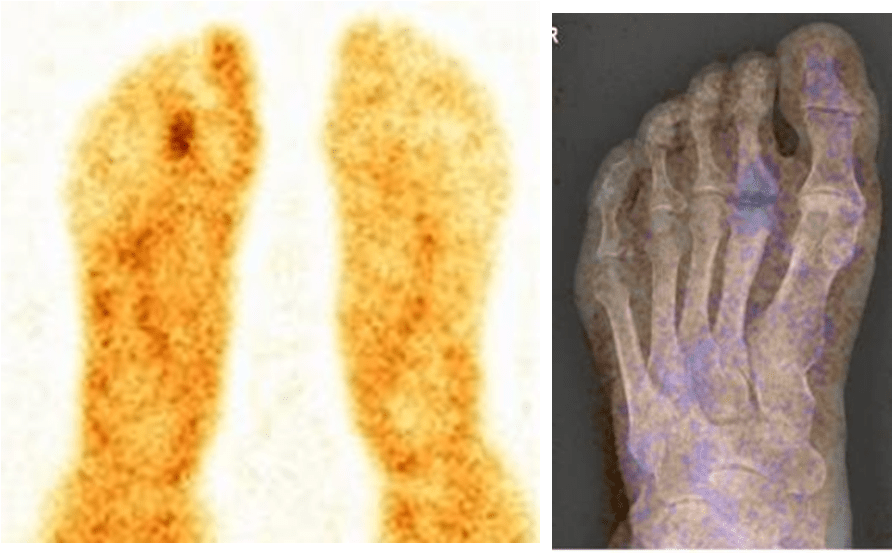
Гиперфиксация радиофармпрепарата в клиновидных костях и прилегающих суставах, а также в плюсне-фаланговых суставах 2 и 4 пальцев, проксимальной и средней фалангах 2 пальца и мягких
тканях 3 пальца правой стопы.
Диагностика гнойно-деструктивных процессов
| Метод | Достоинства | Недостатки |
| Рентгенография | •Остается основополагающим методом диагностики | •Крайне низкая специфичность •Невозможность адекватной оценки мягкотканных структур •Лучевая нагрузка |
| Компьютерная томография | •Высокое пространственное разрешение •Высокая чувствительность | •Низкая специфичность •Невозможность адекватной оценки мягкотканных структур •Высокая лучевая нагрузка |
| Трехфазная сцинтиграфия | •Простота выполнения •Высокая чувствительность | •Крайне низкая специфичность •Низкое пространственное разрешение •Лучевая нагрузка |
| Сцинтиграфия с мечеными лейкоцитами | •Высокая специфичность | •Высокая трудоемкость •Лучевая нагрузка •Низкое пространственное разрешение |
| Магнитно-резонансная томография | •Высокая чувствительность •Оценка мягкотканных и костных структур •Отсутствие лучевой нагрузки | •Низкая специфичность (сложность дифференцирования нейротрофических изменений и гнойного расплавления кости) |
Оценка состояния кровотока
Варианты стратегии хирургического лечения осложненного течения синдрома диабетической стопы.
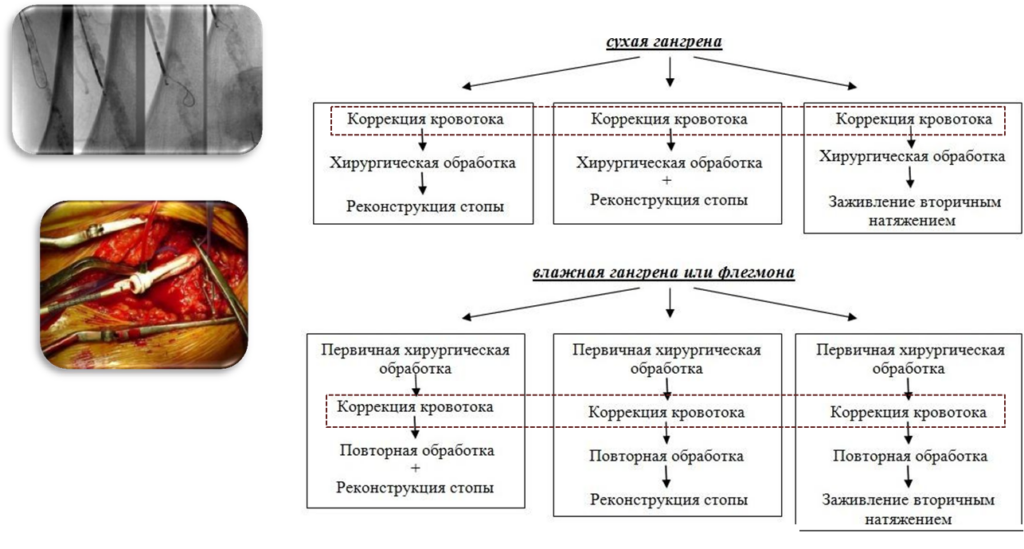
Цифровая субтракционная ангиография
Рентгеновская ангиография сохраняет одно из ведущих мест в диагностическом алгоритме
у пациентов с СДС и большинством авторов считается «золотым стандартом диагностики». На сегодняшний момент широко представлена разновидность рентгеновской ангиографии: цифровая субтракционная ангиография. Основными целями ангиографической визуализации сосудов у пациентов с СДС являются определение анатомического расположения сосудов стоп и оценка степени их пораженияс целью определения пригодности для открытой или эндоваскулярной реваскуляризации.
Апикальная гангрена в первом и втором пальцах ног, ранее выполненная ампутации третьего пальца.
Преимущества метода:
- мгновенное построение сосудистой карты стопы
- способность визуализировать мельчайшие сосуды
- отсутствие существенной зависимости результатов исследования от наличия кальциноза сосудов
- обеспечивает доступ к выполнению не только диагностических, но и лечебных сосудистых манипуляций, включая ангиопластику, атерэктомию, стентирование и тромболизис.
Недостатки метода:
- плоскостные изображения
- риск, непосредственно связанный с артериальным доступом, включающий диссекцию артерий, образование гематом, ложных аневризм, формирование артериовенозных фистул
- необходимость седации пациента
- контраст-индуцированная нефропатия.
Компьютерно-томографическая ангиография
С появлением компьютерных томографов последних поколений появилась возможность внедрения компьютерно-томографической ангиографии, в качестве полноценной альтернативы цифровой субтракционной ангиографии. Более короткое время регистрации изображения, тонкие срезы, высокое пространственное разрешение и усовершенствование многодетекторных компьютерно- томографических сканеров позволяют сканировать сосудистое дерево в ограниченный период времени с небольшим использованием контрастного вещества.
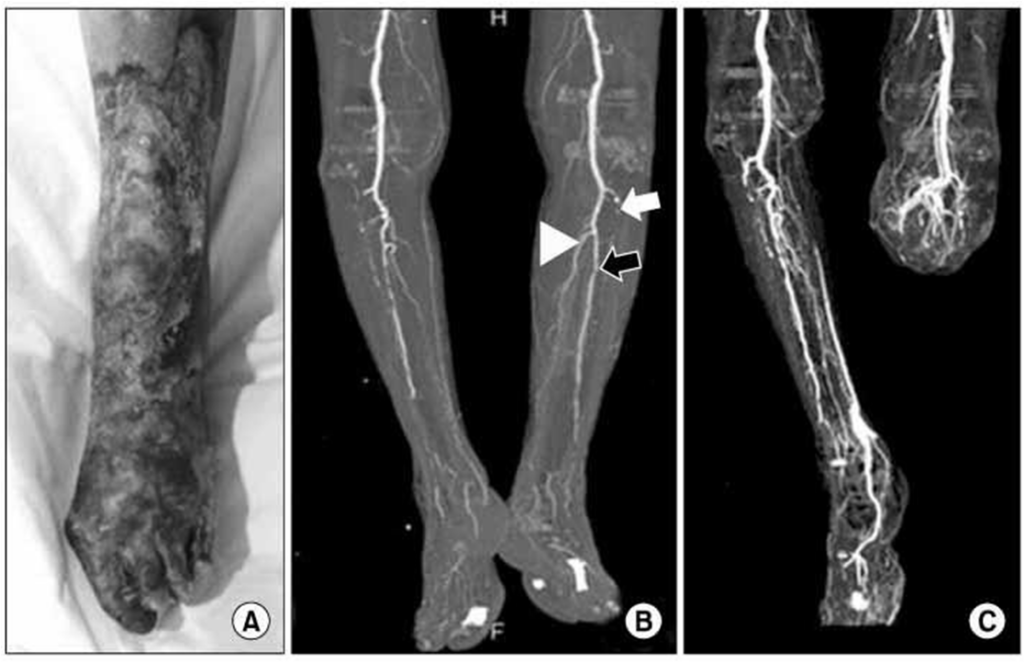
Преимущества метода:
- Комфортен для пациента
- Высокая скорость обследования
- Высокое пространственное разрешение
- Способность оценивать ранее стентированные артерии
Недостатки метода:
- контраст-индуцированная нефропатия
- относительно высокая лучевая нагрузка
Компьютерно-томографическая ангиография должна быть использована у пациентов с наличием противопоказаний к выполнению магнитно- резонансной ангиографии.
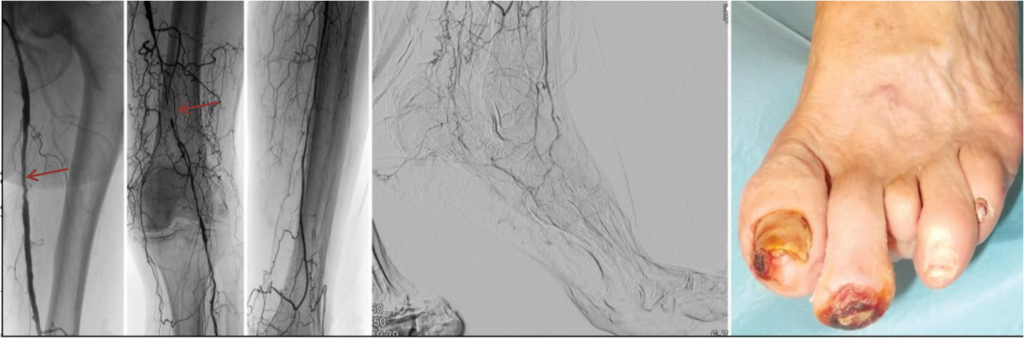
Дуплексное ультразвуковое сканирование
Дуплексное ультразвуковое исследование позволяет выявить анатомическое расположение и степень стеноза при заболеваниях периферических артерий нижних конечностей с помощью комбинации В-режима и цветового допплеровского картирования. Гемодинамическая оценка проводится путем измерения пиковой систолической скорости в пределах или за пределами обструкции, наличия или отсутствия турбулентности и пульсации. Дуплексное сканирование способно выявить гемодинамически значимые бляшки, оценить состояние артериальной стенки, мелких сосудов, коллатеральной сети.
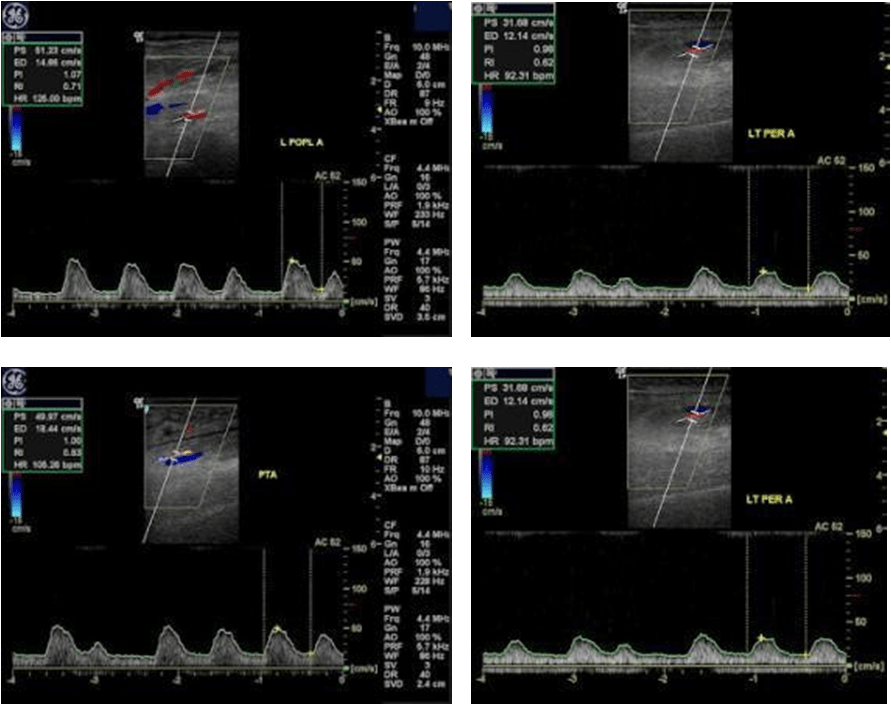
Умеренный стеноз левой передней и задней большеберцовых артерий и малоберцовой артерии.
Преимущества метода:
- Комфортен для пациента
- Возможность комплексного исследования состояния кровотока от брюшной аорты до артерий стоп
- Отсутствие лучевой нагрузки
Недостатки метода:
- длительность выполнения исследования
- крайне высокая оператор-зависимость
Радионуклидная ангиография

Радионуклидная ангиография нижних конечностей на сегодняшний день практически не используется в качестве самостоятельной методики исследования кровотока у пациентов с СДС. Тем не менее, сосудистая стадия исследования (радионуклидная ангиография), является неотъемлемой составляющей трехфазной сцинтиграфии, позволяя значительно повысить диагностические показатели широко используемой методики.
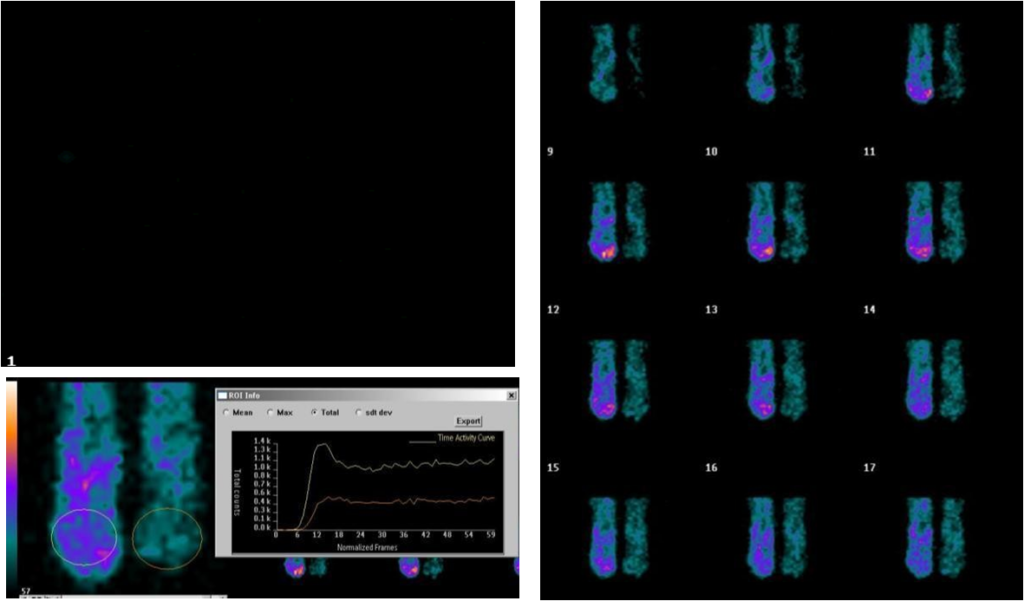
Ускоренное и повышенное поступлении индикатора во все отделы левой стопы.
Преимущества метода:
- Малоинвазивность
- Простота выполнения методики
- Возможность не только качественной, но и количественной оценки полученных результатов
- Отсутствие аллергических реакций и нефротоксичности
Недостатки метода:
- крайне низкая разрешающая способность
- наличие лучевой нагрузки
- относительные количественные показатели
МР-ангиография
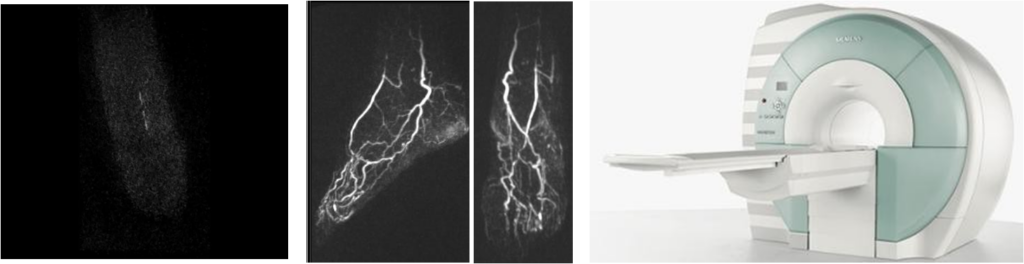
МР-ангиография приближается по диагностическим возможностям к цифровой субтракционной ангиографии, являясь при этом более экономически выгодной. Однако, имеются данные, что магнитно-резонансная ангиография уступает цифровой субтракционной ангиографии в случае исследования дистальных сосудов, а так же в ситуации критической ишемии. Тем не менее, ряд зарубежных медицинских центров использует данную методику перед проведением процедур реваскуляризации, отказавшись от рентгеновских методик.
Преимущества метода:
- высокая скорость выполнения процедуры (менее 15 минут)
- выполнение исследования в амбулаторных условиях
- трехмерный характер представления полученных результатов
- отсутствие артефактов от кальцинированных стенок артерий
- появление бесконтрастных методик (времяпролетная и фазоконтрастная ангиография)
Недостатки метода:
- общие ограничения для выполнения магнитно-резонансно томографических исследований\
- возможность возникновения нефрогенного системного фиброза (не рекомендуется прохождение исследований пациентам со скоростью клубочковой фильтрации <30 мл / мин на 1,73 м2)
- тенденция к завышению степени стеноза в зонах турбулентности
Оценка времени поступления контраста
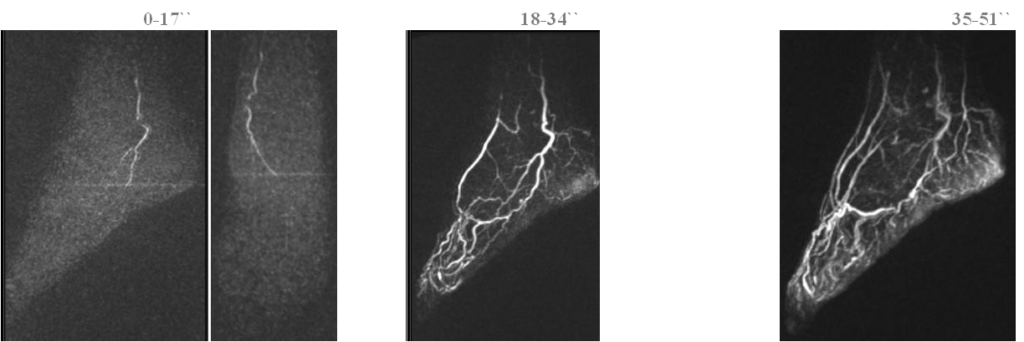
В ряде случаев определяется сочетание замедленного времени поступления контрастного вещества с наличием гнойного воспаления при синдроме диабетической стопы.
Ранняя визуализация вен, обусловленная артериовенозным шунтированием
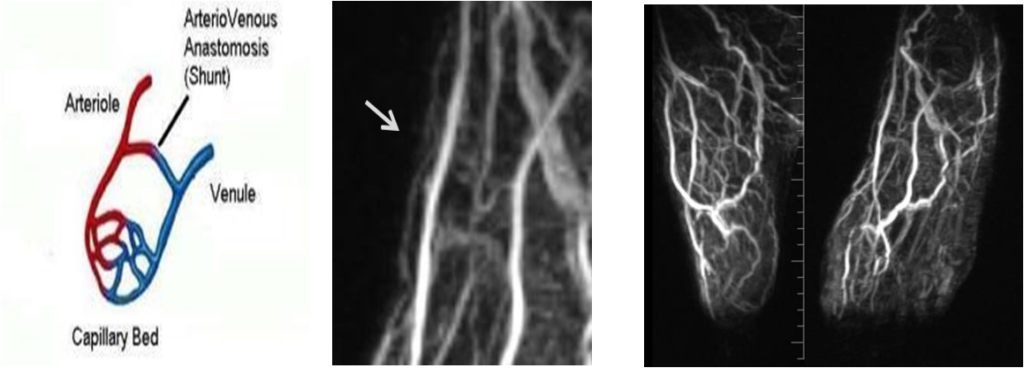
МРА Артерио–венозное шунтирование
Оценка сосудистой архитектоники
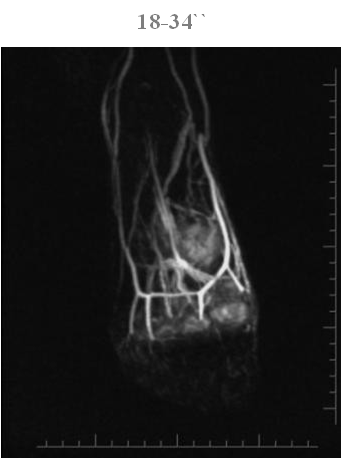
Пациент К. 29 лет, СД 1 тип, смешанная форма СДС, подозрение на остеомиелит
МРА
Отсутствие всех a. digitales
Пациент Г. 65 лет, СД 2 тип, ишемическая форма СДС, подозрение на остеомиелит
МРА
Отсутствие a. arcuata, всех a. digitales
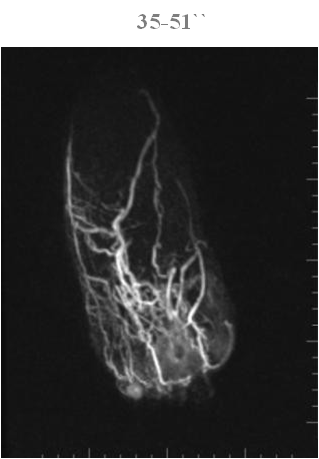
Оценка характера накопления контраста
На всем протяжении исследования, вплоть до 5 минуты практически отсутствует накопление контраста в
1 пальце левой стопы.
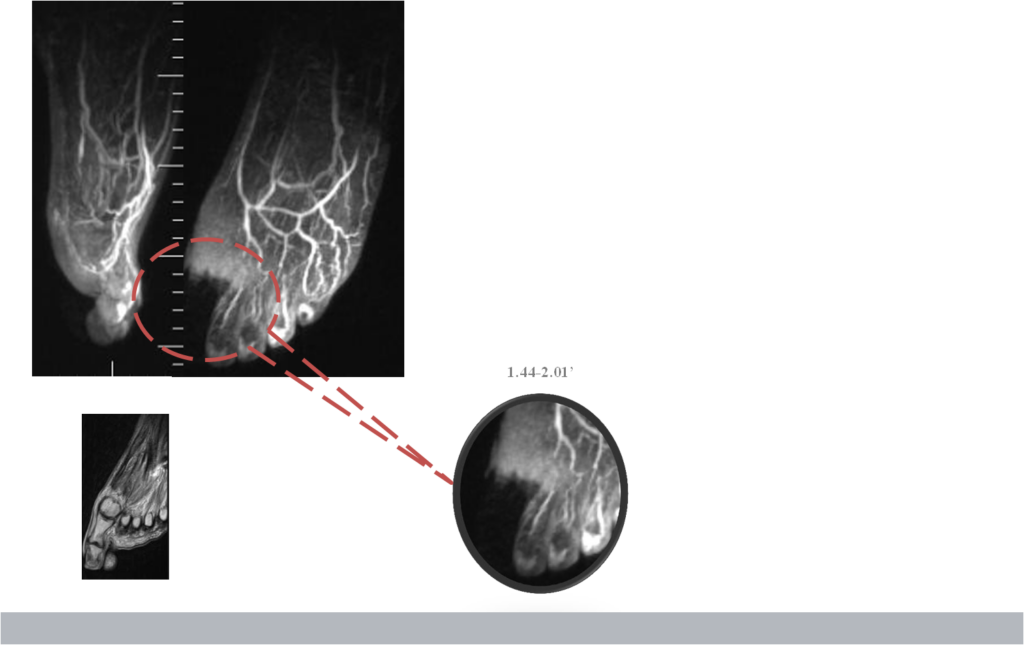
Объективные данные: Стопа гиперемирована, отечна, язва с гнойным содержимым по медиальной поверхности 1 пальца левой стопы
Локальное повышенное накопление контраста в мягких тканях без четкой визуализации сосудистой архитектоники.
Сохраняется длительное время.
Остеомиелит ассоциирован с длительным повышенным накоплением контраста во всех случаях.
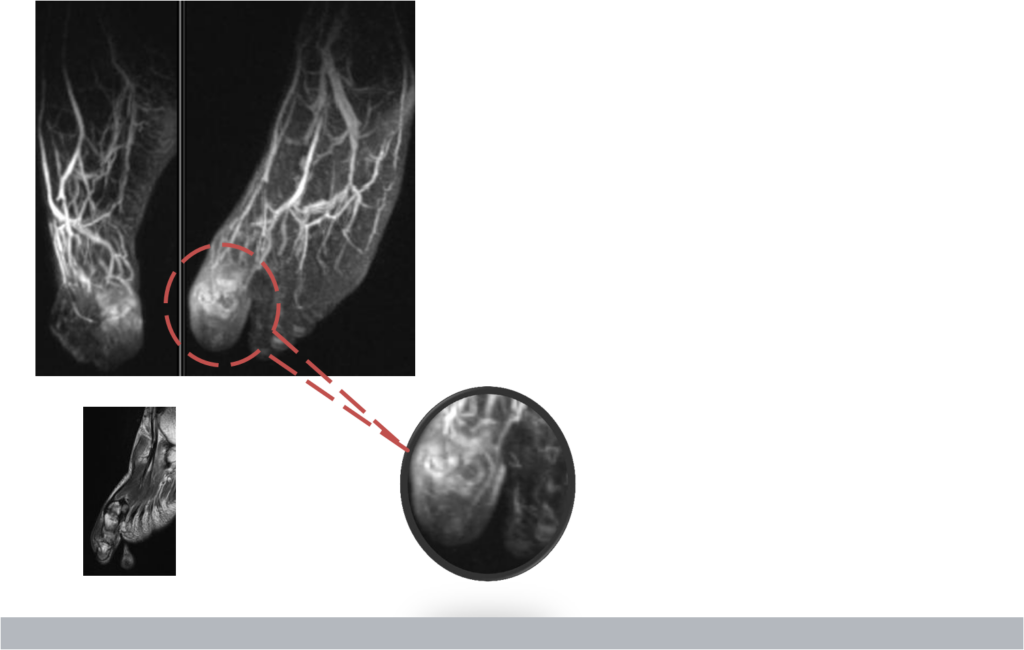
Выраженное локальное повышение накопления контраста до визуализации магистральных сосудов. Сохраняется
длительное время.
Локальное повышенное накопление контраста не является специфическим признаком наличия гнойного воспалительного процесса.
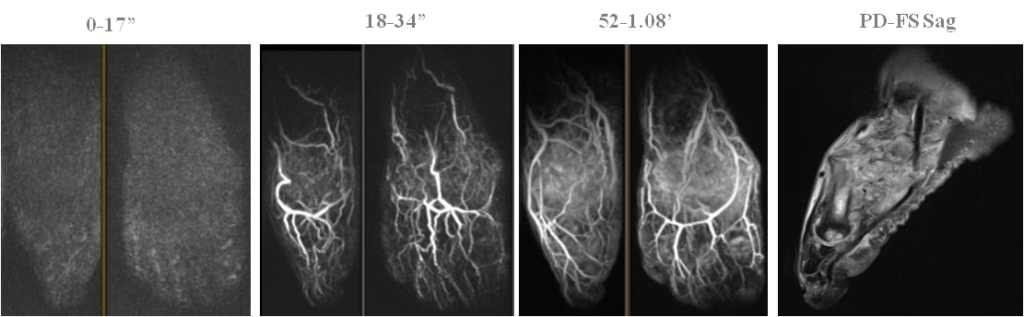
Объективные данные: стопа гиперемирована, отечна, повреждения кожи отсутствуют.
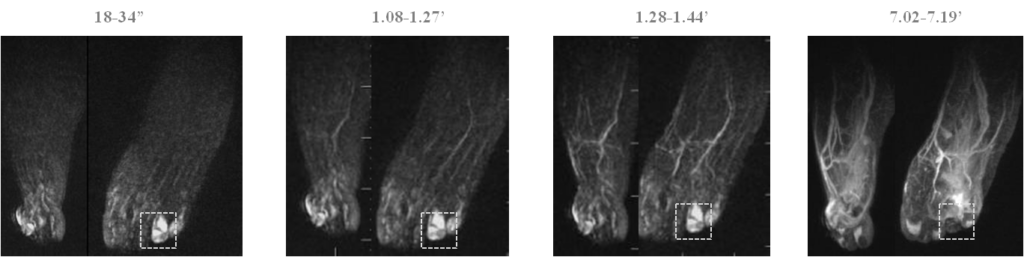
MРA –Выраженное диффузное накопление контраста.
МРТ – Отек костного мозга, дезорганизация и отек мягких тканей.
| Метод | Достоинства | Недостатки |
| Рентгеновская ангиография | •Остается «золотым стандартом» диагностики | •Инвазивность •Контраст-индуцированная нефропатия •Лучевая нагрузка |
| Ультразвуковое исследование | •Количественная оценка кровотока •Отсутствие лучевой нагрузки | •Оцениваются преимущественно крупные сосуды, располагающиеся поверхностно |
| Радионуклидная ангиография | •Оценка времени и интенсивности поступления препарата •Малоинвазивность | •Низкое пространственное разрешение •Лучевая нагрузка |
| КТ-ангиография | •Высокая точность результатов •Малоинвазивность | •Контраст-индуцированная нефропатия •Лучевая нагрузка |
| МР-ангиография | •Высокая точность результатов •Малоинвазивность •Отсутствие лучевой нагрузки | •Ограниченная размером катушки зона исследования •Длительность исследования |
Методы лучевой диагностики способны эффективно оценивать состояние сосудистого русла и наличие гнойно-некротических осложнений у пациентов с осложненным течением СДС.
Учитывая многофакторность поражения, при оценке полученных результатов, необходимо сопоставление данных всех выполненных диагностических модальностей с клинической картиной.