Содержание
Классификация желтух беременных
Первая группа. Присоединение к беременности гепатотропной инфекции, обусловленной:
- а) вирусами (гепатитов А, В, С, Д, Е, инфекционного мононуклеоза, цитомегалии, желтой лихорадки, ВИЧ);
- б) спирохетами (лептоспирозы, сифилис); в) бактериями (паратифозные палочки, иерсении, сальмонеллы);
- г) простейшими (малярия, амебиаз).
Вторая группа. Присоединение к беременности желтух в результате воздействия различных факторов, не обусловленных гепатотропной инфекцией и состоянием беременности:
- а) механических (холелитиаз, холециститы, неоплазмы);
- б) обменных (ожирение, гипертиреоз и т. д.);
- в) токсических (медикаментозных, профессиональных и т. д.);
- г) септико-токсических (сепсис);
- д) гемолитических (приобретенные и врожденные гемолитические желтухи различного генеза).
Третья группа. Желтухи, обусловленные патологией беременности:
- а) чрезмерная рвота беременных;
- б) внутрипеченочный холестаз беременных (ранее применялся термин холестатический гепатоз беременных);
- в) поздний токсикоз беременных с почечно-печеночным синдромом при:
- 1) пиелитах беременных;
- 2) нефропатии беременных;
- г) острая жировая дистрофия печени беременных (прежнее название острый жировой гепатоз беременных).

1 триместр
- Острый вирусный гепатит
- Чрезмерная рвота беременных
2 триместр
- Острый вирусный гепатит
- Внутрипеченочный холестаз беременных
3 триместр
- Острый вирусный гепатит
- Внутрипеченочный холестаз беременных
- Острая жировая дистрофия печени беременных
Вирусные гепатиты

Заболевания жёлчных путей
- Во время беременности литогенные свойства жёлчи возрастают, опорожнение жёлчного пузыря нарушается, что приводит к формированию камней.
- У больных с холедохолитиазом могут быть с успехом выполнены эндоскопическая ретроградная холангиопанкреатография и папиллосфинктеротомия. Эти процедуры возможны уже во II триместре беременности, причём с минимальным облучением.
- Холецистэктомия, выполненная как традиционным, так и эндоскопическим методом, также не представляет опасности во время беременности.
Холестаз беременных

- Внутрипеченочный холестаз беременных развивается в последнем триместре.
- В самой лёгкой форме он проявляется лишь кожным зудом. Именно с холестазом связан генерализованный зуд на последних неделях беременности, хотя кожный зуд может начинаться на 2—3-м месяце. Интенсивная желтуха встречается редко.
- Моча тёмного цвета, кал обесцвечен. Общее состояние не страдает, жалоб на боли нет, печень и селезёнка не пальпируются. Может отмечаться значительное уменьшение массы тела. Желтуха регрессирует после родов, через 1—2 нед исчезает зуд. Заболевание обычно рецидивирует при последующих беременностях, хотя время его появления и тяжесть варьируют у одних и тех же больных.

- Прогноз для матери хороший, однако её заболевание повышает риск недоношенности, дистресс-синдрома и смерти плода или новорождённого в перинатальном периоде. Необходимо тщательно наблюдать за состоянием плода и прервать беременность при развитии его гипоксии. Родоразрешение показано в 38 нед, но при тяжёлом холестазе может быть проведено в 36 нед.
- Поскольку у больных отмечается повышенная кровопотеря, после родов нужно назначать витамин К. Уменьшить зуд могут холестирамин и урсодезоксихолевая кислота.
- Следует предупредить женщину о том, что заболевание обычно рецидивирует при следующей беременности и может провоцироваться приёмом пероральных контрацептивов.
Острая жировая дистрофия печени беременных
- Первые признаки заболевания — тошнота, повторная рвота и боли в животе с последующей желтухой — появляются между 30-й и 38-й неделей беременности..
- В самых тяжёлых случаях развиваются кома, почечная недостаточность и кровотечения.
- Асцит (50%)
- полидипсия и полиурия с преходящей картиной несахарного диабета.
- Повышение концентрации аммиака и аминокислот в сыворотке, лактацидоз , высокие концентрации мочевой кислоты. Возможно развитие тяжёлой гипогликемии.
- В отличие от гестозов, при которых желтуха, как правило, объясняется гемолизом, отмечается гипербилирубинемия без признаков гемолиза. Активность сывороточных трансаминаз колеблется, обычно не превышая 1000 МЕ/л, но может быть и нормальной.
- Обычно выявляют лейкоцитоз и тромбоцитопению, при исследовании мазка крови иногда наблюдается картина лейкоэритробластной реакции.
- Увеличиваются протромбиновое время и частичное тромбопластиновое время, концентрация фибриногена снижается.
- Часто развиваются тяжёлые кровотечения, хотя ДВС-синдром встречается лишь в 10% случаев.
Лечение желтухи беременных
Основой лечения в относительно лёгких случаях являются госпитализация и тщательное наблюдение за состоянием беременной и плода. Если состояние беременной ухудшается (неукротимая рвота, нарастание желтухи, признаки коагулопатии), необходимо прерывание беременности путём кесарева сечения или стимуляции родов.
- Коррекция коагулопатии и гипогликемии. В одном крайне тяжёлом случае потребовалась даже трансплантация печени .
- После родов продолжают мониторинг свёртывающей системы, углеводного обмена, функции почек и печени.
- Поскольку у этих больных часто развивается эзофагит, сопровождающийся кровотечением, целесообразно назначить омепразол или близкий по действию препарат.
Описторхоз у беременных
- Заболевание обычно начинается через 2-3 недели после употребления в пищу зараженной рыбы.
- У беременных в острую фазу описторхоза могут развиваться тяжелые формы токсикоза как первой, так и второй половины беременности, явления угрожающего выкидыша и преждевременных родов, внутриутробная асфиксия и гибель плода.
- Однако в клинической картине острого описторхоза нет характерных признаков, по которым можно было бы сразу поставить окончательный диагноз. Заболевание может протекать под маской гриппа, ангины, бронхита, гастрита, вирусного гепатита (болезнь Боткина), механической, гемолитической желтухи, инфекционного мононуклеоза и других заболеваний, с которыми и следует дифференцироать острый описторхоз.
- В постановке окончательного диагноза основное значение имеет выявление в дуоденальном содержимом и фекалиях яиц описторха, которые можно обнаружить спустя 4-5 нед с момента заражения.
- Однако в связи с большой ранимостью печени в острой фазе описторхоза беременным показаны препараты, обладающие желчегонным и противовоспалительным эффектом, но не оказывающие отрицательного действия на плод. К ним прежде всего относятся настои и отвары лекарственных трав (бессмертник, мята, зверобой, спорыш, ноготки, ромашка, репешок, кукурузные рыльца и пр.).
- Для профилактики гипоксии плода следует назначать сигитин, галоскорбин.
- В родах у инвазированных женщин необходимо своевременно проводить профилактику гипоксии плода, слабости родовой деятельности и гипотонического кровотечения.
- Антипаразитарное лечение хлоксилом в острой фазе описторхоза при беременности и лактации из-за токсичности препарата противопоказано. К нему следует приступать по окончании лактационного периода, стихании острого периода болезни, но не ранее 1.5 мес от момента заражения.
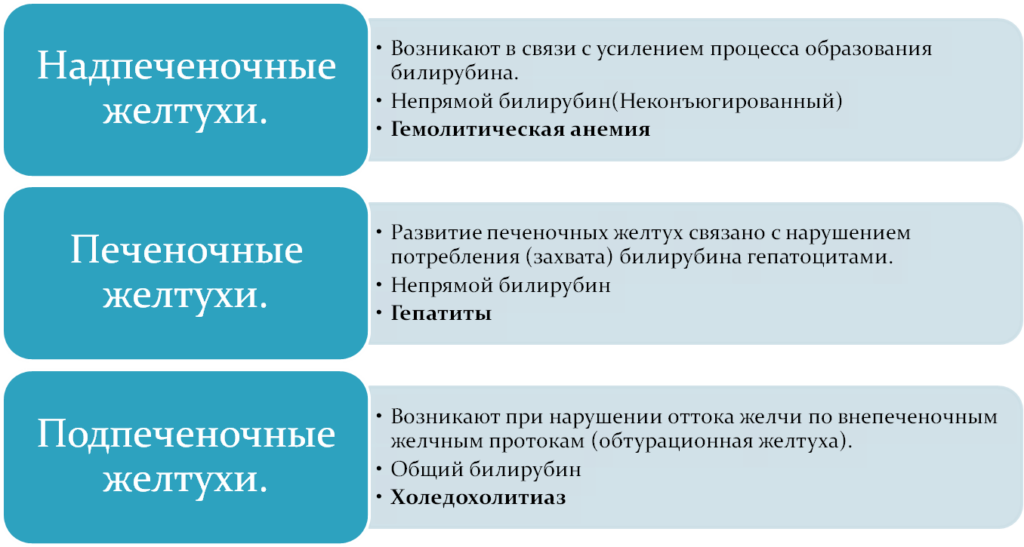
Гемолитическая анемия
- Наличие анемии различной степени выраженности, признаки раздражения красного ростка костного мозга с ретикулоцитозом, гипербилирубинемий за счет повышения уровня неконъюгированного билирубина, темной окраски кала за счет стеркобилиногена, не измененных уровнях показателей холестаза и цитолиза.
- Следует иметь в виду возможность аутоиммунной гемолитической анемии на фоне аутоиммунного гепатита, первичного билиарного цирроза, возможность развития гемолитических кризов при болезни Вильсона–Коновалова.