- Анатомия молочных желез
- Какие гормоны влияют
- Гиперпластические заболевания гениталий, при которых развиваются изменения МЖ
- Алгоритм исследования молочных желез
- Показания к исследованию молочных желез
- Противопоказания к проведению МРТ молочных желез
- Факторы снижающие чувствительность и специфичность МР-маммографии
- Система BIRADS (при МРТ молочных желез)
- Терминология описания или лексикон (BIRADS Lexicon):
- Форма образований
- Оценка структуры и контуров образований
- Локализация патологических участков
- Система BIRADS. (Breast Imaging Reporting and Data System)
- Заболевания МЖ
- Пороки развития, нарушения роста (гипертрофия, мастоптоз, добавочные дольки)
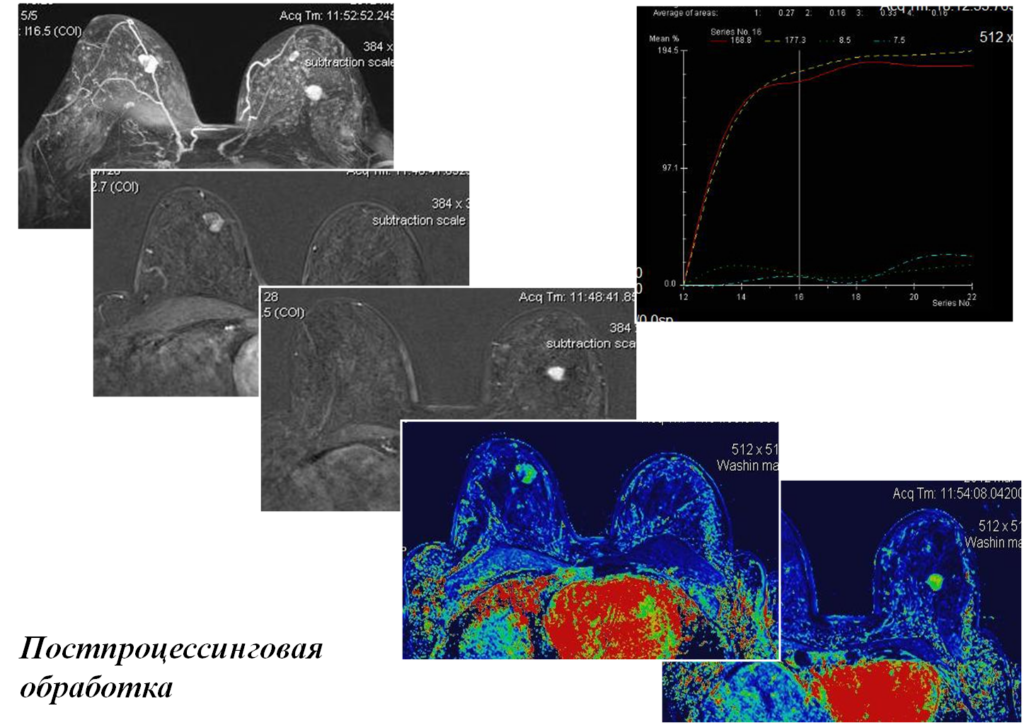
- Постпроцессинговая обработка
- Травматические изменения МЖ
- Воспалительные заболевания
- Опухоли (доброкачественные, злокачественные)
- Морфология доброкачественных образований
- Морфология злокачественных образований
- Схематическое изображение образований
- Кисты
- Киста с признаками воспаления
- Галактоцеле
- Маслянистые кисты
- Варианты фиброэпителиальной пролиферации – цистаденопапилломы и фиброаденомы
- Эпителиальные
- Смешанные (соединительнотканные и эпителиальные)
- Фиброаденомы
- Внутрипротоковые папилломы
- Гиалинизированная папиллома
- Редко встречающиеся образования
- Рак Молочных Желез (РМЖ)
- Этиология и патогенез
- Факторы риска
- Гистологические типы рака молочной железы
- В зависимости от типа роста опухоли рак молочной железы подразделяется
- В зависимости от клинического течения подразделяются следующие формы рака молочной железы
- Классификация TNM рака молочной железы (6-е издание, 2003)
- МР признаки Susp. Bl.
- Рост и метастазирование рака молочной железы
- Узловая форма Са МЖ
- Постпроцессинговая обработка
- Увеличенные лимфоузлы
- Гиперваскулярное образование правой МЖ
- Постпроцессинговая обработка
- Узловая форма Са МЖ
- Постпроцессинговая обработка
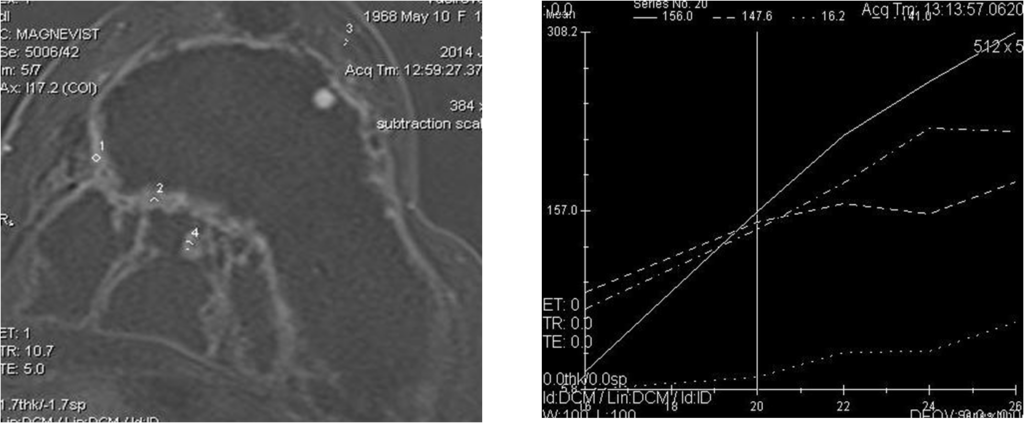
- Построение графиков
- Железистый рак
- Постпроцессинговая обработка
- Инвазивный внутрипротоковый Са
- Постпроцессинговая обработка
- Построение графиков
- Железисто-плоскоклеточный рак
- Вторично-отечная форма
- Постконтрастные изображения
- После курса ПХТ
- После химио- лучевой терапии
- Кистозная форма Са
- Постпроцессинговая обработка
- Первично-отечная форма Са левой МЖ
- Постпроцессинговая обработка
- Вторично-измененные лимфоузлы
- Сложные случаи
- Постпроцессинговая обработка
- Вторичные изменения МЖ. Саркома мягких тканей спины, злокачественное образование левой МЖ.
- Постпроцессинговая обработка
- Прогноз при раке молочной железы
- Дифференциальная диагностика образований МЖ
- Олеогранулемы
- Постпроцессинговая обработка
- Ятрогенные изменения МЖ
- История силиконовых имплантов
- Классификация имплантов пятого поколения
- Эндопротезы молочной железы
- Протокол исследования
- Нормальное состояние импланта
- Течение и прогноз
- Виды осложнений
- Внутрикапсульные дефекты
- Внутрикапсульный разрыв
- Внутрикапсульный разрыв
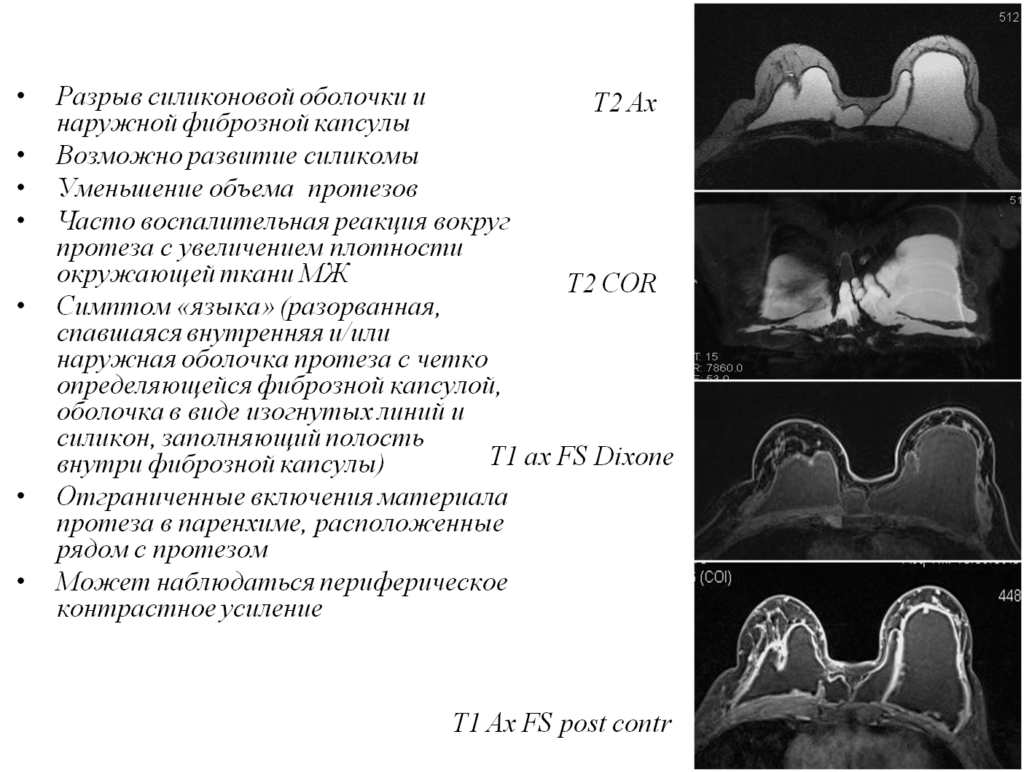
- Экстракапсульный разрыв
- Постконтрастные изображения и цветное картирование
- Постпроцессинговая обработка
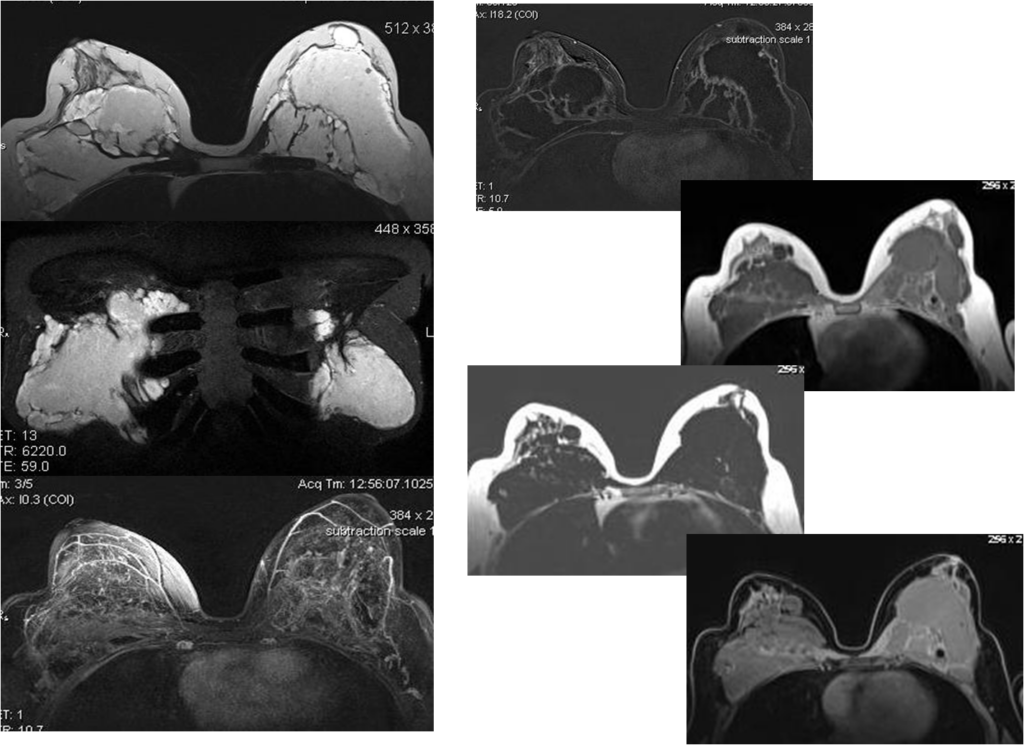
- Экстракапсульный разрыв с формированием хронического абсцесса
- Свищевой ход
- Пластика МЖ биогелем
- Постконтрастные изображения
- Пластика МЖ с введением безоболочечного геля (ПААГ)
- Постпроцессинговая обработка
- Сопутствующая патология (утолщение фиброзной капсулы)
- Сопутствующая патология (фиброаденома)
- Пластика МЖ имплантом после мастэктомии
- Постконтрастные изображения (внутрикапсульный разрыв импланта)
Анатомия молочных желез
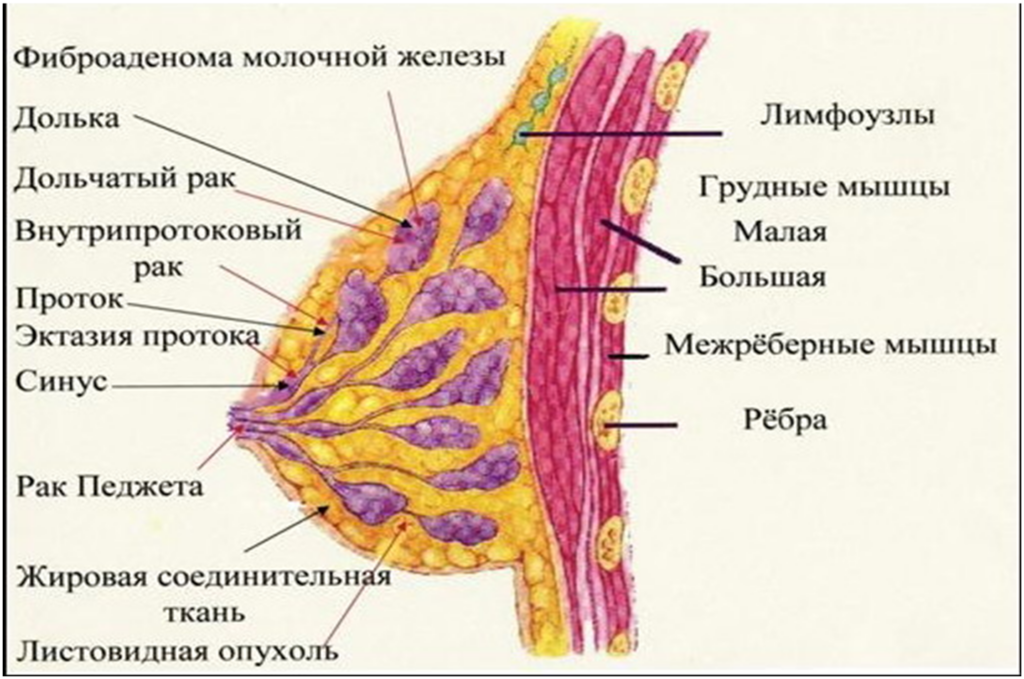
Молочные железы (МЖ)– гормональнозависимый орган, подвергающийся циклическим изменениям. В связи с этим целесообразно проводить МРТ молочных желез в первую фазу менструального цикла (5-12 день).
Какие гормоны влияют
- Гормоны яичников (фолликулин, эстроген, эстрадиол, прогестерон, тестостерон)
- Стероидные гормоны надпочечников (кортикостерон)
- Гормоны гипофиза (пролактин, ЛГ, ФСГ)
- Гормоны щитовидной железы (Т3, Т4, ТТГ)
Гиперпластические заболевания гениталий, при которых развиваются изменения МЖ
- Эндометриоз
- Миома
- Стойкая гиперплазия эндометрия
- Полипы в изолированном или сочетанном вариантах
Алгоритм исследования молочных желез
- Клинический осмотр
- Цифровая маммография
- УЗИ молочных желез
- МРТ молочных желез
- Биопсия
Показания к исследованию молочных желез
- Скрининговые исследования женщин из группы риска
- Дифференциальная диагностика образований МЖ
- Предоперационная диагностика стадии патологического процесса
- Постоперационная диагностика резидуальных изменений и поиск рецидива
- Определение ответа опухоли на проводимую химио- и лучевую терапию
- Определение источника опухоли при подтвержденных метастазах
- Стадирование патологического процесса
- Исследования пациенток после реконструктивной маммопластики посредством имплантов
Противопоказания к проведению МРТ молочных желез
- В течении 6 месяцев после открытой биопсии или операции
- В течении 12 месяцев после лучевой терапии
Факторы снижающие чувствительность и специфичность МР-маммографии
- Мелкие образование не накапливающие КВ
- 10-20% Са in situ имеют доброкачественный характер контрастирования
- Невозможность визуализации микрокальцинатов
- Ложноположительное контрастирование при гормональных перестройках, воспалительных заболеваний, беременности и лактации
- 5-10% инвазивных образований не имею специфических морфологических и динамических признаков накопления КВ
P.S. Необходимо отменять ГЗМ за 2-3 месяца перед МРТ исследованием
Система BIRADS (при МРТ молочных желез)
- Правильная укладка и выполненное МР исследование
Организация протокола описания маммографии: Протокол описания должен включать в себя – описание структуры молочных желёз, описания патологических находок/признаков и вывод/заключение с выставлением BIRADS категории в результате исследования. - Описание структуры молочной железы :По структуре, выделяют 4 типа молочных желёз (по Wolfe):
- Тип 1: Молочные железы с преимущественным жировым компонентом, наличие фиброгландулярной ткани менее 25% площади.
- Тип 2: Есть очаги фиброгландулярной ткани, занимающие от 25 до 50 % площади.
- Тип 3: Молочные железы с гетерогенными плотностями (фибро-гландулярные ткани), занимающие от 51 до 75 % площади
- Тип 4: Очень плотные молочные железы, процент фибро-гландулярных тканей более 75% площади.
- Тип 5: наличие протезов молочных желёз.
- N.B. Тип 3 и Тип 4 подразумевает под собой, что интерпретация таких МР изображений затруднена, и при чтении могут быть пропущены некоторые образования.
Терминология описания или лексикон (BIRADS Lexicon):
- Форма
- Края
- Плотность образования
- Размер образования
- Кальцификаты
- Очаговая асимметрия
- Нарушение архитектоники
- Описание локализации патологических признаков
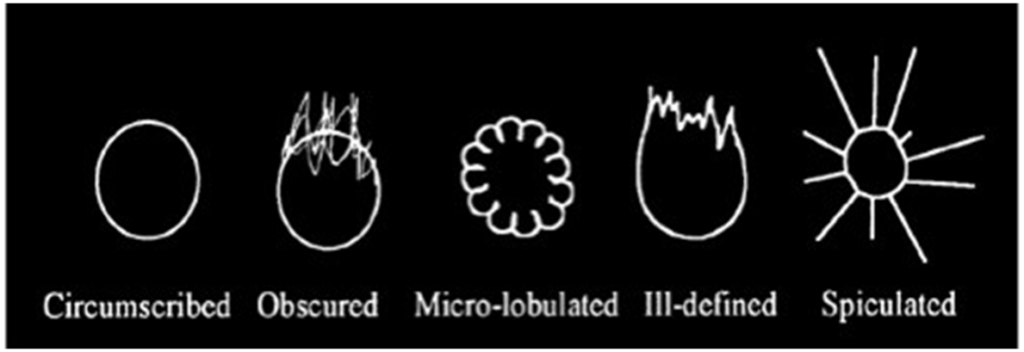
Форма образований

Оценка структуры и контуров образований
Структура
- Однородная
- Неоднородная
- Дольчатая
Контуры
- Четкие
- Тяжистые
- Размытые

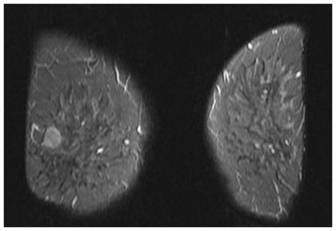
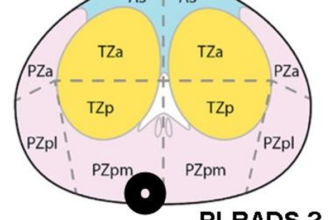
Локализация патологических участков


Система BIRADS. (Breast Imaging Reporting and Data System)
- Категория 0: невозможно прийти к однозначному выводу по результатам визуализации, необходимо до-обследование. Эта категория правомерна при скрининговых обследованиях
- Категория 1: нормальные результаты МР-маммографии, нет образований, нарушений архитектоники или подозрительных кальцинатов
- Категория 2: доброкачественные изменения
- Категория 3: наиболее вероятно доброкачественное образование (до 98% за то, что есть доброкачественный процесс, контрольная визуализации через 3-6 месяцев
- Категория 4: образование подозрительное на злокачественный процесс, необходима морфологическая верификация
- Категория 5: все выявленные признаки указывают на наличие рака молочной железы
- Категория 6: под эту категорию попадают пациентки с уже верифицированным диагнозом злокачественного процесса молочной железы
- http://www.radiographia.ru/node/3600
Заболевания МЖ
- Пороки развития, нарушения роста (гипертрофия, мастоптоз)
- Травмы
- Воспалительные заболевания (острые и хронические маститы, сифилис, Tbs)
- Дисгормональные (гиперплазии, аденоз)
- Опухоли (доброкачественные, злокачественные)
Пороки развития, нарушения роста (гипертрофия, мастоптоз, добавочные дольки)
- Часто выявляется клинически
- У женщин асимметрия МЖ

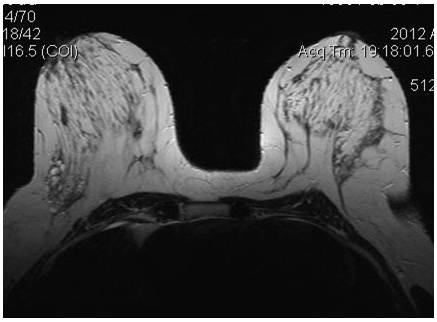
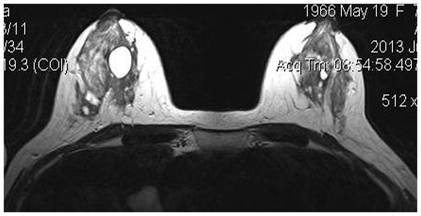
Молодая девушка, DS: образование подмышечной области. На МРТ добавочная долька, с признаками ФАМа
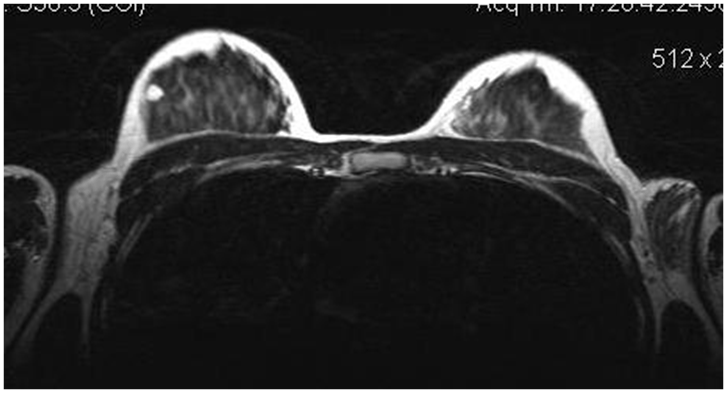

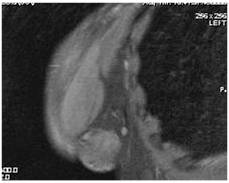

Участок локализованного ФАМа правой МЖ, на ММГ образование правой МЖ

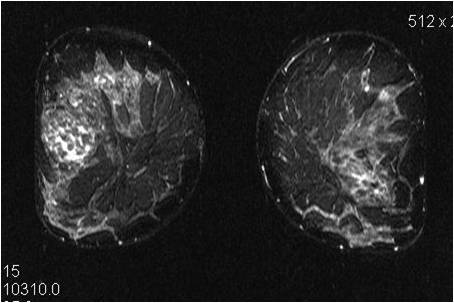

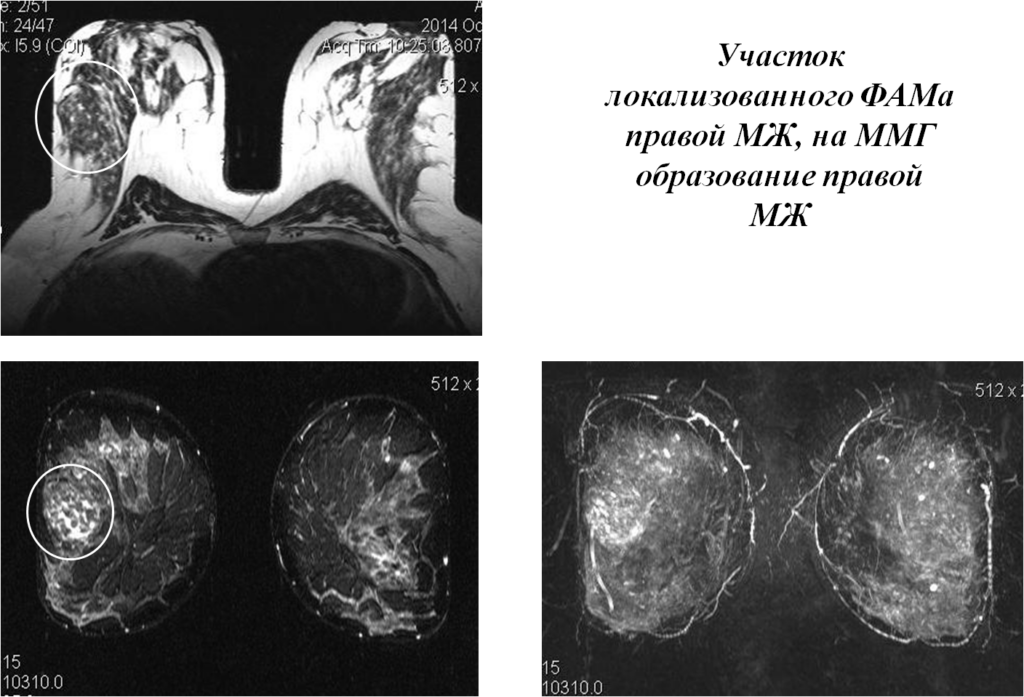
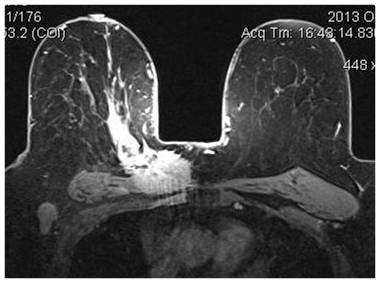
Постпроцессинговая обработка
Травматические изменения МЖ
Воспалительные заболевания
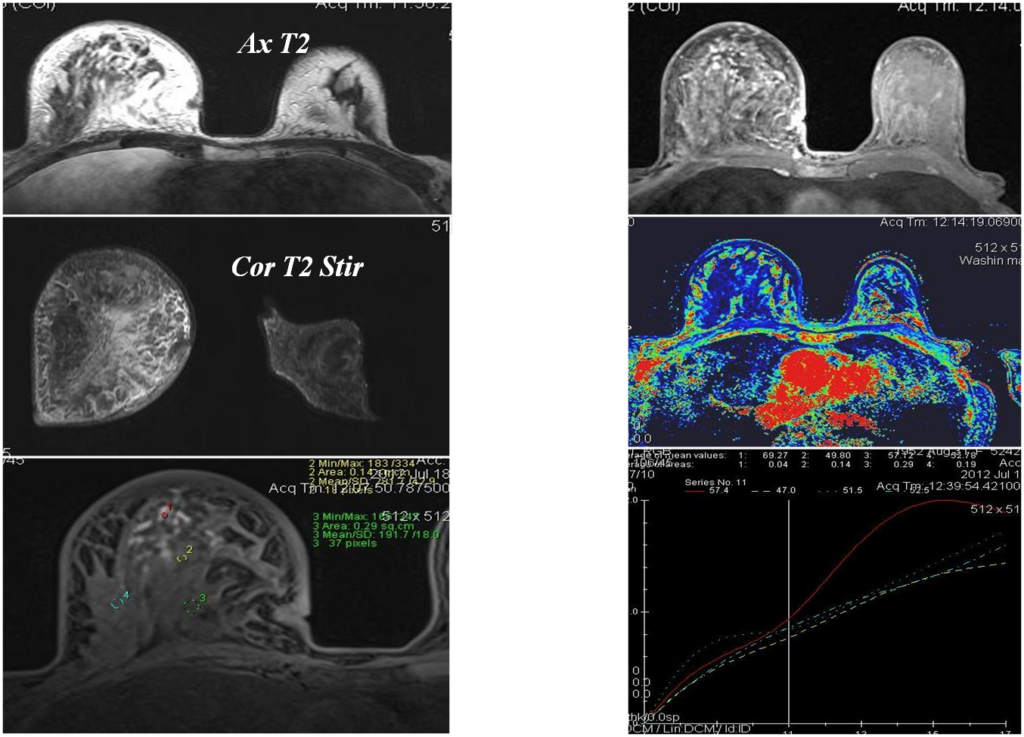
Опухоли (доброкачественные, злокачественные)
Доброкачественные
- Кисты
- Фиброаденомы (иногда листовидные фиброаденомы)
- Липомы
- Атеромы
- Гамартомы
- Сосудистые опухоли
- Галактоцелле
- Олеогранулемы (жировой некроз)
Злокачественные
- Опухоли эпителиальной природы
- Опухоли соединительнотканной природы
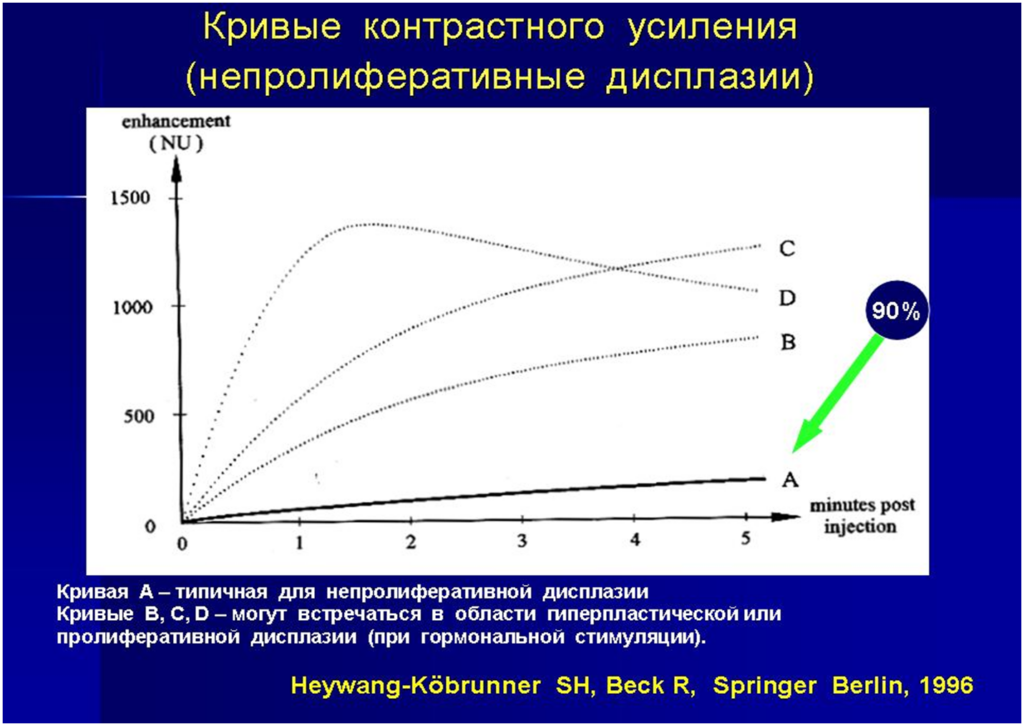
Морфология доброкачественных образований
- Четкие ровные контуры
- Однородная структура
- Наличие внутренних перегородок в зоне накопления КВ
- Постепенное повышение интенсивности МР сигнала после в/в введения КВ
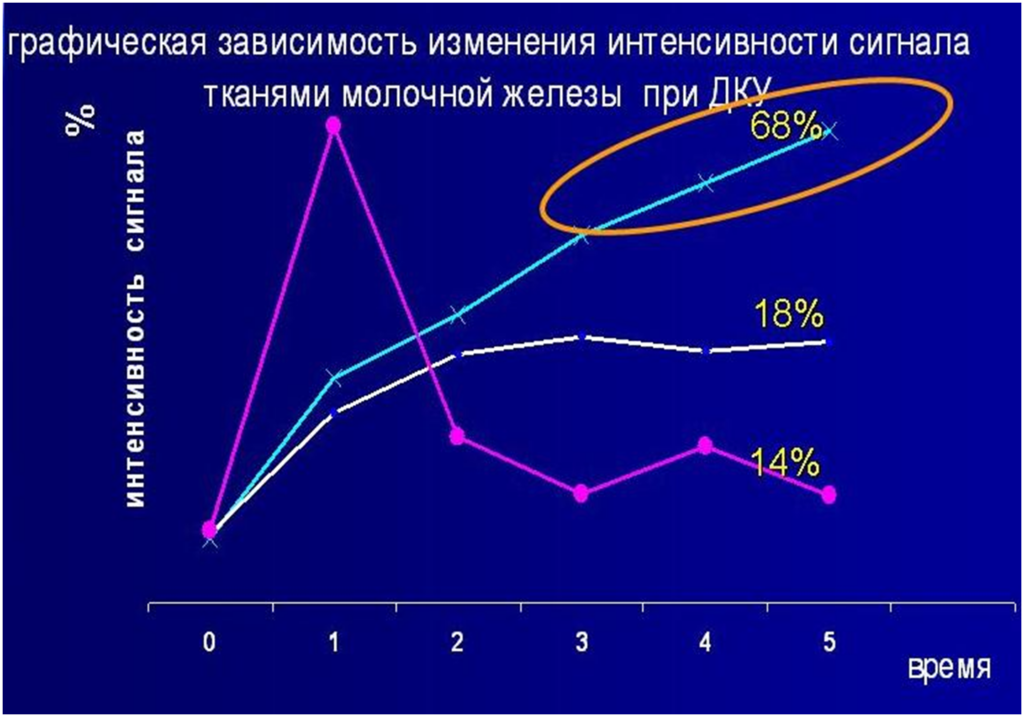
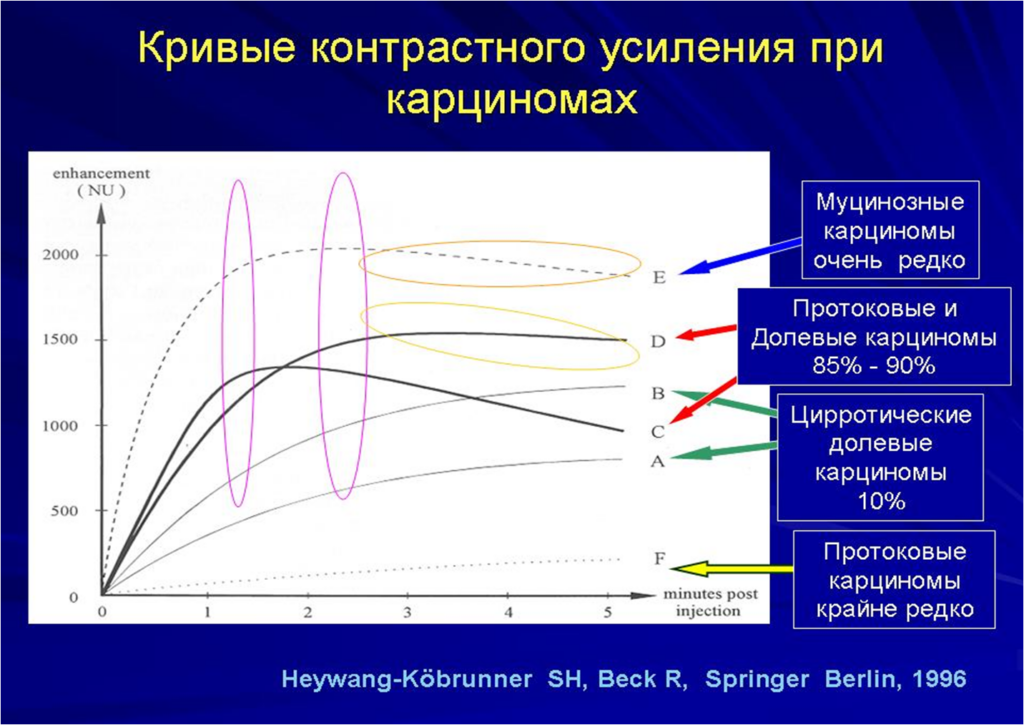
Морфология злокачественных образований
- Неровные, нечеткие, лучистые контуры
- Неправильная форма
- Неоднородная структура
- Раннее контрастирование по периферии (по типу «кольца»), отставание в центре, за счет центрального некроза
- Усиление интенсивности МР сигнала в раннюю артериальную фазу после в/в введения КВ
- Максимальная интенсивность МР сигнала между 1й и 2й минутами после в/в введения КВ
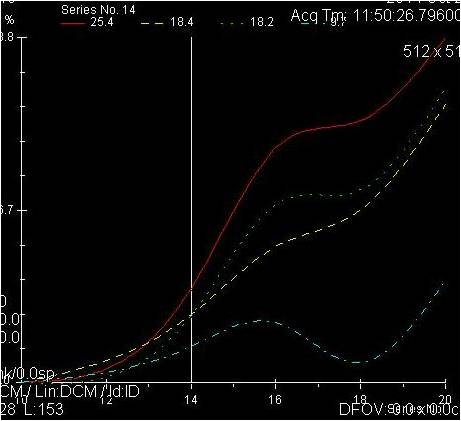
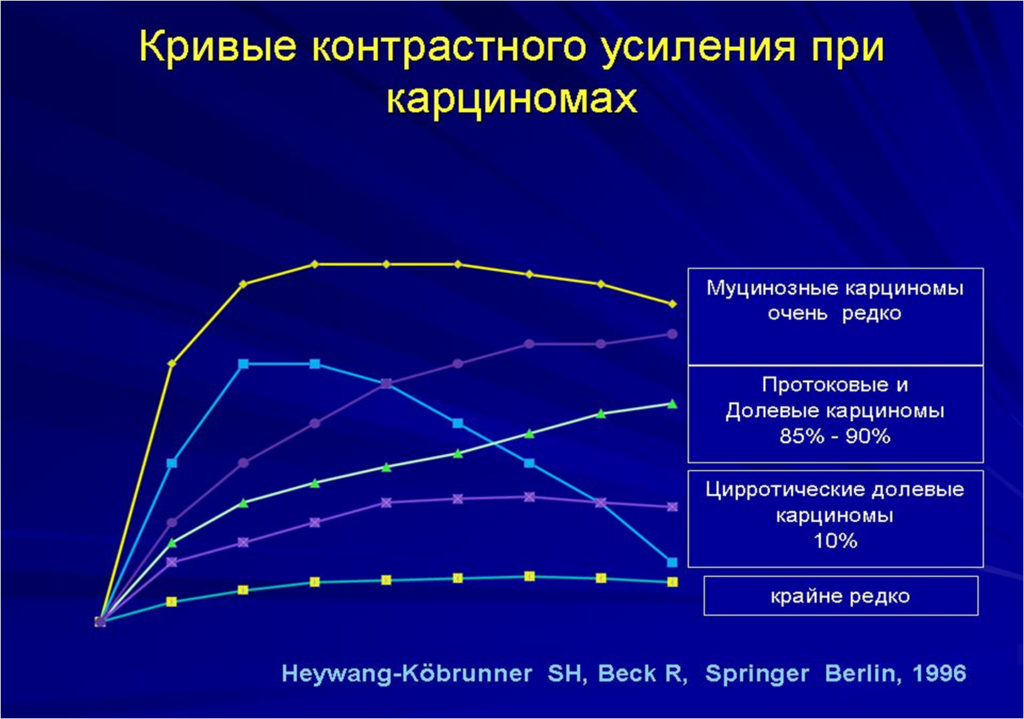
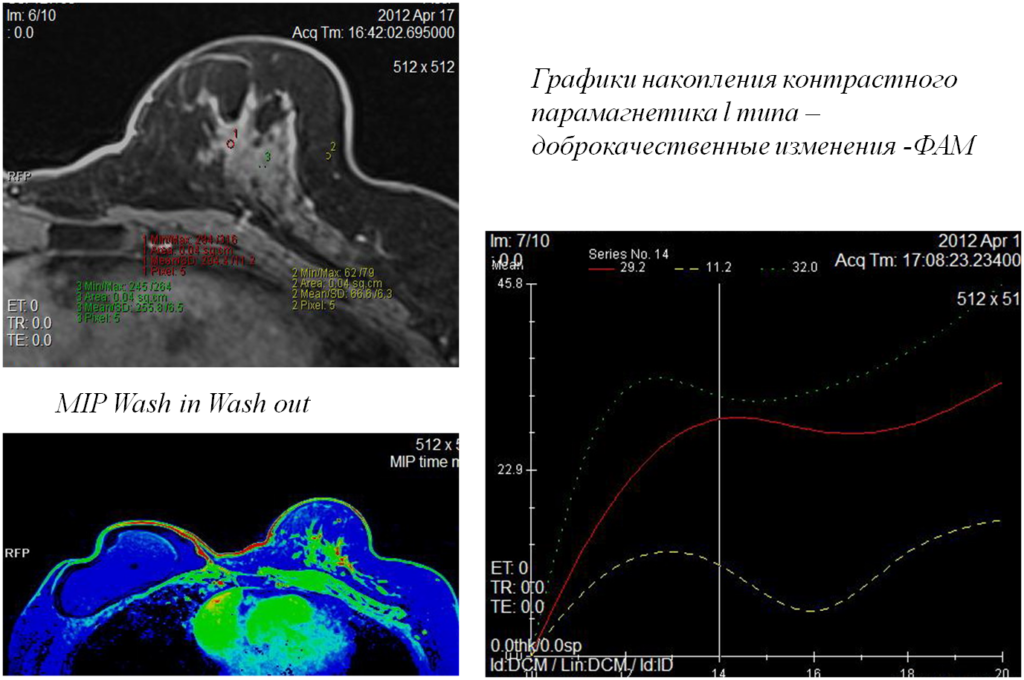
- Графики накопления контрастного парамагнетика ll типа (с формированием «плато») lll типа (эффект быстрого вымывания КВ)
Схематическое изображение образований

Кисты
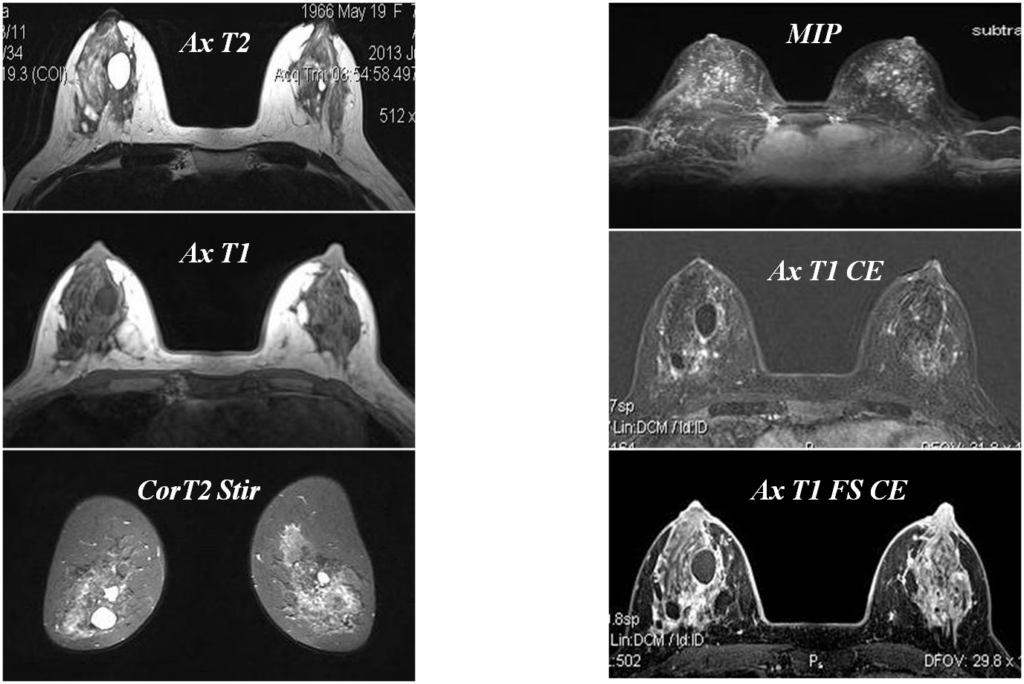
Киста с признаками воспаления

Галактоцеле
- Ретенционная киста
- Развивается в период лактации возле одного из субареоллярных протоков
- Неотличима от других кист, заполненных жидкостью
- Может иметь признаки воспаления по периферии
- На МРТ характерна наличием очага, интенсивность МР сигнала которого изоинтенсивна для скопления молока
Маслянистые кисты
- Наличие маслянистого некротического содержимого внутри
- Обычно связаны с травмой или операцией
- Внутренние стенки гладкие
- На МРТ гипоинтенсивный МР сигнал на всех ИП, кроме жироподавления
- КВ периферии стенки
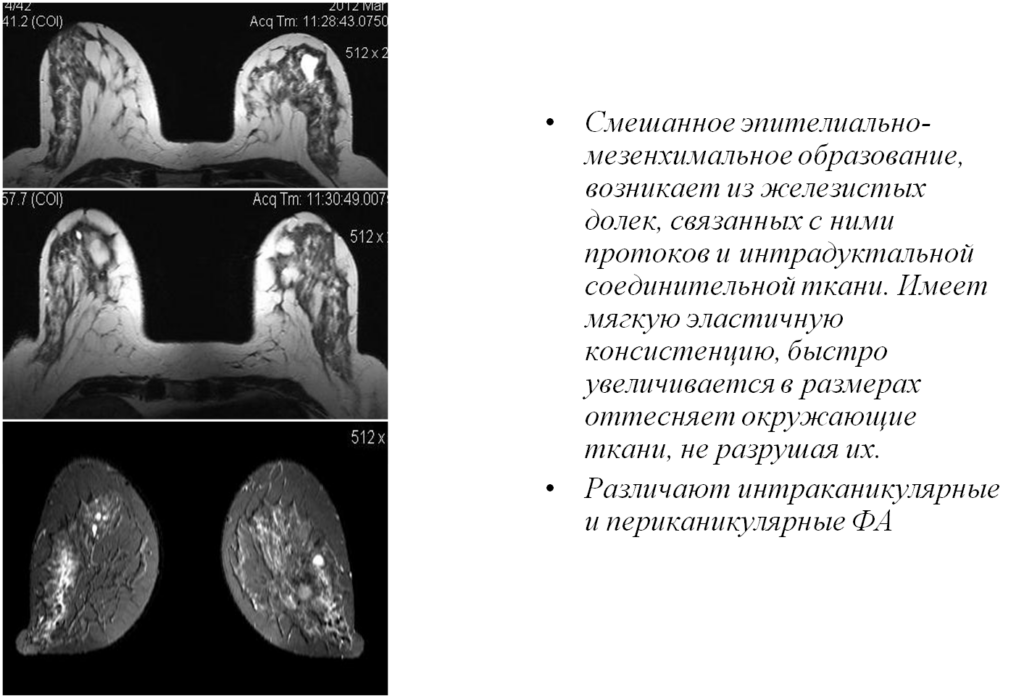
Варианты фиброэпителиальной пролиферации – цистаденопапилломы и фиброаденомы
Эпителиальные
- Внутрипротоковые папилломы
- Аденома соска
- Аденома МЖ(тубулярная, с признаками лактации)
- Плеоморфная аденома и сирингоаденома
Смешанные (соединительнотканные и эпителиальные)
- Фиброаденома (периканаликуллярная и интраканаликуллярная)
- Листовидная опухоль (миксоматозная фиброаденома и интраканаликуллярная с клеточной стромой)
- Карциносаркома
Фиброаденомы

Внутрипротоковые папилломы
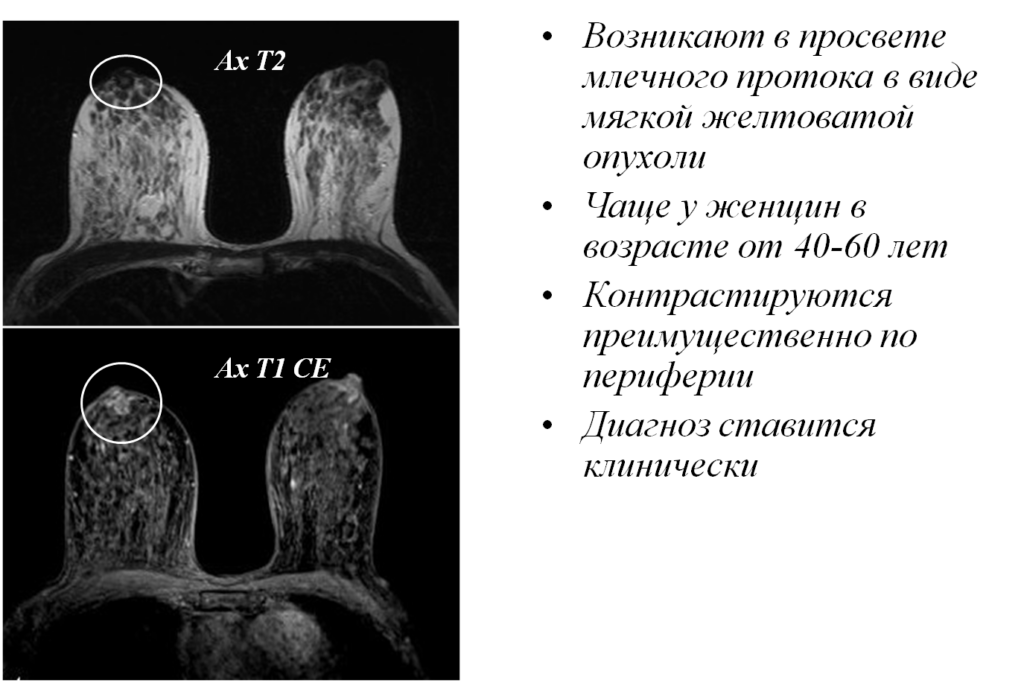
Гиалинизированная папиллома

Редко встречающиеся образования
Истинные аденомы, фибромы, лейомиомы, нейрофибромы, хондромы
Рак Молочных Желез (РМЖ)
Заболеваемость раком молочных желез (РМЖ) в нашей стране занимает 1 место среди всех заболеваний репродуктивной системы женщины по величине показателей прироста заболеваемости злокачественными новообразованиями
В нашей стране ежегодно регистрируется свыше 50 тысяч новых пациентов раком молочной железы. Он может развиваться в любом возрасте, но чаще всего выявляется у женщин от 45 до 65 лет. В развитии рака молочной железы значительную роль имеет наследственный фактор
Смертность составляет 7,5 на 100000
Прирост заболеваемости различных форм рака МЖ, во многом связан с неэффективными мероприятиями первичной диагностики
Цель исследования: Повышение эффективности диагностики рака молочных желез с использованием новых современных МР методик на высокопольных МРТ для раннего выявления малых форм РМЖ (Ca in situ), улучшения стадирования патологического процесса, определения тактики лечения (оценки степени инвазии и состояния лимфатических узлов).
Этиология и патогенез
Рак молочной железы – это злокачественная опухоль, которая возникает при раковом перерождении нормальных клеток молочной железы. В развитии рака молочной железы большую роль играет нарушение нормального нейроэндокринного статуса женщины, наиболее наглядно проявляющегося в момент наступления климакса. Поэтому пик заболеваемости раком молочной железы приходится на возраст от 45 до 60 лет, когда происходит изменение гормонального статуса женщины.
Рак молочной железы – это группа злокачественных заболеваний, подразделяющаяся в зависимости от гистологического типа рака, размеров опухоли, положения опухоли, особенностей роста, наличия метастазов.
Рак молочной железы относится к гормонально-зависимым опухолям. К факторам, способствующим нарушению нормального нейроэндокринного статуса женщины так же относят аборты (особенно до первых родов) и некоторые заболевания женской половой сферы: хроническое воспаление придатков, кисты яичников, фибромиомы матки, эндометриозы, рождение первого ребенка после 35 лет. Женщины, у которых яичники отсутствуют или не функционируют и которые не получают заместительную гормональную терапию, практически никогда не страдают этим заболеванием.
Факторы риска
- Возраст наступления менархе
- Возраст наступления менопаузы
- Степень выраженности климактерического синдрома
- Половая жизнь
- Роды, беременности, аборты (возраст, количество)
- Наследственный фактор
- Механическая травма в анамнезе
- Психотравма в анамнезе
- Диаметр ареолы (у нерожавщих)
- Росто-весовой интекс (Индекс Брока)
Гистологические типы рака молочной железы
- болезнь Педжета;
- карцинома, возникающая из клеточной внутрипротоковой фиброаденомы;
- лобулярная карцинома;
- медуллярная карцинома;
- папиллярная карцинома;
- плоскоклеточная карцинома;
- решетчатая карцинома;
- слизистая карцинома.
В зависимости от типа роста опухоли рак молочной железы подразделяется
- неинфильтрирующий (неинвазивный) рак (внутрипротоковый и внутридольковый);
- инфильтрирующий (инвазивный) рак, имеющий худший прогноз развития заболевания
В зависимости от клинического течения подразделяются следующие формы рака молочной железы
- Узловая форма рака, который является самой распространенной формой рака молочной железы и встречается в 80% случаев. Растет в виде изолированного образования с четкими или не совсем четкими контурами. Эта формы рака молочной железы характеризуются медленным ростом и низкой интенсивностью метастазирования.
- Диффузно-инфильтративный рак молочной железы встречающийся в 12-15% случаев. Это наиболее злокачественная форма рака молочной железы.
- Маститоподобная форма рака молочной железы отличается обширным уплотнением и сморщиванием молочной железы. Эта форма рака сопровождается присоединением вторичной инфекции, которая проявляется в гиперемии кожи и местном повышении температуры. Процесс быстро развивается, инфильтрация захватывает ткань молочной железы, кожу, мышцы. Быстро появляются очаги некроза и распада. Прогноз опухоли крайне неблагоприятный.
- Рожистоподобный рак молочной железы, который характеризуется тем, что распространение опухоли, помимо самой железы идет внутрикожно по лимфатическим щелям. На коже молочной железы появляются розоватые очаги, быстро распространяющиеся на грудную стенку. Прогноз развития опухолевого процесса крайне неблагоприятный.
- Болезнь Педжета (рак соска молочной железы) развивается из эпителия выводных протоков внутри соска. Сосок уплотняется и увеличивается в объеме. Сосок, а потом и ареола покрываются струпами и изъязвлениями. Эрозия сосково-ареолярного комплекса никогда не эпителизируется, а только увеличивается в размерах. Сочетание рака Педжета с опухолевым узлом в молочной железе является крайне неблагоприятным прогностическим фактором.
- Первично-метастатический (оккультный) рак молочной железы, который характеризуется тем, что первичная опухоль в молочной железе не определяется и первым проявлением заболевания является увеличение регионарных лимфатических узлов (за счет метастатического поражения). Очень часто до постановки правильного диагноза больных долго лечат от лимфаденита “инфекционной” природы
Классификация TNM рака молочной железы (6-е издание, 2003)
- T первичная опухоль
- Tx недостаточно данных для первичной оценки опухоли
- T0 первичная опухоль не определяется
- Tis преинвазивная карцинома (Ca in situ)
- Tis (DCIS) интрадуктальная карцинома
- Tis (LCID) лобулярная карцинома
- Tis (PAGED) болезнь Педжета соска, без наличия опухолевого узла.
МР признаки Susp. Bl.
- Наличие узла
- Неоднородность внутренней структуры
- Лучистые контуры
- Располагается вдоль протоков
- Оценка реакции кожи, соска, большой грудной мышцы
- Усиление сосудистой сети вокруг образования
- lll тип накопления КВ
- Оценка наличия вторично измененных лимфатических узлов +/-
Рост и метастазирование рака молочной железы
- Рак молочной железы активно метастазирует в локальные подмышечные лимфатические узлы, в передние грудные, под- и надключичные, окологрудинные лимфоузлы.
- Помимо метастазирования по лимфатическим сосудам рак молочной железы активно метастазирует гематогенным путем в кости, легкие, печень, почки.
- К особенностям рака молочной железы можно отнести возможность появления «дремлющих» (латентных) метастазов. Эти метастазы ничем себя не проявляют в течение длительного времени и могут начать активно расти через 7-10 лет (описано и через двадцать лет) после радикального удаления первичной опухоли.
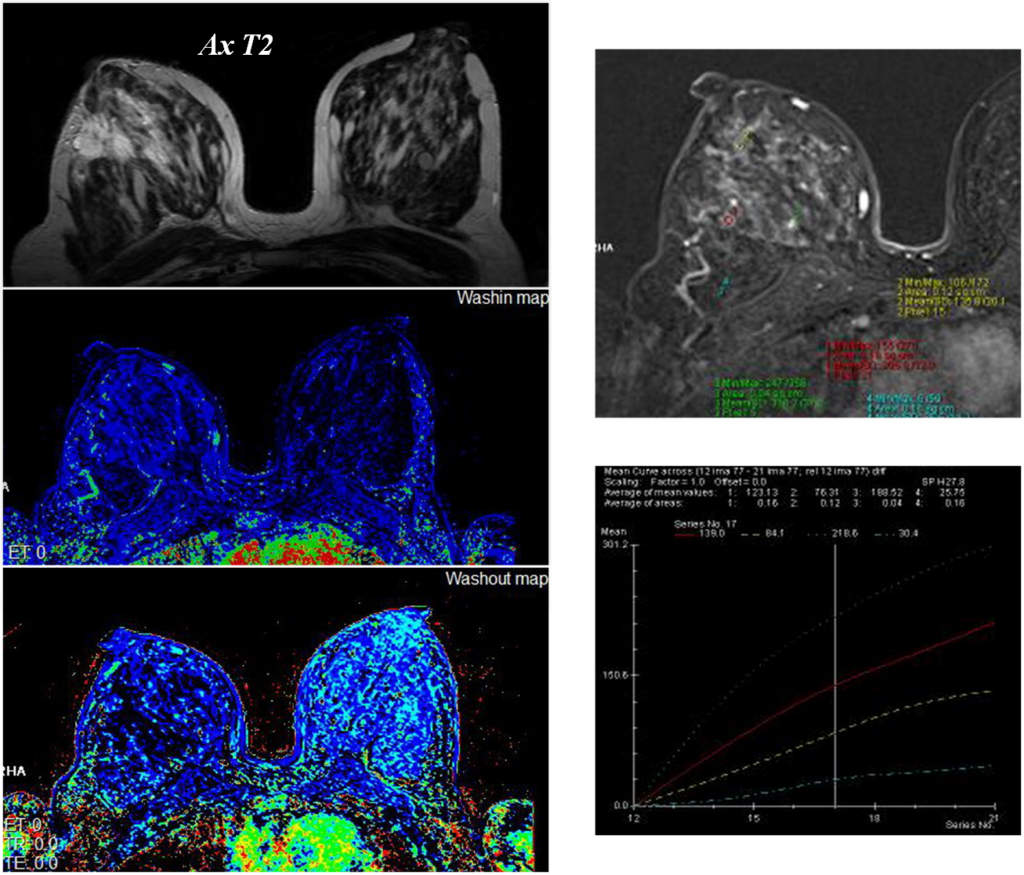
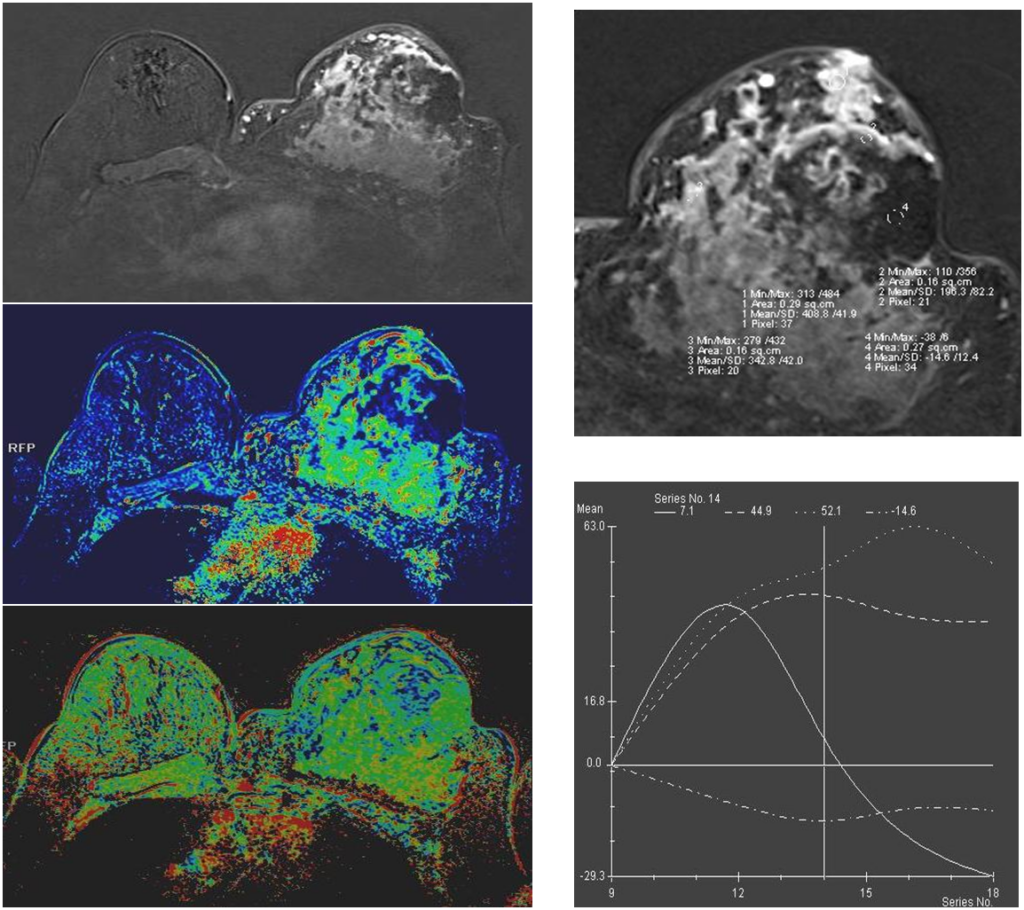
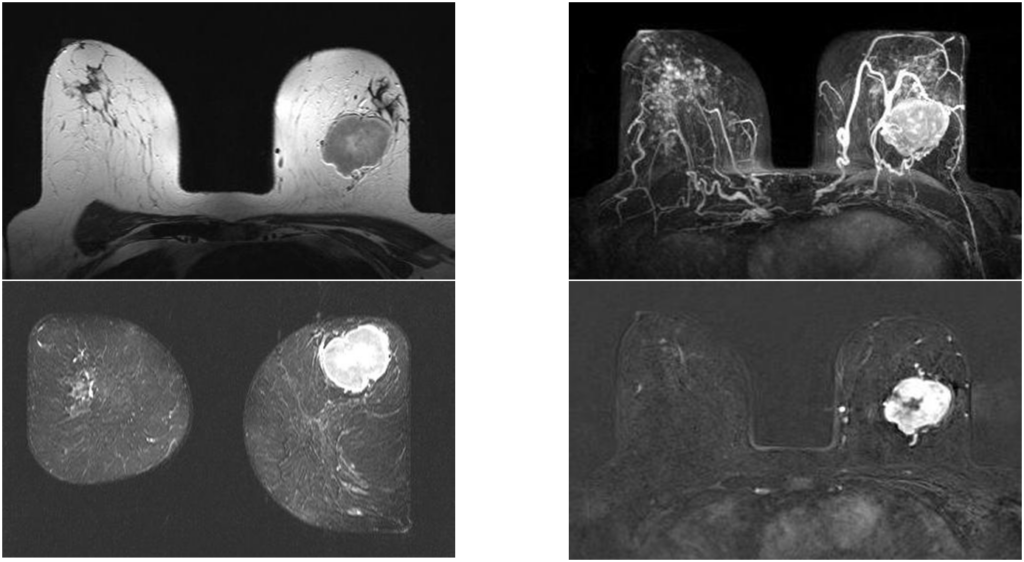
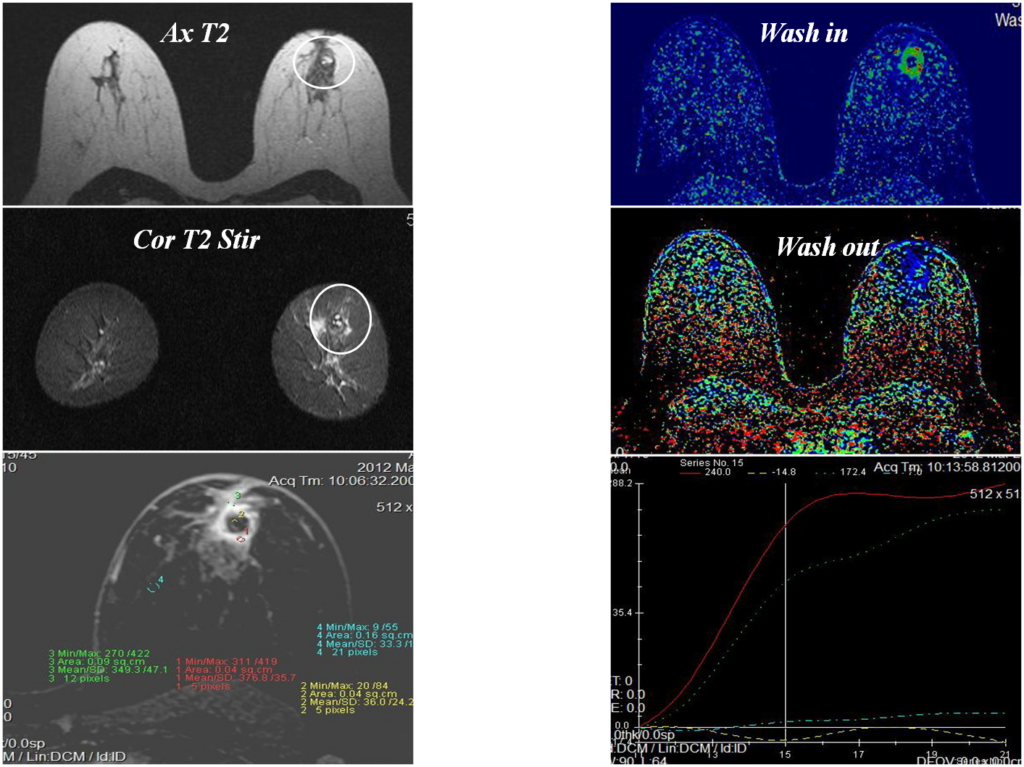
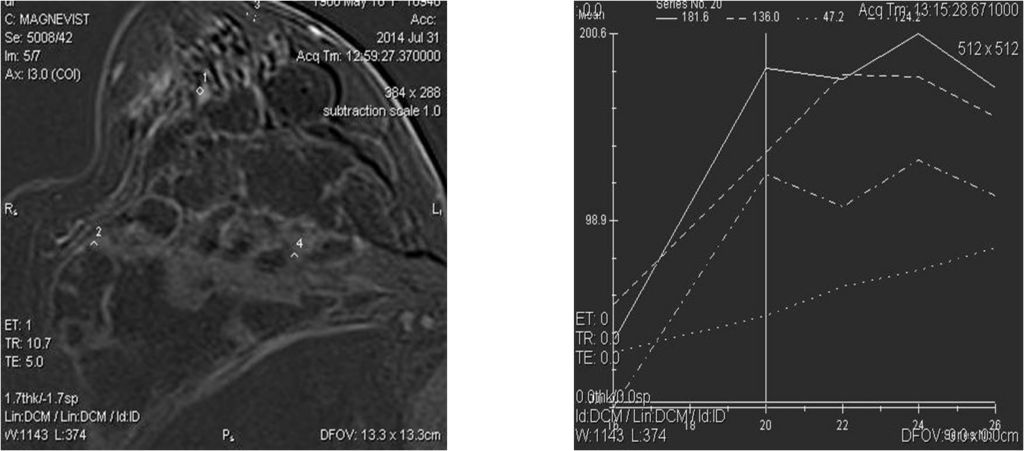
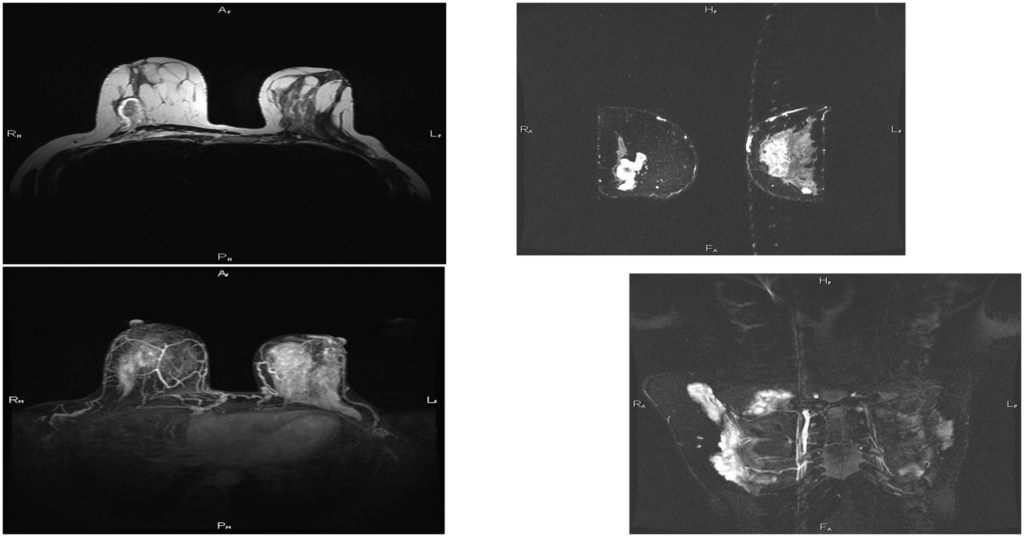
Узловая форма Са МЖ

Постпроцессинговая обработка
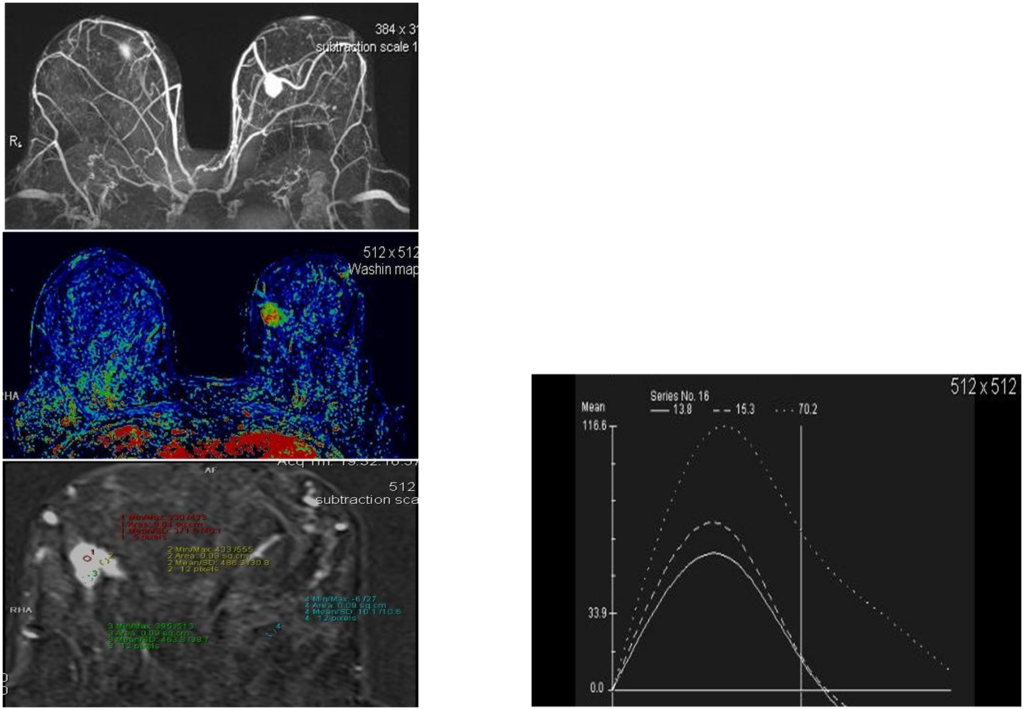
Увеличенные лимфоузлы

Гиперваскулярное образование правой МЖ

Постпроцессинговая обработка

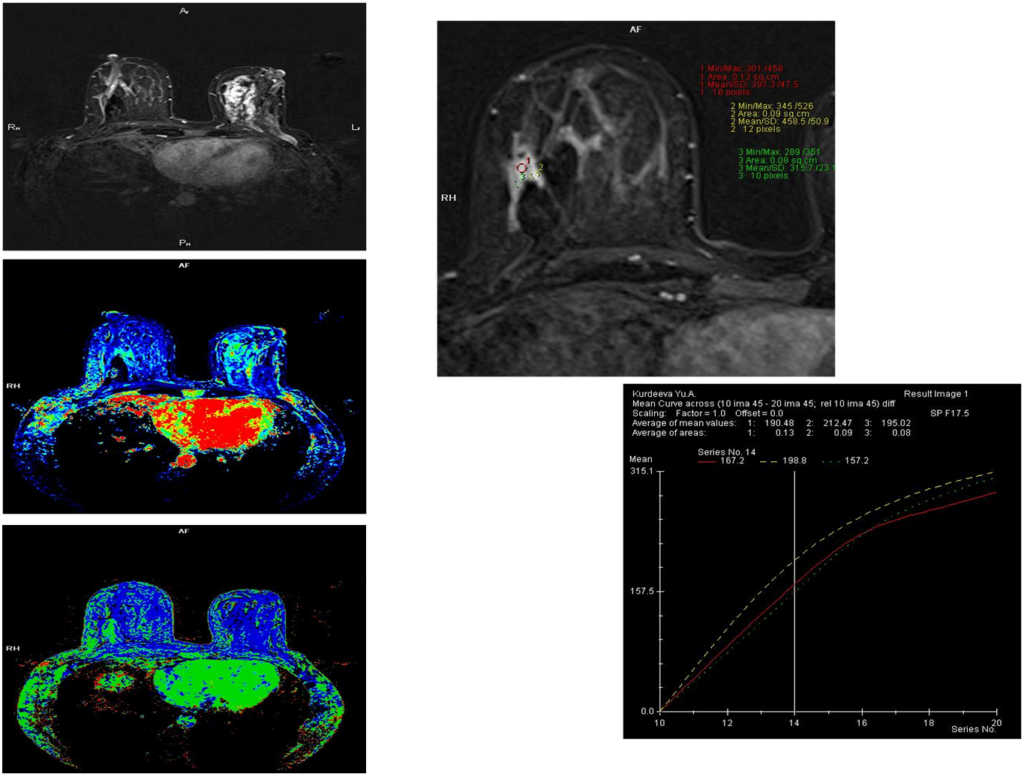
Узловая форма Са МЖ
Постпроцессинговая обработка

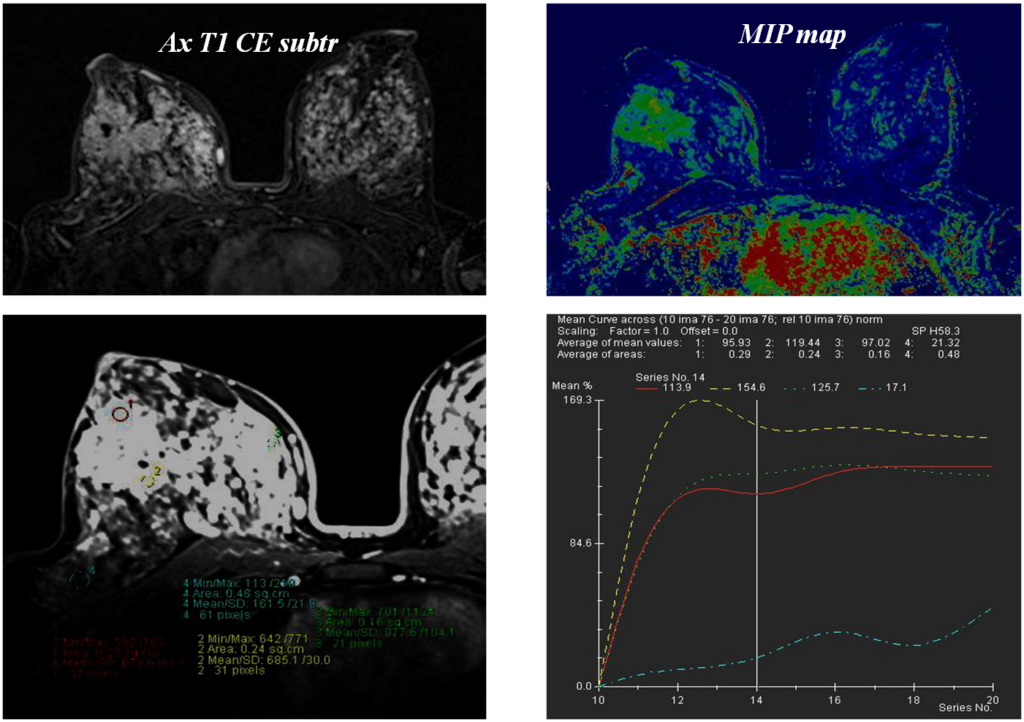
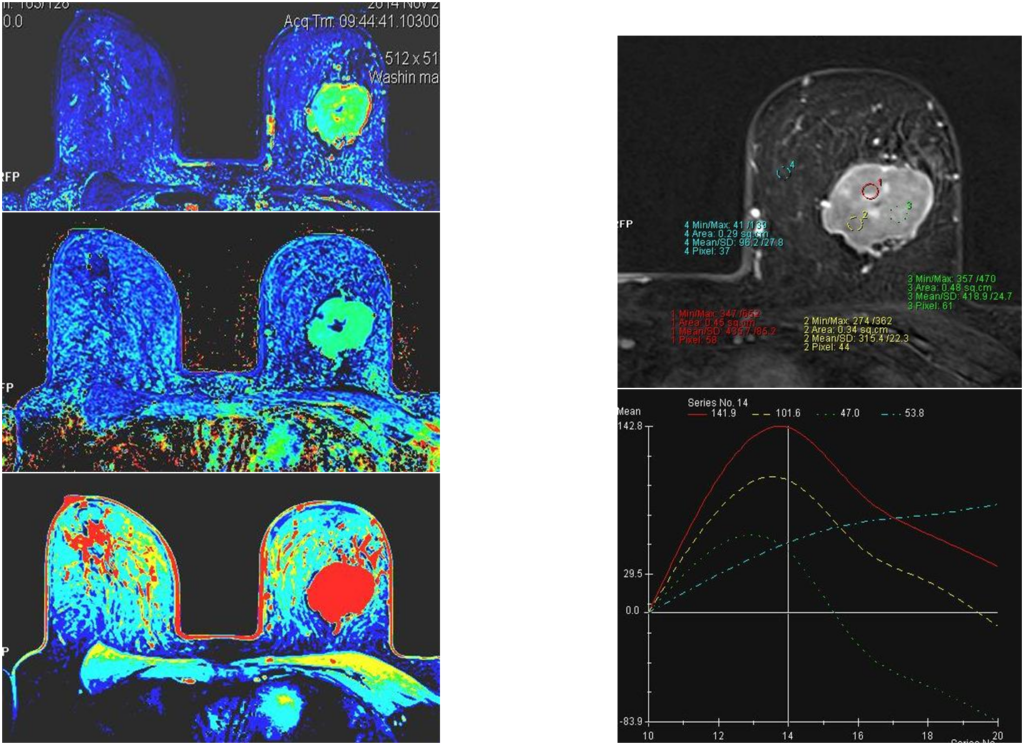
Построение графиков
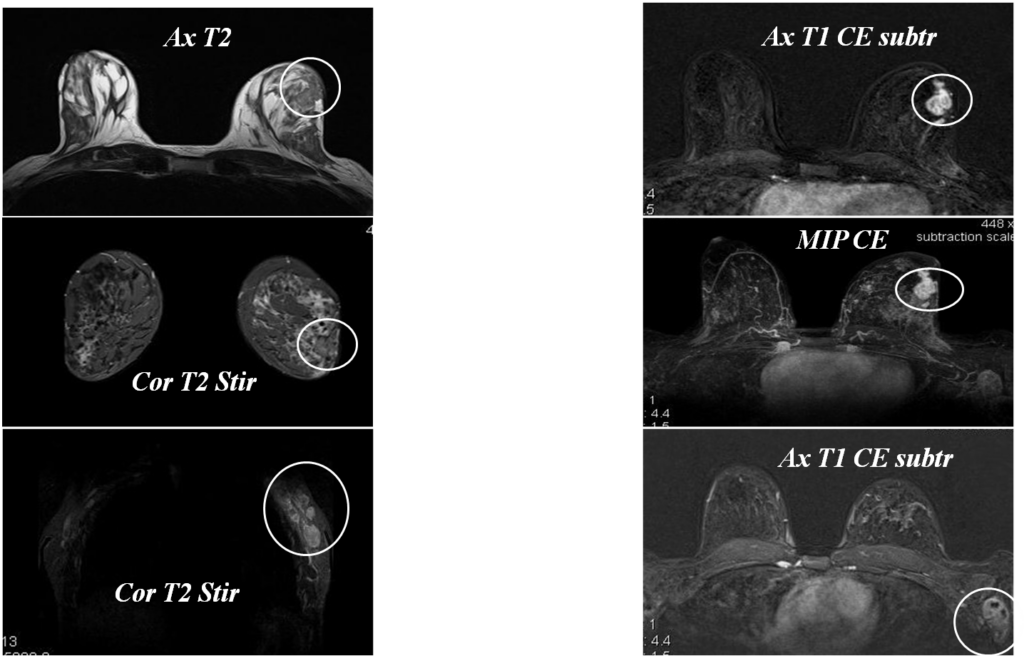
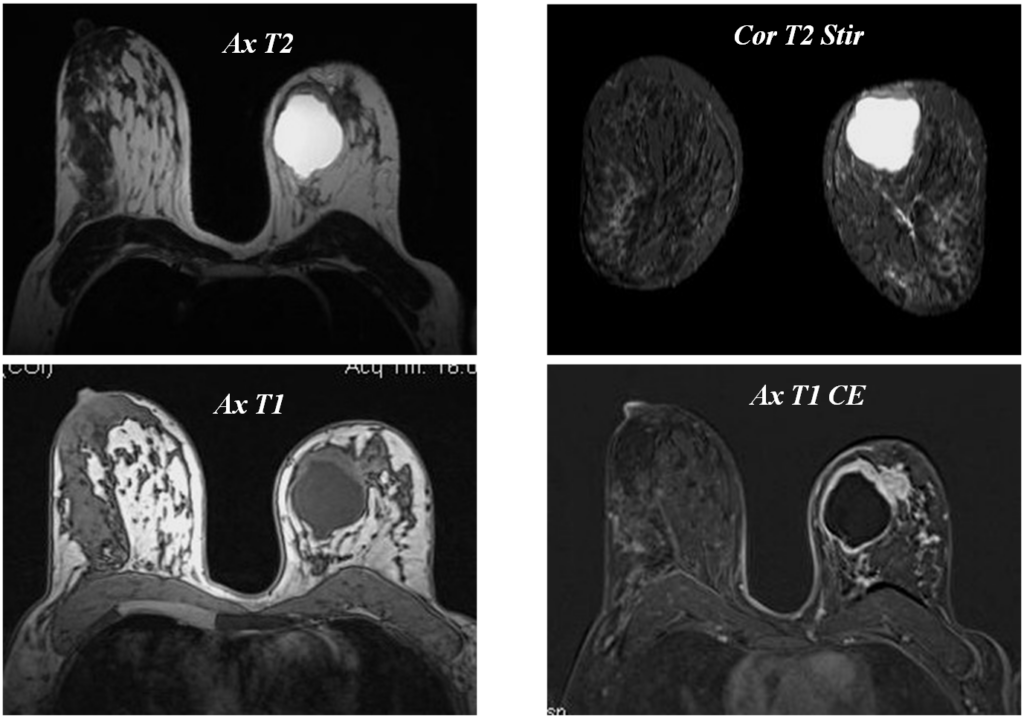
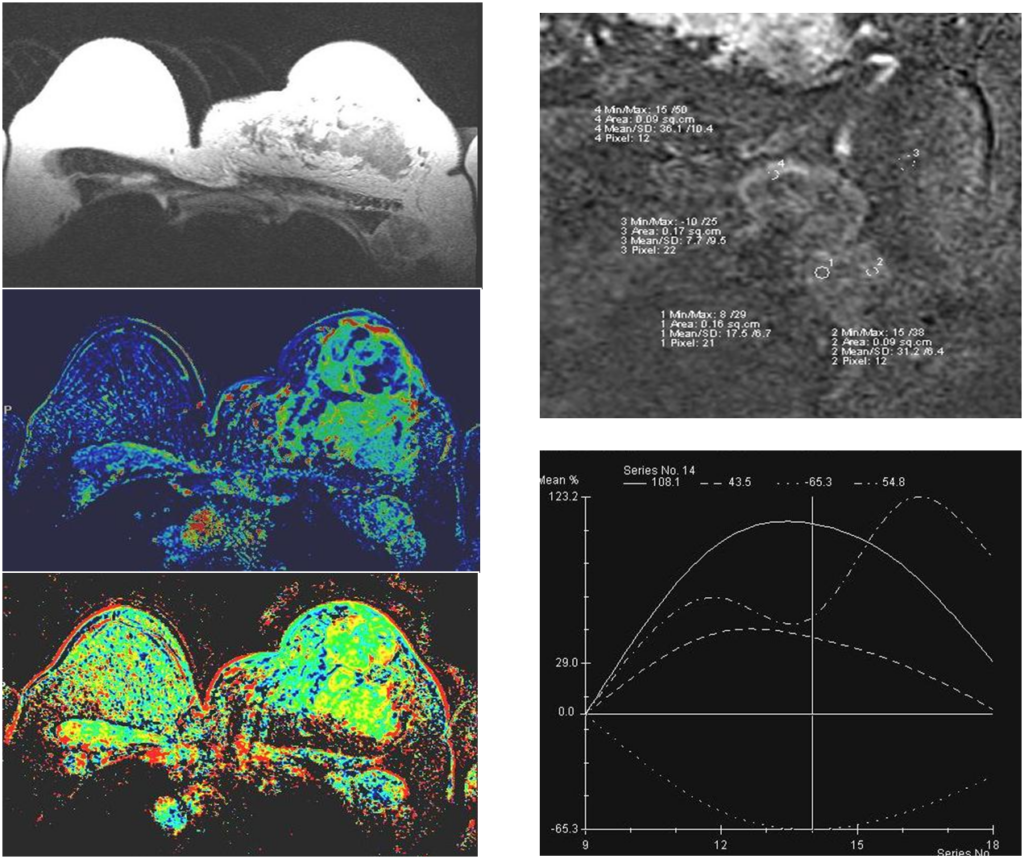
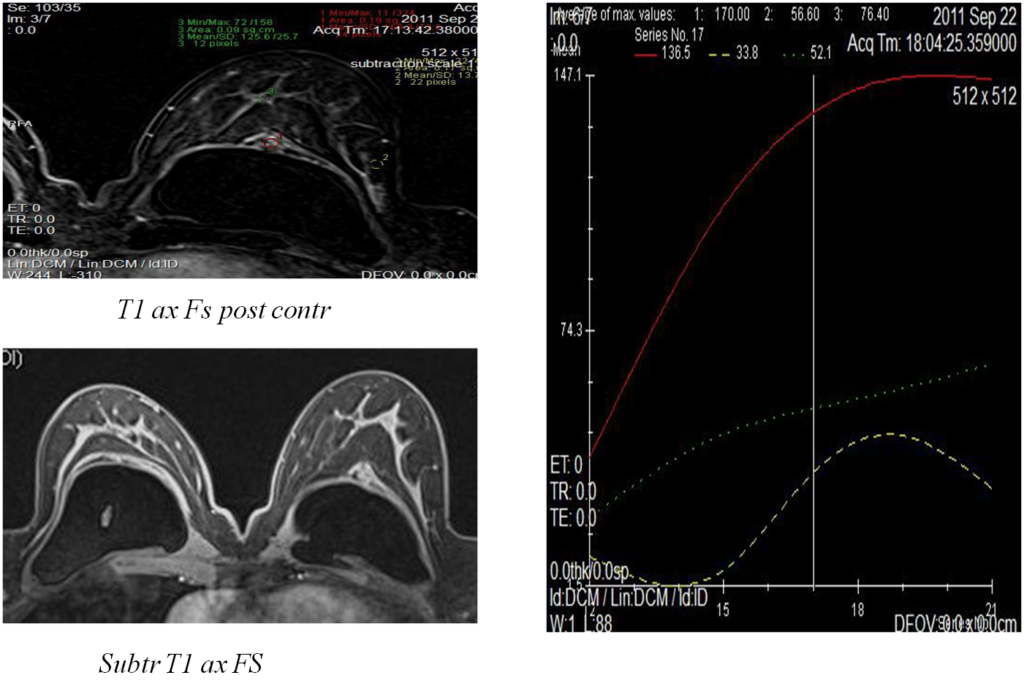
Железистый рак
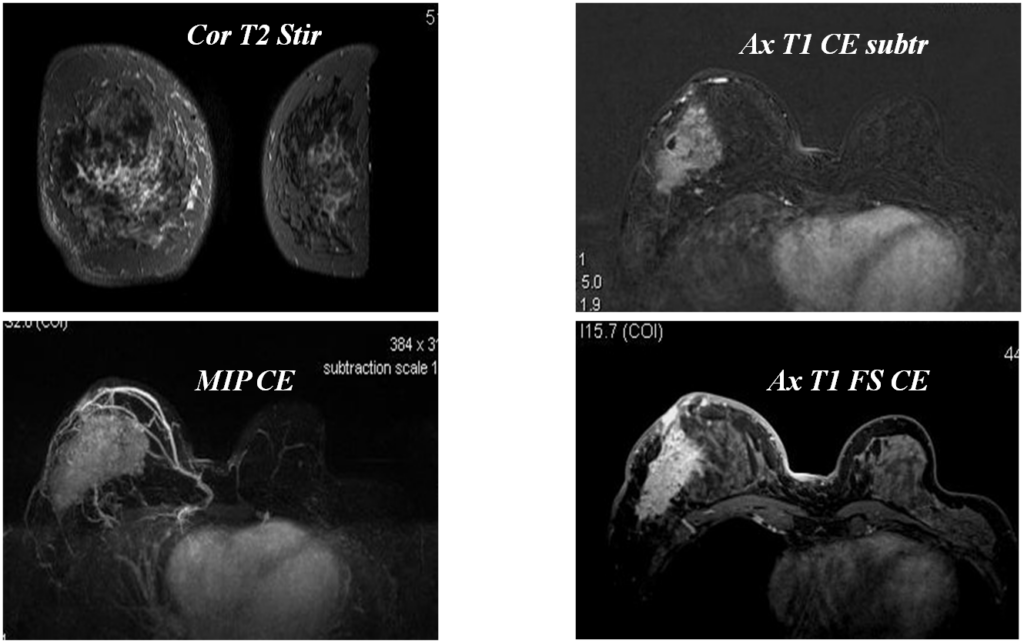
Постпроцессинговая обработка
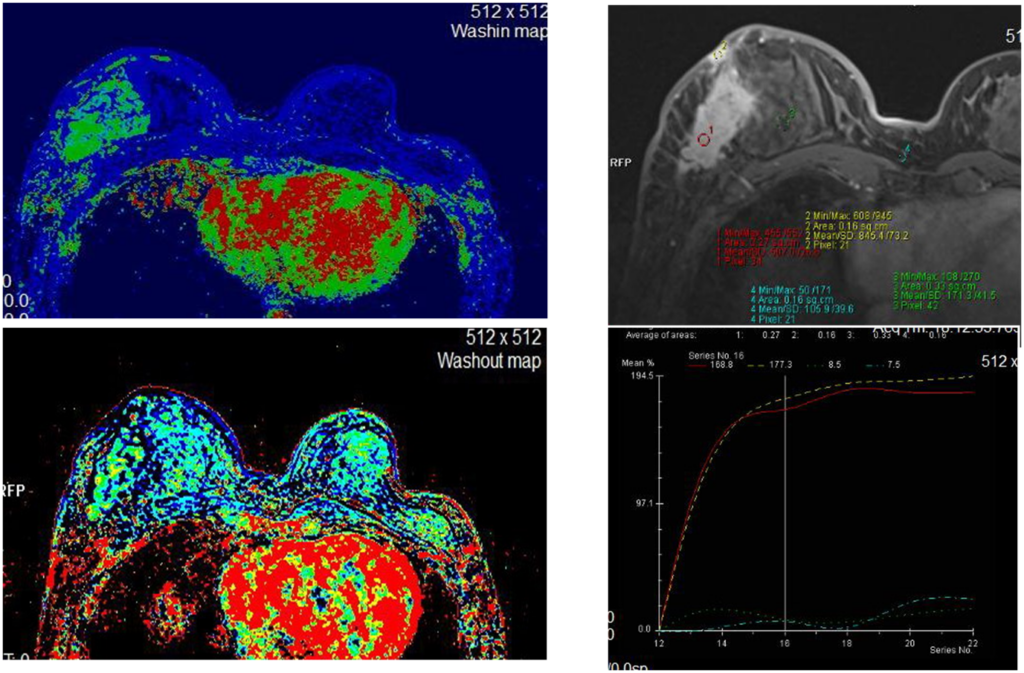
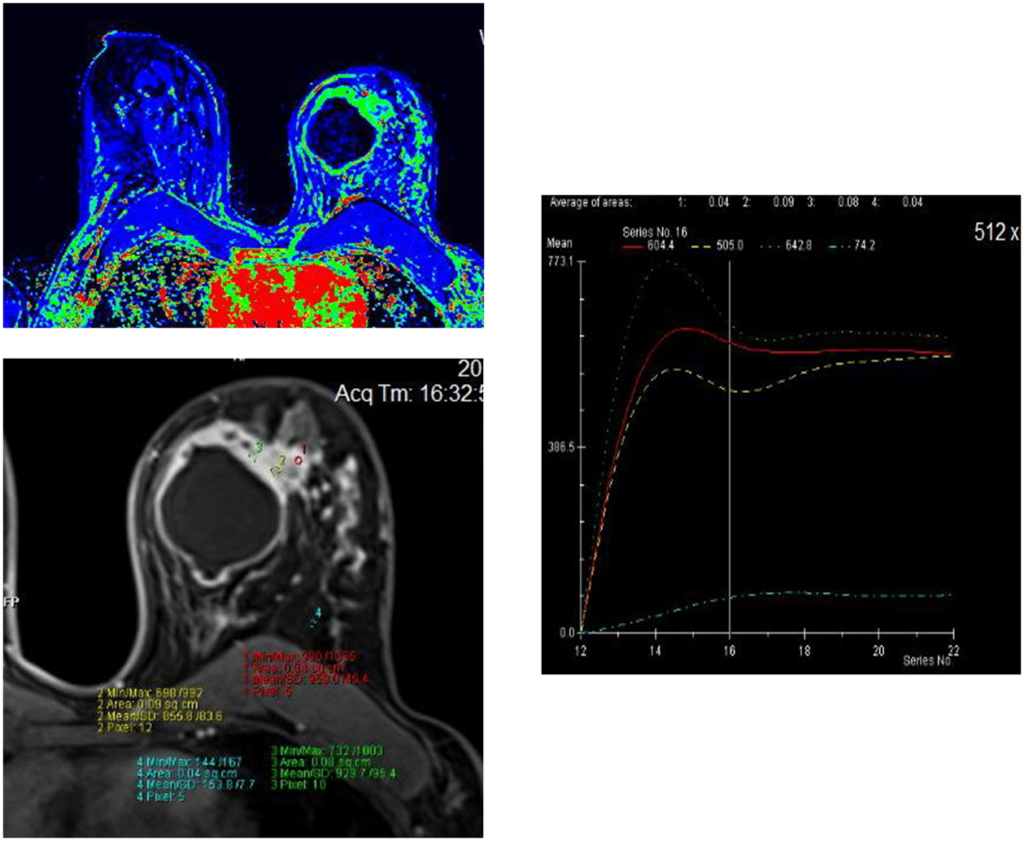
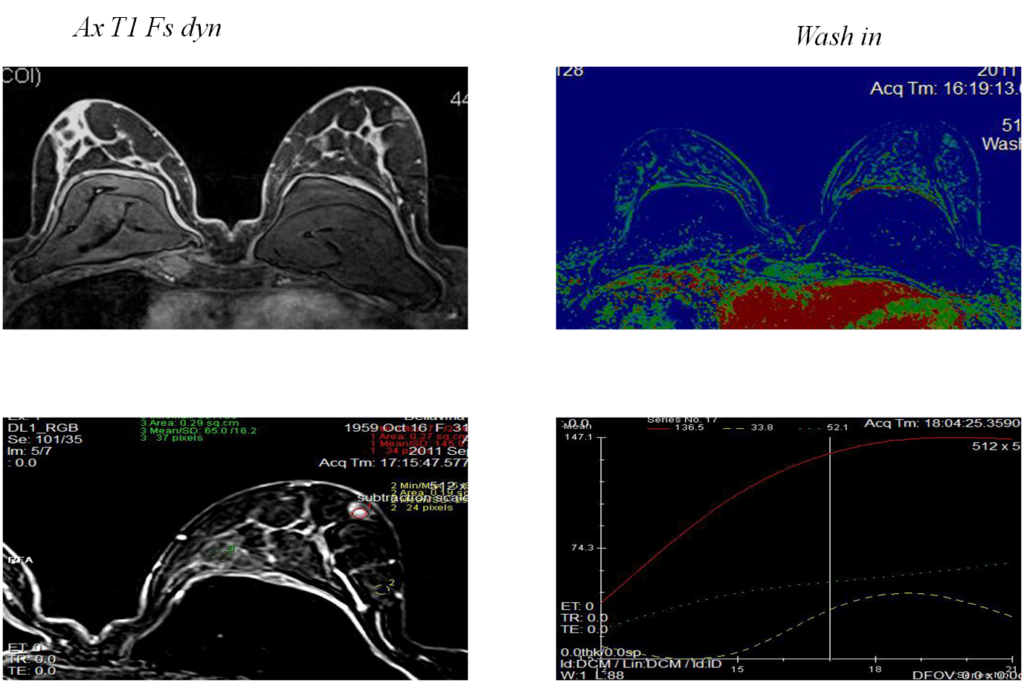
Инвазивный внутрипротоковый Са

Постпроцессинговая обработка
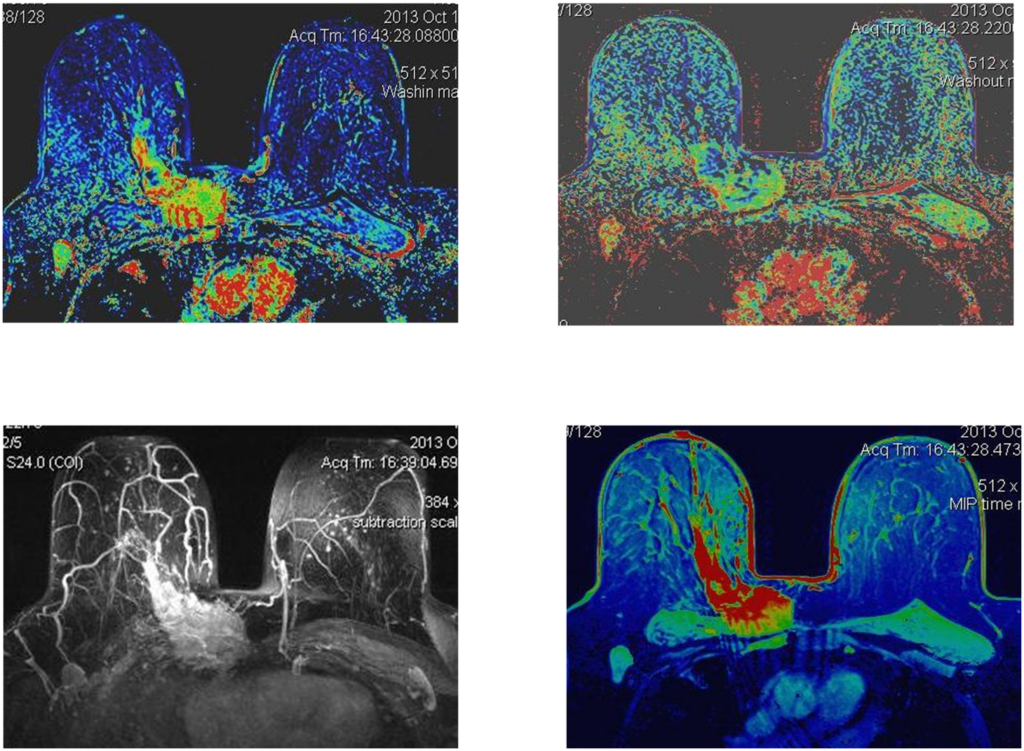
Построение графиков
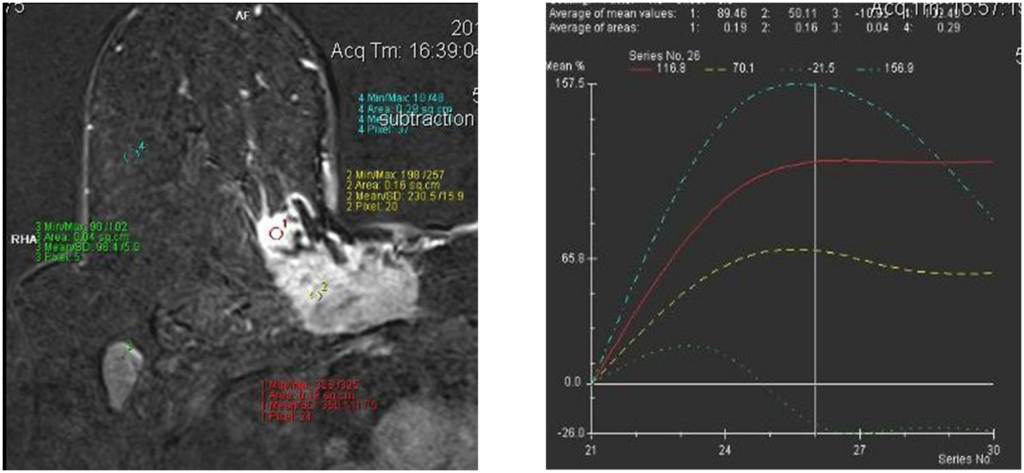
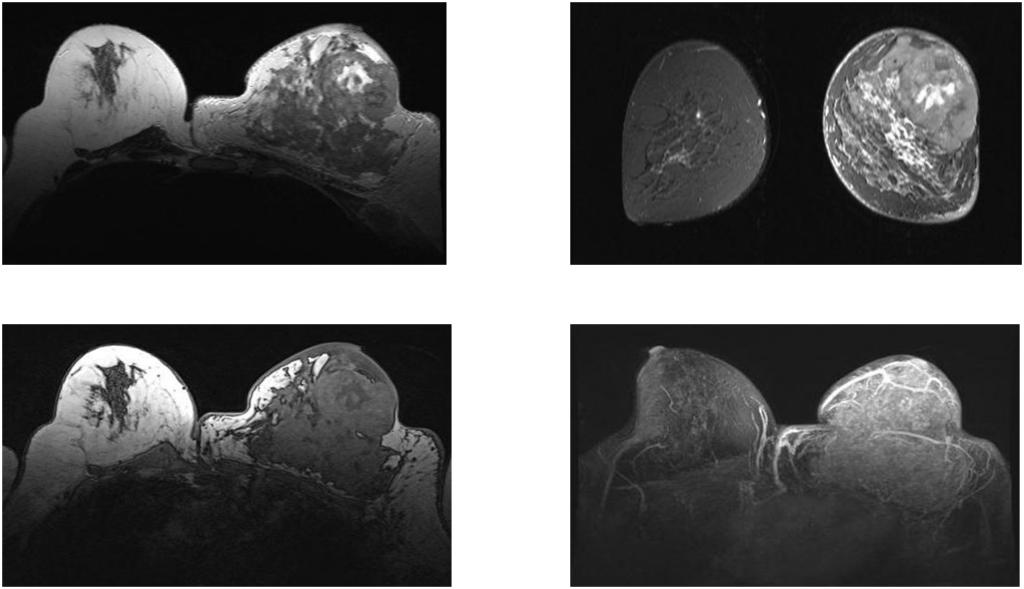
Железисто-плоскоклеточный рак
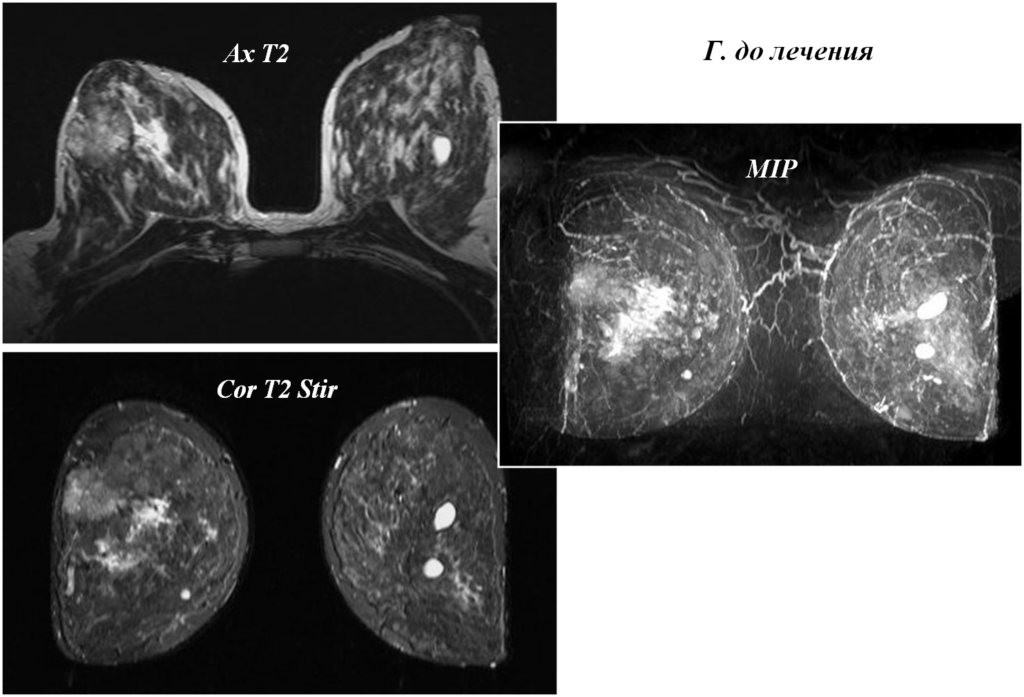
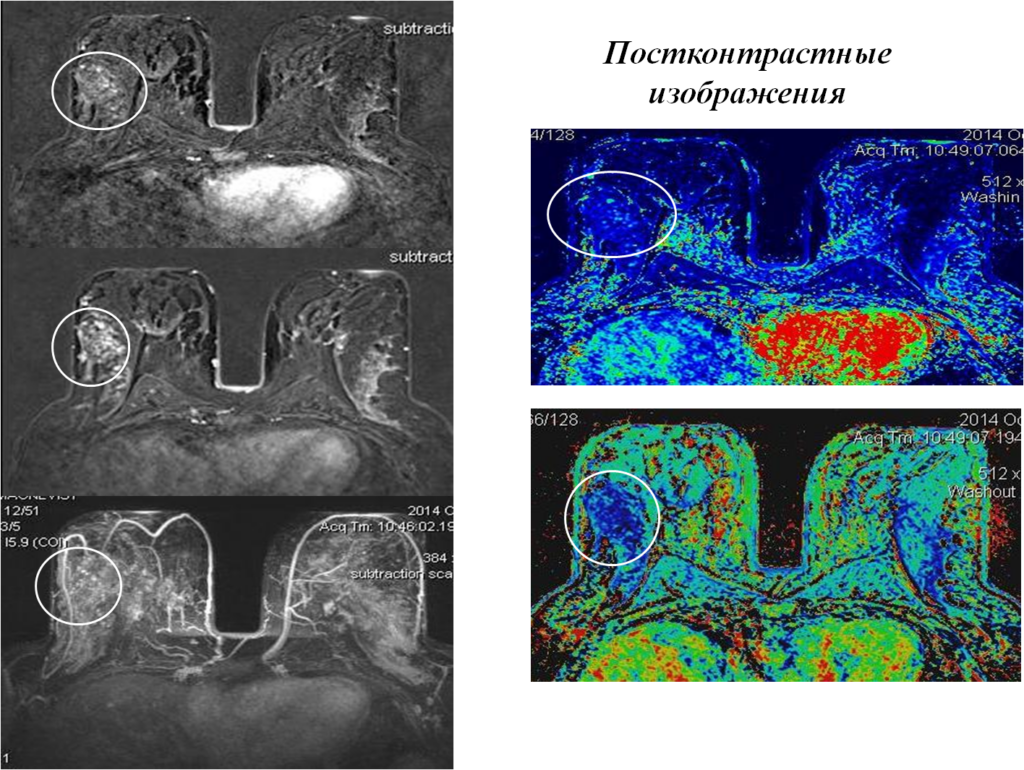
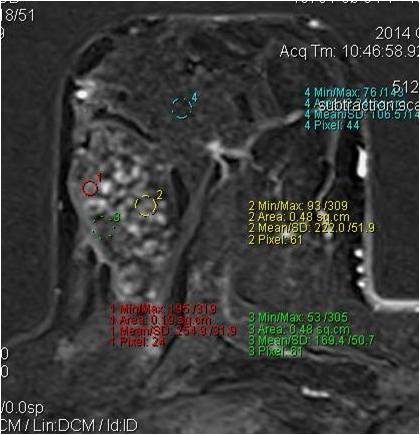
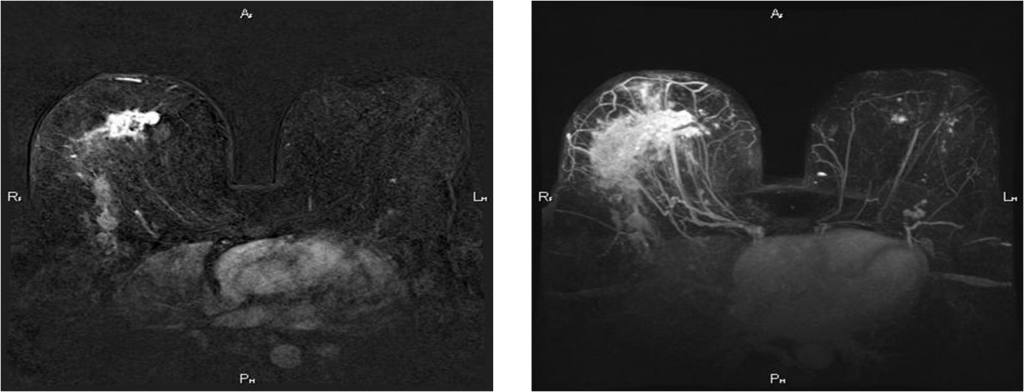
Вторично-отечная форма
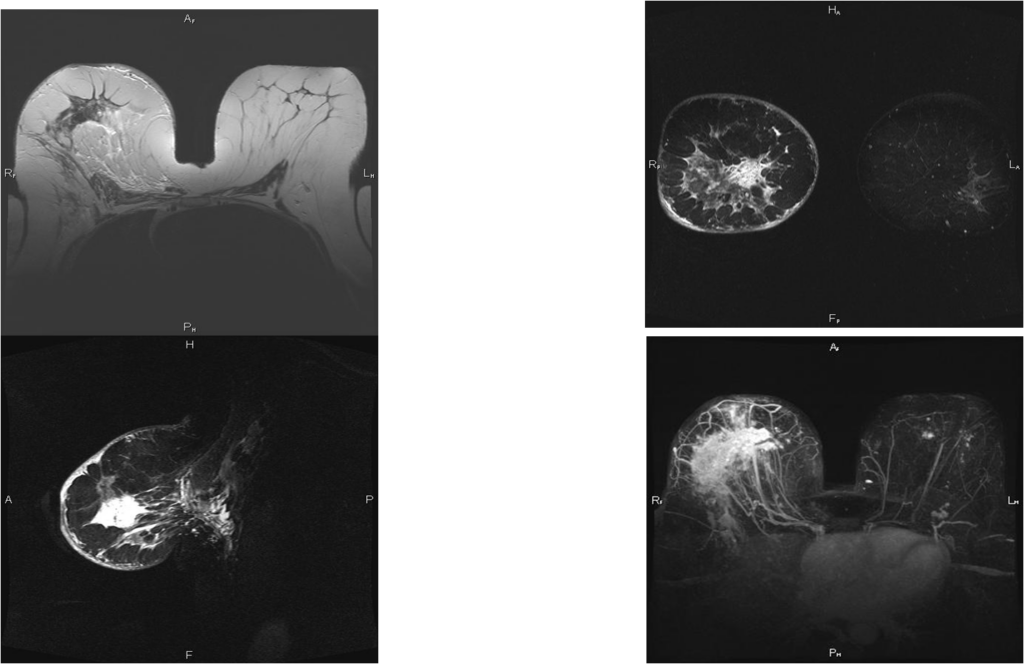
Постконтрастные изображения
После курса ПХТ
После химио- лучевой терапии
Кистозная форма Са
Постпроцессинговая обработка
Первично-отечная форма Са левой МЖ
После травмы у пац отекла левая МЖ, первоначальный диагноз диф. ряд между абсцессом и первично-отечной формой Са, мастито-подобной Са левой МЖ. В итоге: пациентка умерла через 5 мес. после обследования, по гистологии первично-отечная форма Са левой МЖ
Постпроцессинговая обработка
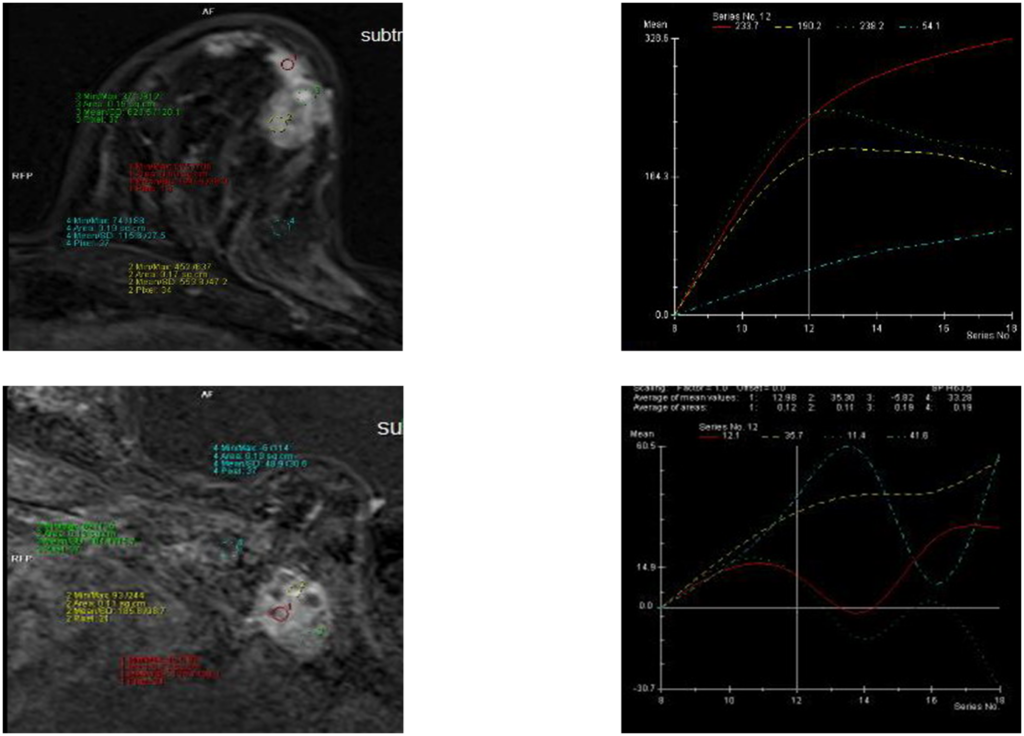
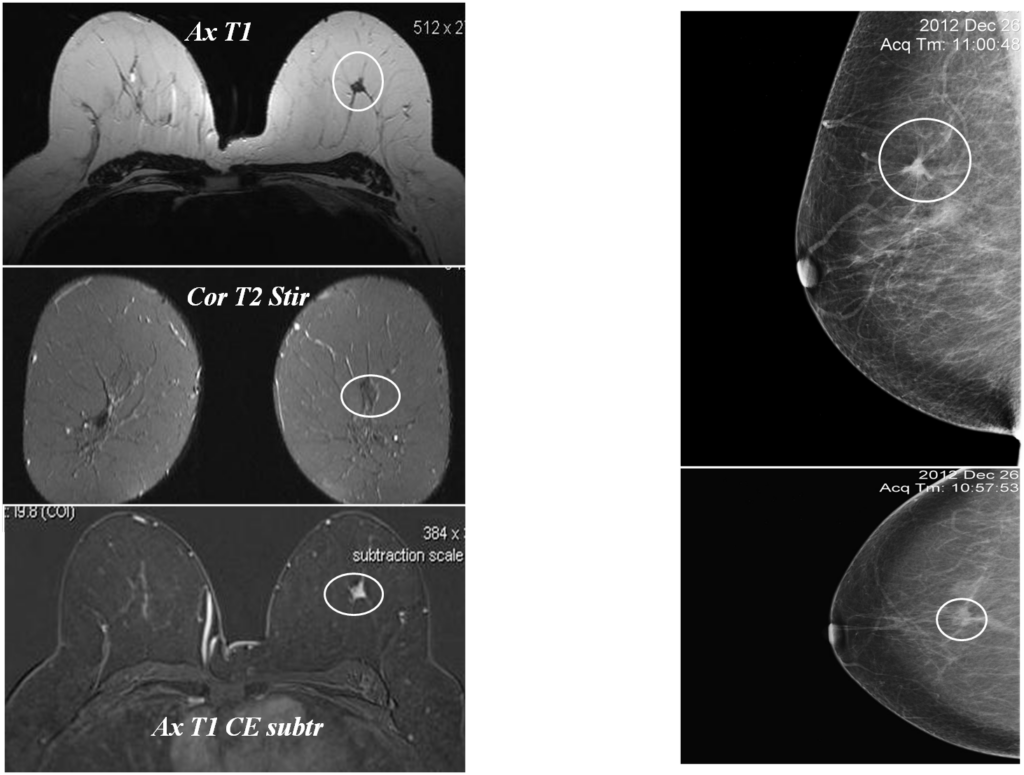
Вторично-измененные лимфоузлы
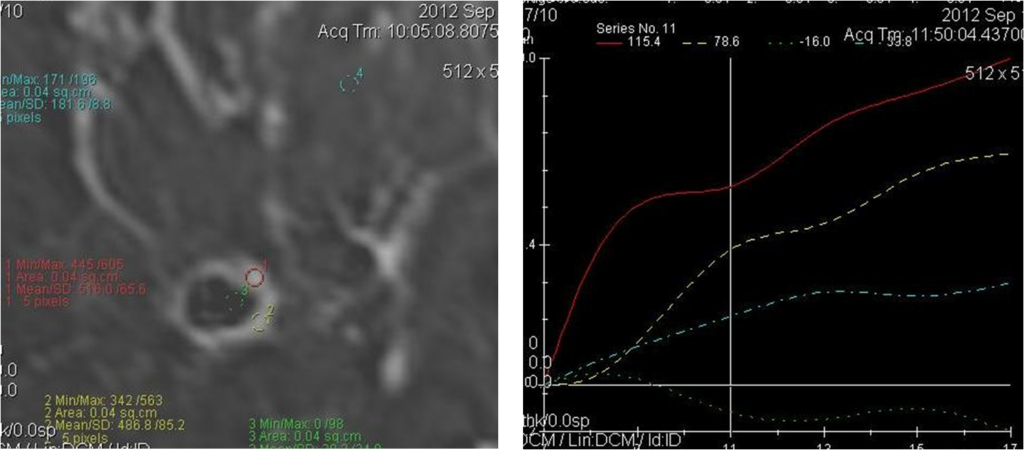
Сложные случаи
На ММГ участок тяжистой перестройки структуры с единичным кальцинатом
Постпроцессинговая обработка
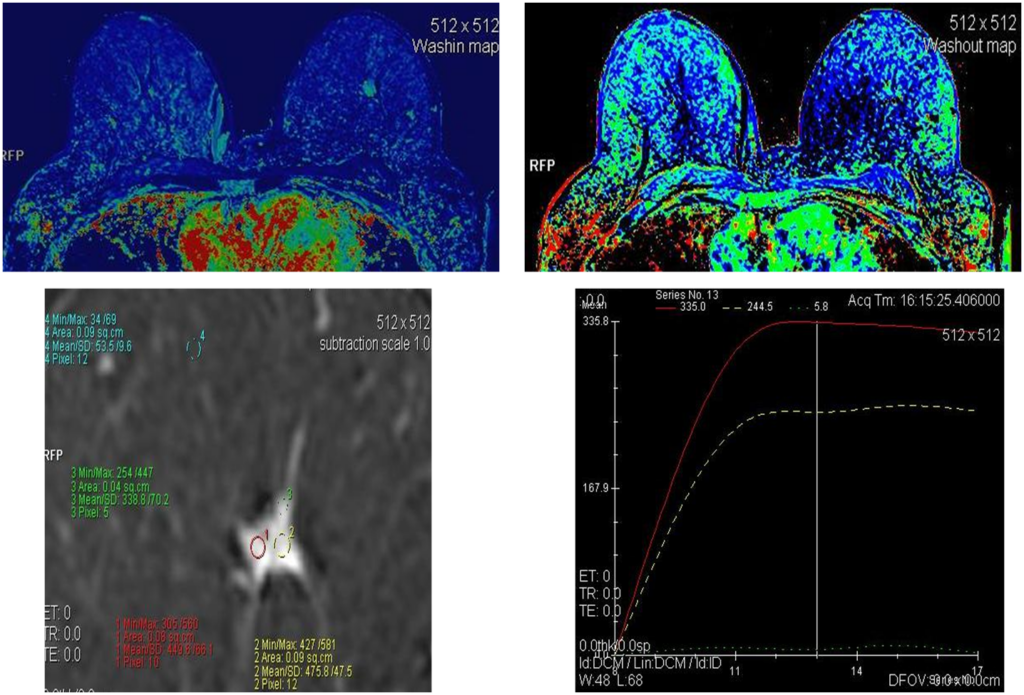
Вторичные изменения МЖ. Саркома мягких тканей спины, злокачественное образование левой МЖ.
Постпроцессинговая обработка
Прогноз при раке молочной железы
- Смертность, обусловленная раком молочной железы составляет 19-25% от всех злокачественных новообразований у женщин.
- Прогноз исхода заболевания раком молочной железы во многом зависит того, насколько рано была выявлена опухоль и начато лечение. В случае проведения современного и своевременного лечения 5-летняя выживаемость при I стадии рака составляет до 96 %, при ІІ стадии – до 90 %, при ІІІ стадии – до 87 % пациентов.
Дифференциальная диагностика образований МЖ
- Оценка формы, контуров, структуры образований
- Наличие перифокальной реакции
- Наличие деформации кожи и степень вовлечения в процесс большой грудной мышцы
- Морфологический характер контрастирования (гомогенное, диффузное, линейное, очаговое, по типу «кольца»)
- Оценка динамического контрастирования (тип кривой, степень интенсивности МР сигнала, морфологический характер контрастирования, наличие питающего сосуда, изменения сосудистой сети вокруг образования )
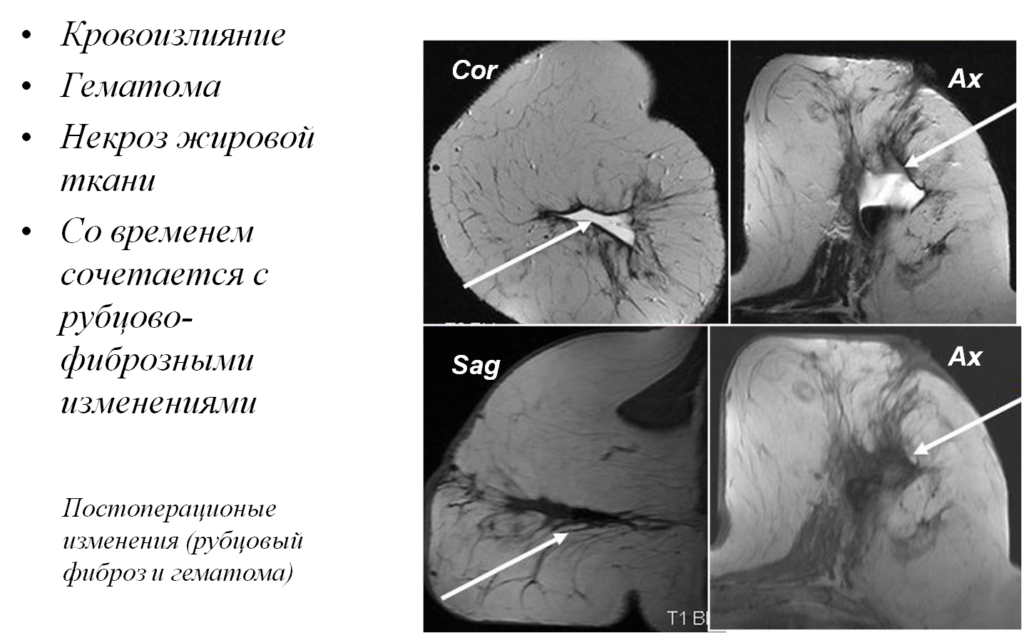
МРТ является высокоэффективным методом диагностики ранних постоперационных рецидивов
Позволяет проводить дифференциальную диагностику рецидива и постоперационных изменений.
Олеогранулемы
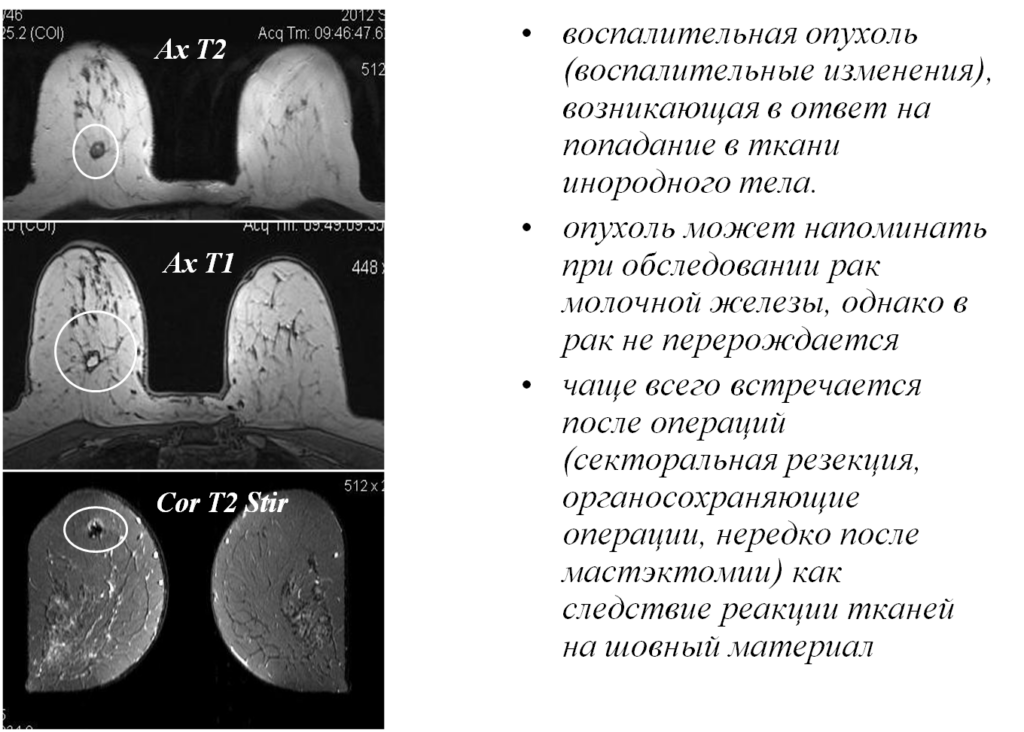
Постпроцессинговая обработка
Ятрогенные изменения МЖ
История силиконовых имплантов
Первые силиконовые импланты были разработаны в 1961 году в Техасе (США). В настоящее время силиконовые имплантаты прошли пять поколений в своем развитии.
Первое поколение Этот тип имплантатов был изготовлен из силиконовой оболочки в виде слезы, которая была заполнена вязким силиконовым гелем. На задней стенке оболочки была установлена дакроновая «заплатка», которая препятствовала смещению имплантата.
Второе поколение Имплантаты стали тоньше, а гель менее липким. Силиконовая оболочка также стала тоньше. Одним из недостатков таких новых имплантатов стал большой риск разрывов тонкой силиконовой оболочки, а также пропотевание геля силикона через оболочку имплантата, что приводило к развитию капсулярной контактуры
Третье и четвертое поколение Их особенностью было покрытие эластомером с целью уменьшить пропотевание геля через оболочку, а также применение более густого и липкого силикона. Повышенная липкость геля уменьшала его пропотеваемость, а более прочная оболочка уменьшала риск разрыва имплантата. Имплантаты этой группы были как закругленной, так и заостренной формы.
Полипропиленовые грудные имплантаты Полипропиленовые грудные имплантаты, которые также известны как волоконные – это вид грудных имплантатов, которые изготавливаются на основе полипропилена доктором Джералдом Джонсоном. Ввиду некоторых осложнений, применение этого вида имплантатов запрещено в США и Европейском Союзе. Эффект полипропиленовых имплантатов основан на том, что они всасывают жидкость и расширяются, тем самым достигается эффект увеличения груди.
В настоящее время используют импланты пятого поколения:
Пятое поколение – Этот тип силиконовых имплантатов отличается своей стабильностью и высокой когезивностью (липокостью) В имплантатах этого типа используется «полусплошной» гель, что предотвращает его миграцию (то есть, пропотевание). Исследование этих имплантатов показало их более высокую эффективность по сравнению с теми, что использовались ранее, в плане более низкой частоты разрывов и образования капсулярной контрактуры.
Установка импланта:
- обычно под малой грудной мышцей
- верхние 2/3 устанавливают между грудной клеткой и грудными мышцами
- нижняя 1/3 располагается под паренхимой МЖ
- организм формирует реактивную фиброзную капсулу вокруг протеза
Классификация имплантов пятого поколения
Оболочка: силикон
Характер поверхности:
- Гладкая
- Текстурированная
Эндопротезы молочной железы
Наполнитель:
- Силиконовый гель
- Физраствор
Строение:
- Однопросветные
- Двухпросветные
Форма:
- Сферическая (высокий или низкий профиль)
- Анатомическая
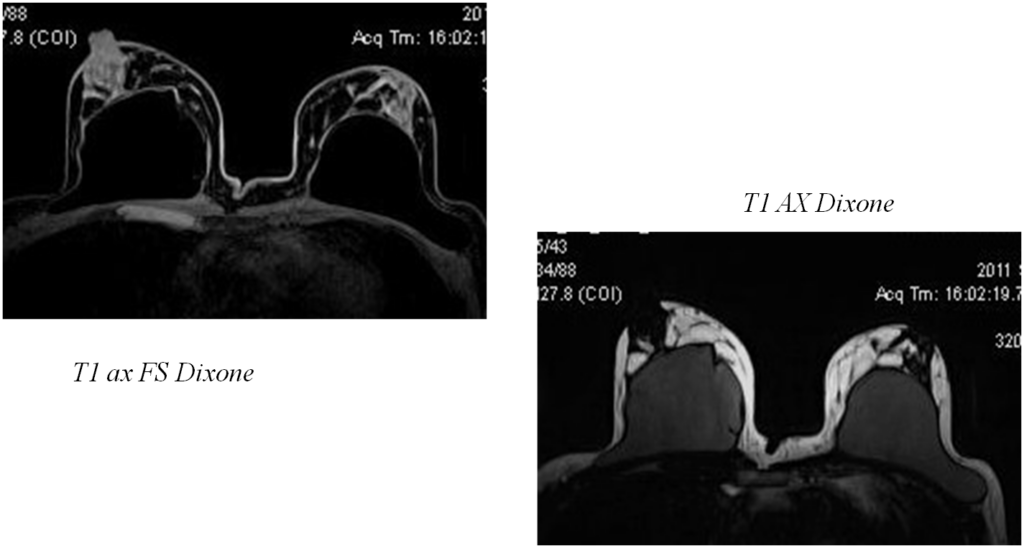
Протокол исследования
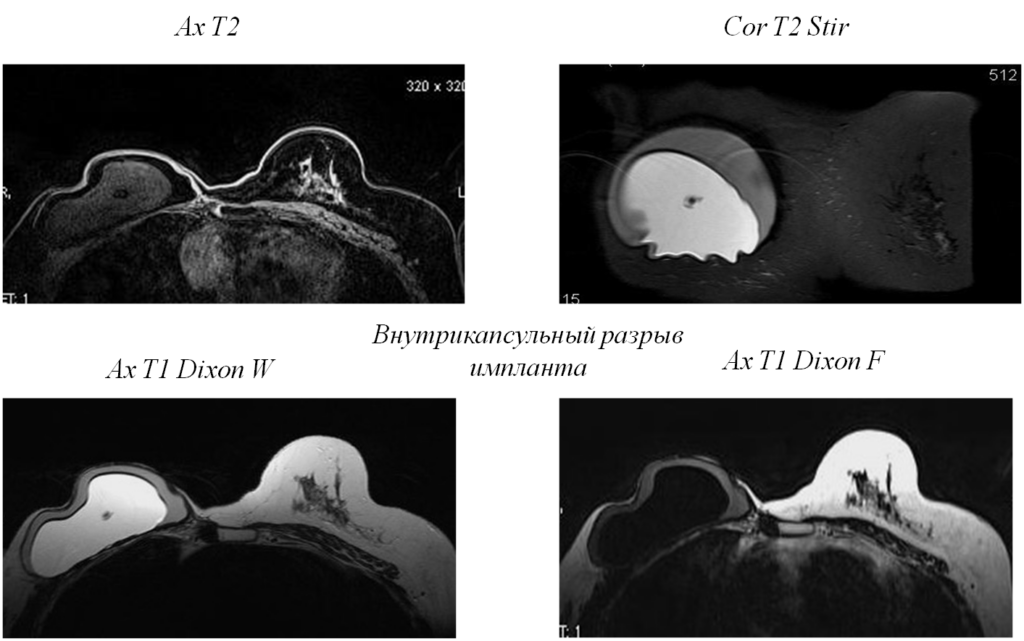
- Ах Т2 (чувствительная к воде, с подавлением МР сигнала от силикона) Часто наблюдается радиальная складка оболочки протеза – вариант нормы
- Cor T2 Stir
- Ax T1 (без контрастирования) Фиброзная капсула обычно на ней не визуализируется
- Последовательность чувствительная к силикону (Dixon последовательности) (толщина среза до 2мм) – Ах и Cor проекции
- Dyn Post Cont Ax T1 FS
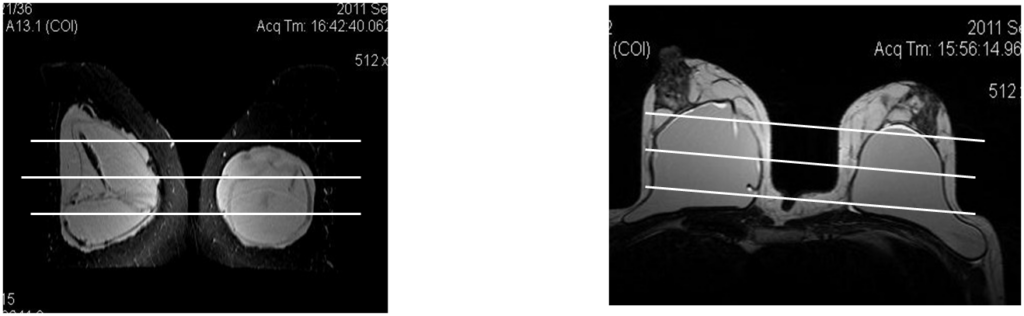
Нормальное состояние импланта

Течение и прогноз
- Длительность ношения протеза около 20 лет.
- Риск развития осложнений увеличивается с увеличением времени ношения протеза
Виды осложнений
Ранние:
- Серома
- Гематома
- Свищи
Поздние:
- Внутрикапсульные дефекты
- Внутрикапсульные разрывы
- Экстракапсульные разрывы
- Хронические абсцессы
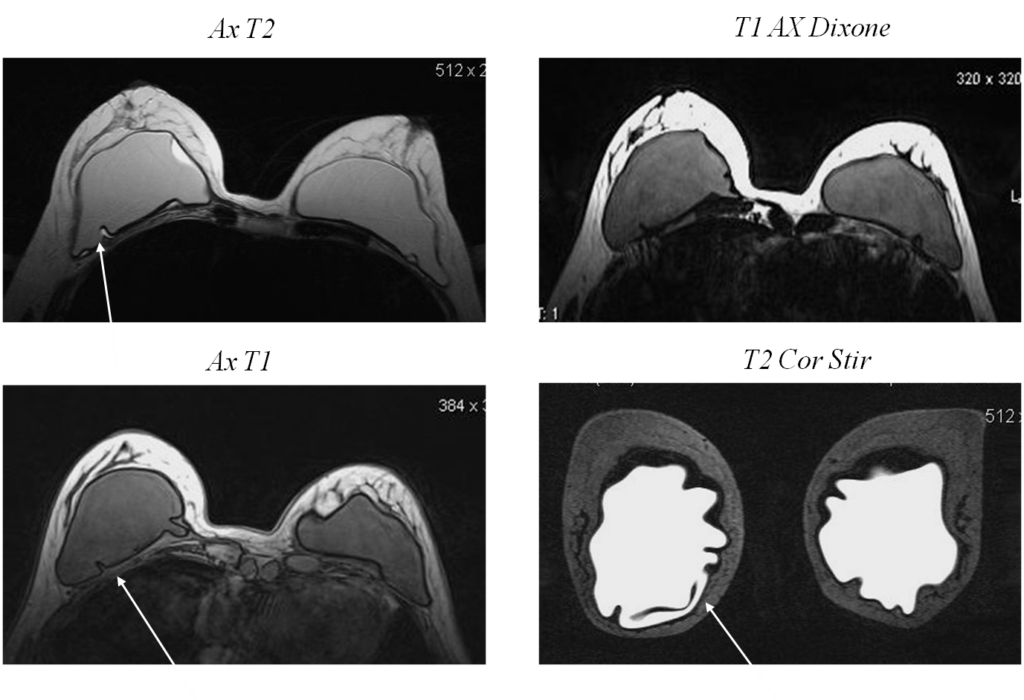
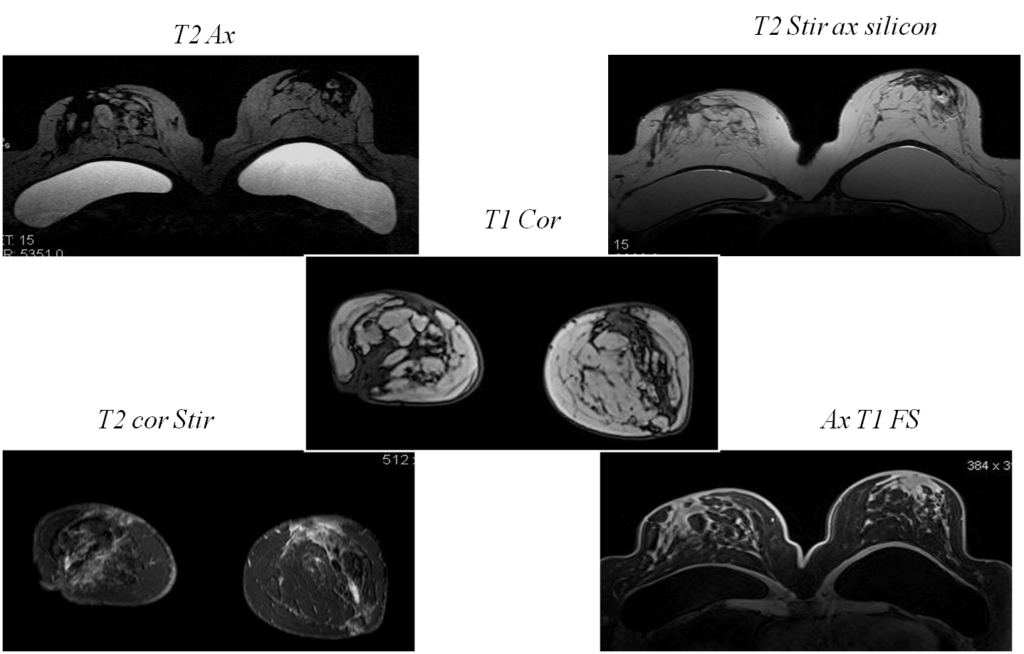
Внутрикапсульные дефекты

Та же пациентка, импульсные последовательности чувствительные к силикону, с подавлением МР сигнала от силикона и подавлением МР сигнала от воды
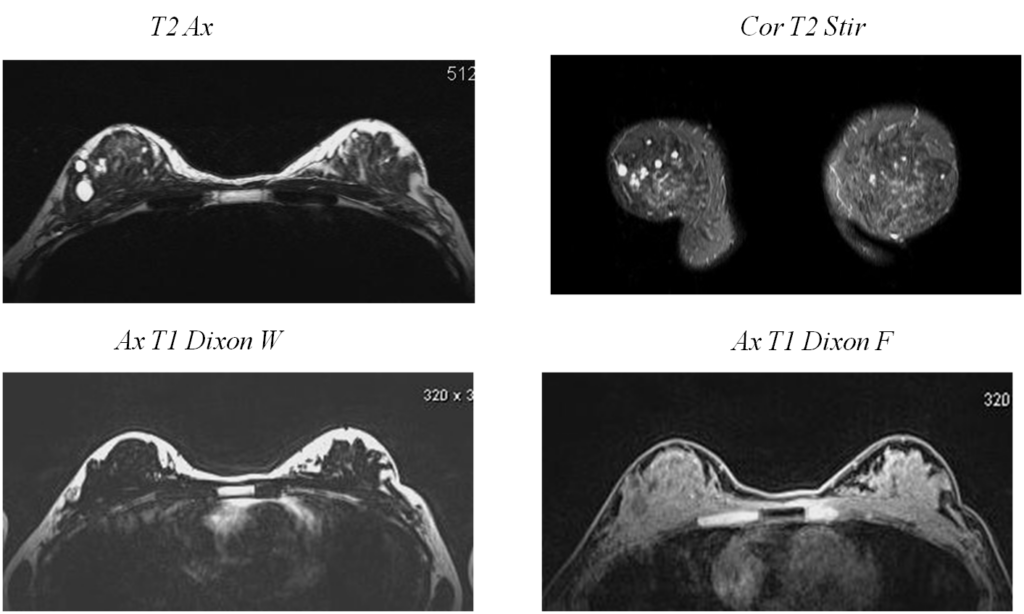
Внутрикапсульный разрыв

Та же пациентка, импульсные последовательности чувствительные к силикону, с подавлением МР сигнала от силикона и подавлением МР сигнала от воды

Внутрикапсульный разрыв
Экстракапсульный разрыв
Постконтрастные изображения и цветное картирование
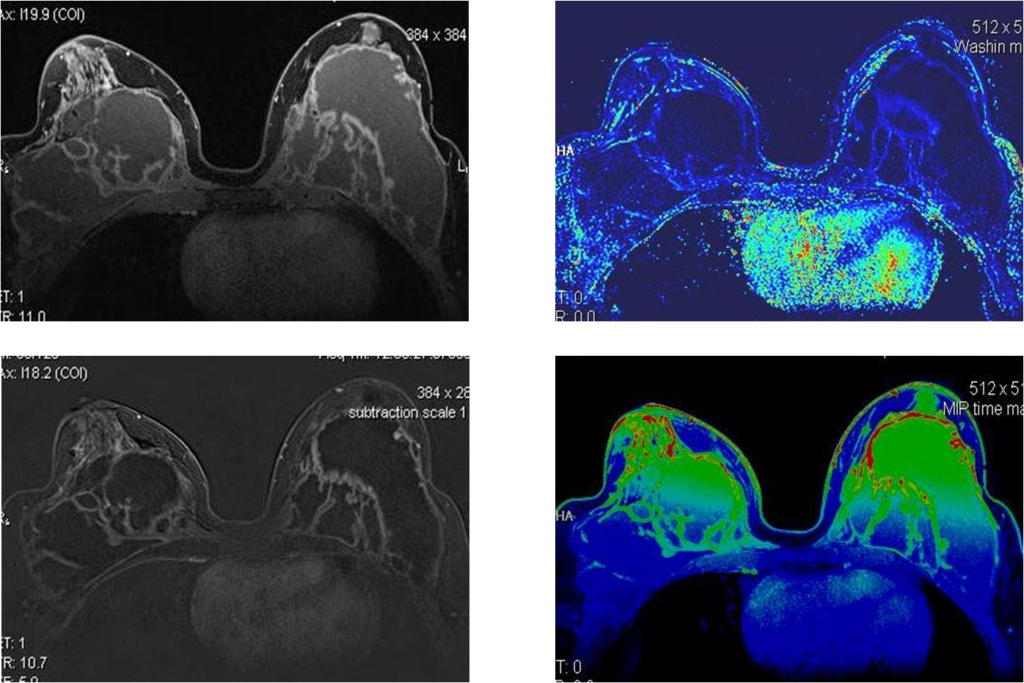
Постпроцессинговая обработка
Экстракапсульный разрыв с формированием хронического абсцесса
Экстракапсульный разрыв с формированием хронического абсцесса (пластика 21г назад, жалобы: уплотнение в правой МЖ, безболезненное)


Свищевой ход
Свищевой ход (Пациентка, 27лет, пластика 1,5 года назад. Цель: увеличение размера груди)
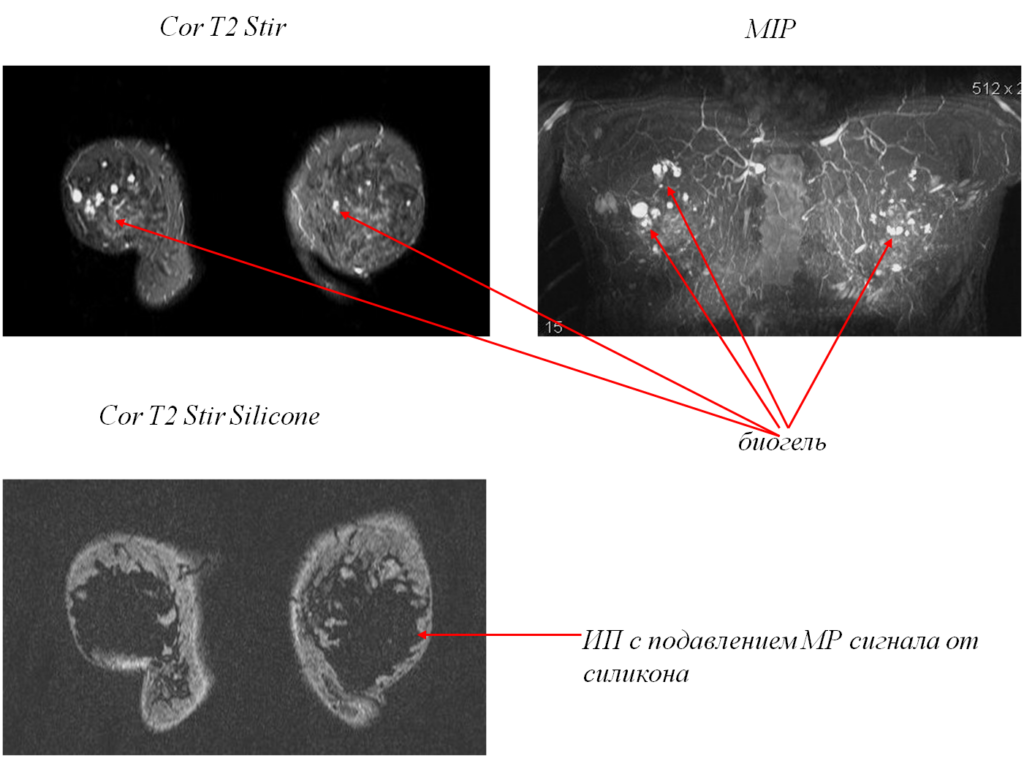
Пластика МЖ биогелем
Состояние после пластики МЖ биогелем (импланты четвертого поколения)18 лет назад и последующих 4-х операций по поводу удаления биогеля. Нативные изображения.
Постконтрастные изображения

При исследовании МЖ после косметической и реконструктивной маммопластики, следует помнить, что необходимо оценивать не только целостность имплантов, но и состояние МЖ в целом!
Пластика МЖ с введением безоболочечного геля (ПААГ)
Состояния после маммопластики с введением безоболочечного геля (ПААГ) в ткань обеих МЖ в 1998 г., оперативного лечения левой МЖ от 2011 г. по поводу нелактационного мастита. МР признаки гелевых кист и полости (гелеома?) правой МЖ с формированием затеков
Гелевые кисты, олеогранулемы левой МЖ.
Постпроцессинговая обработка

Сопутствующая патология (утолщение фиброзной капсулы)
Сопутствующая патология (фиброаденома)
Пластика МЖ имплантом после мастэктомии
Состояние после радикальной мастэктомии по поводу Са, с последующей пластикой правой МЖ посредством импланта
Постконтрастные изображения (внутрикапсульный разрыв импланта)
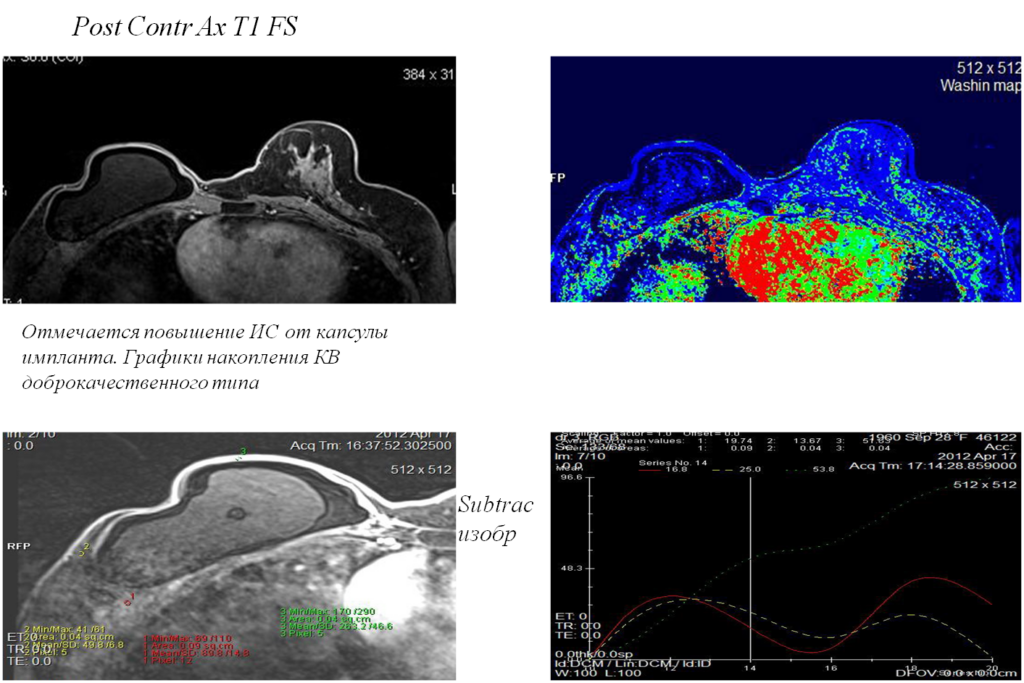
Та же пациентка, ткань левой МЖ (цель: исключить депозиты)
- МРТ является высокоинформативным методом лучевой диагностики в выявлении образований МЖ и является методом выбора предоперационной, постоперационной и дифференциальной диагностики образований МЖ, рубцовых изменений и выявления рецидивов
- Использования в/в ДК с последующей постпроцессорной обработкой позволяет выявлять очаговые образования, размерами до 0,3см, проводить дифференциальную диагностику и давать им полною морфологическую характеристику
- Кроме того ДК позволяет оценивать васкуляризацию патологических образований, наличие питающего сосуда
- Позволяет дать комплексную оценку состояния лимфатических узлов.
- При оценке МЖ состояния имплантов после косметической или реконструктивной маммопластики метод является ведущим.
- Для выявления дефектов протеза, даже самых мелких, бесконтрастная МРТ является методом выбора.
- При использовании различных импульсных последовательностей, чувствительность и специфичность МРТ составляет 90%
- МРТ четко оценивает состояние импланта и всю ткань вокруг протеза с четким разграничением доброкачественных и злокачественных изменений в ткани МЖ
- Кроме того отсутствие лучевой нагрузки, позволяет проводить исследование с той частотой, которая необходима в каждом конкретном случае.